马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
一名67岁男性患者,因长期偶发性烧心就诊,此前未接受任何检查或治疗。就诊前一周,患者出现进食困难、餐后上腹部疼痛及呕吐。症状持续,遂就诊医生。患者无外伤史。胸部X线片示左胸腔积气,疑似食管裂孔疝。食管胃十二指肠镜检查(EGD)示流出道狭窄,诊断为食管裂孔疝合并胃扭转,遂转诊至院治疗。
患者初诊生命体征:体温36.6℃,血压127/73 mmHg,心率90次/分。体格检查示上腹部压痛,腹部平坦。实验室检查结果提示由于低血容量导致轻度炎症和急性肾损伤 (AKI),具体如下:白细胞计数 9470/mm3;天冬氨酸氨基转移酶 45 U/L;丙氨酸氨基转移酶 31 U/L;血尿素氮 76.7 mg/dL;肌酐 1.87 mg/dL;淀粉酶 536 U/L;C 反应蛋白 0.36 mg/dL。胸部 X 光检查显示左膈肌上方、心影后方有气体,怀疑有食管裂孔疝(图 1)。由于严重的 AKI,进行了非增强 CT 检查,未显示食管纵隔部分偏移或复位,贲门位于腹腔内而不是滑入胸腔。相反,胃体出现扭转并向左胸腔滑动(图2)。虽然胸部X光片提示为食管裂孔疝,但CT结果未发现滑动型食管裂孔疝的特征性征象。此外,只有胃体卷入扭转并滑入左胸腔。因此,作者怀疑是食管旁裂孔疝或膈疝。入院后第二天,作者进行了胃镜检查以复位扭转。胃连接处几乎正常。胃底出现皱褶的旋转征,提示胃扭转。估计胃扭转为混合型,短轴和长轴均为90°左右(图3)。作者尝试在内镜下复位扭转但失败。胃内未见缺血或坏死征象;然而,患者症状持续存在。入院后第三天进行了腹腔镜手术。由于患者希望尽早治疗,作者没有测量食管压力或监测pH值。
图 1
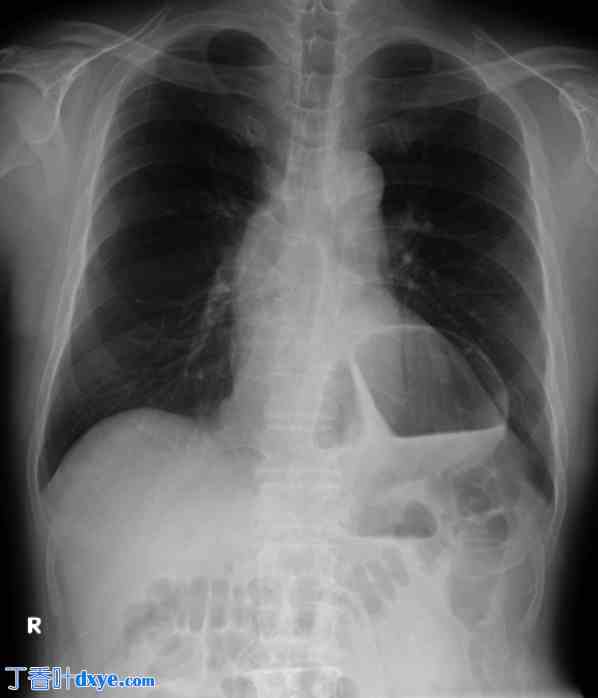
入院时胸片。直立位胸片显示左膈肌上方有气体,与心影重叠。这一发现提示食管裂孔疝。
图 2
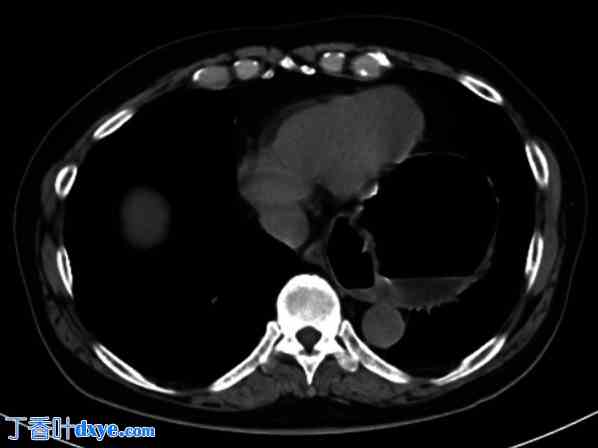
入院时CT扫描。CT扫描显示胃体扭转,并滑入左胸腔。
图 3
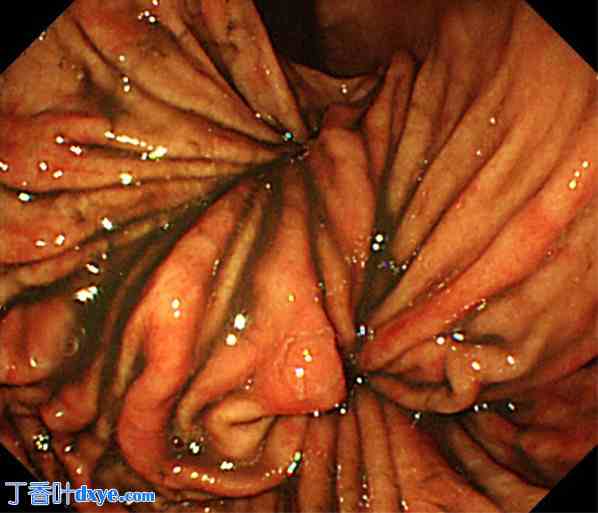
入院时食管胃十二指肠镜检查。胃扭转估计为混合性扭转,短轴约90度,长轴约90度。
手术在全身麻醉下进行,作者使用了与常规腹腔镜胃切除术类似的套管针设置(即五孔设置)。作者将脱垂的胃体复位,并在膈肌左脚左侧发现了一个疝口(图4)。胃与疝囊未粘连,脱垂部分易于复位。因此,确诊为食管旁疝,而非食管旁疝。疝口直径约3 cm,疝囊增厚。因此,作者使用2-0不可吸收线直接闭合疝口。食管裂孔周围粘连松解导致食管裂孔和疝角轻度扩张。因此,作者使用两根2-0不可吸收线缝合食管裂孔。用三根3-0可吸收线将食管和胃底缝合至膈角。通过这些操作恢复了胃食管连接处(图5)。手术时间为2小时3分钟,出血量为10毫升。
图4
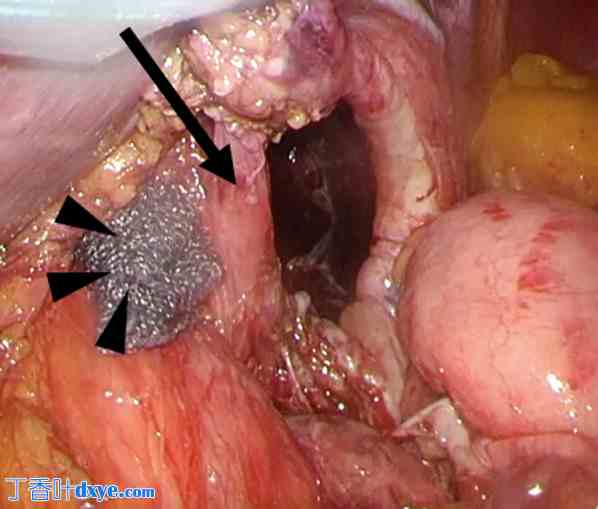
疝口和食管裂孔。作者将偏离左侧胸腔的胃部分缩小,并能够识别左侧膈角(箭头)和食管裂孔(箭头)。膈肌左脚左侧有疝口
图 5
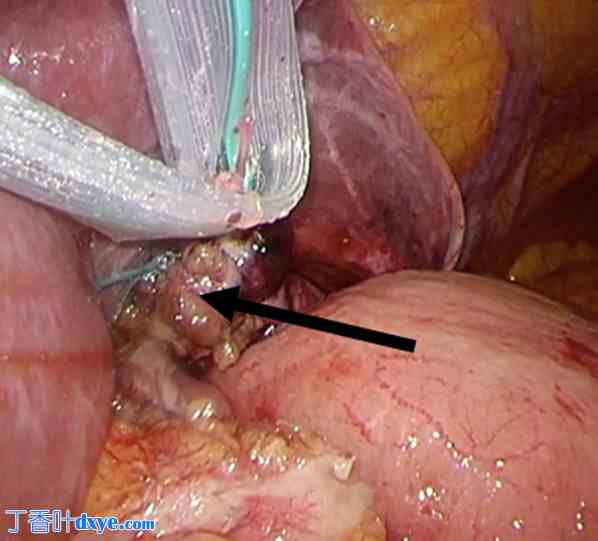
修复食管裂孔旁疝后。作者直接关闭了疝口。作者没有进行胃底折叠术,仅用缝合线重建了食管胃连接处(箭头)。
术后第 5 天,作者进行了患者接受了造影剂(Gastrografin®;拜耳公司,日本大阪)食管胃造影检查,确认未见异常。术后患者进食量也较高。患者术后恢复良好,并于术后第12天出院。出院后,患者未出现任何胃食管反流病 (GERD) 症状。术后约2个月,作者在门诊再次评估了患者的胃肠道系统,确认其状态正常,未出现胃食管反流角异常(图6)。
图6
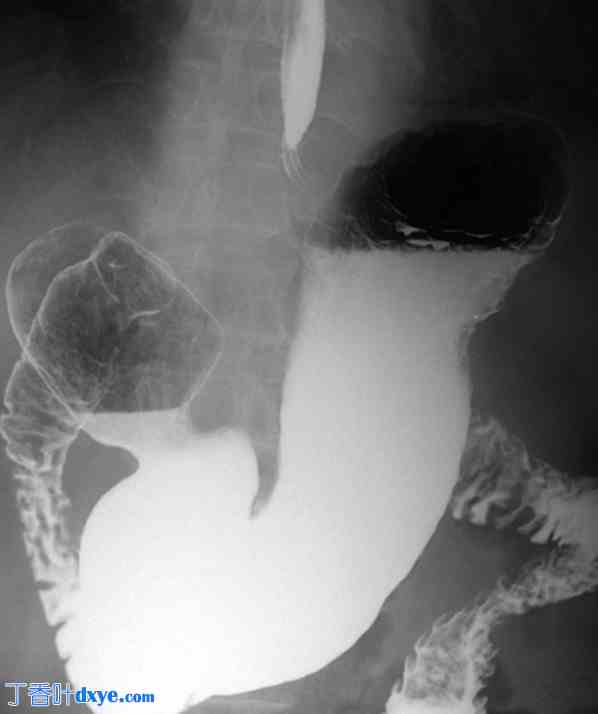
术后食管胃造影。术后第二个月,作者进行了造影剂食管胃造影,未发现异常,包括胃食管反流角 |


