马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
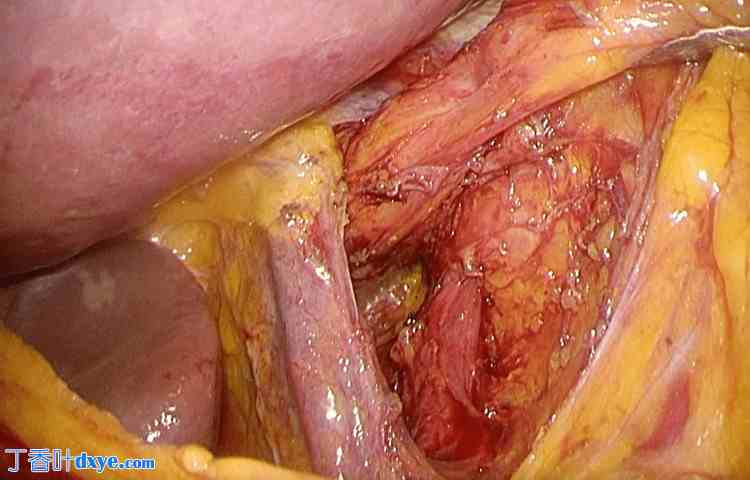
,一名 79 岁男性患者因餐后上腹部疼痛到作者急诊就诊。患者 19 个月前因胃癌接受 LTG、D2 淋巴结清扫和 RY 重建术。病理学上,根据 TNM(肿瘤、淋巴结、转移)分类,癌症被归类为 T3N1M0 IIB 期。术后三个月观察到肝转移复发,患者在门诊接受 S-1 治疗。胃切除术前上消化道内镜检查和上消化道系列检查(图 1-3)显示胃食管连接处从食管裂孔向口内移位,伴有轻微滑动型食管裂孔疝(I 级)。没有反流性食管炎的症状或内镜检查结果,胃癌手术期间未进行食管裂孔成形术(图 4)。术中未进行膈肌脚切开和下纵隔淋巴结清扫。胃切除术后,患者未意识到任何慢性症状。
图 1. 胃食管连接处从食管裂孔向口侧偏移。
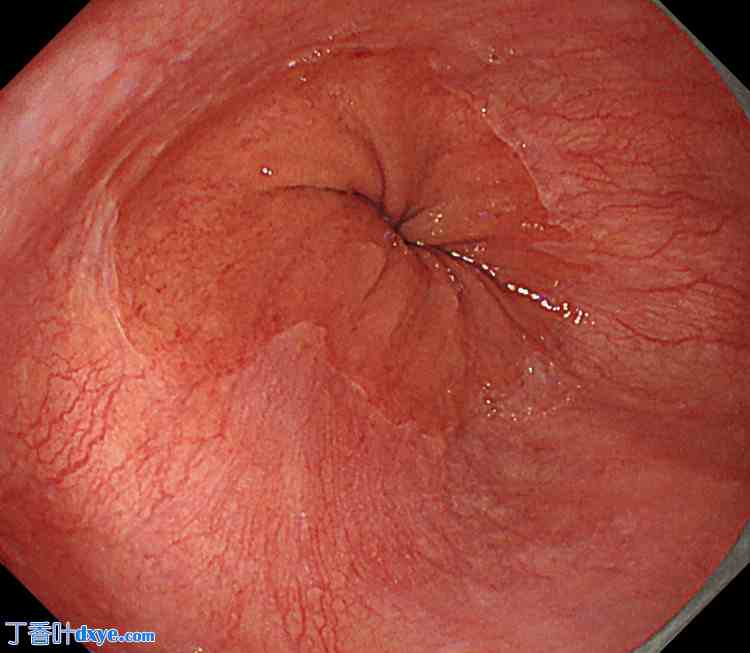
图2. 除食管裂孔扩张外,还可通过贲门处缝隙看见食管粘膜。
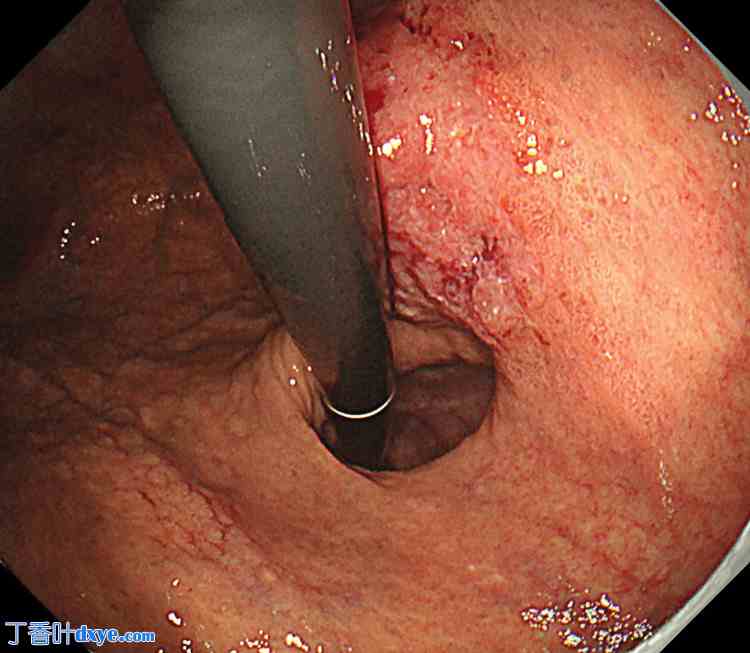
图 3. 胃食管连接处从食管裂孔向口腔方向移位。
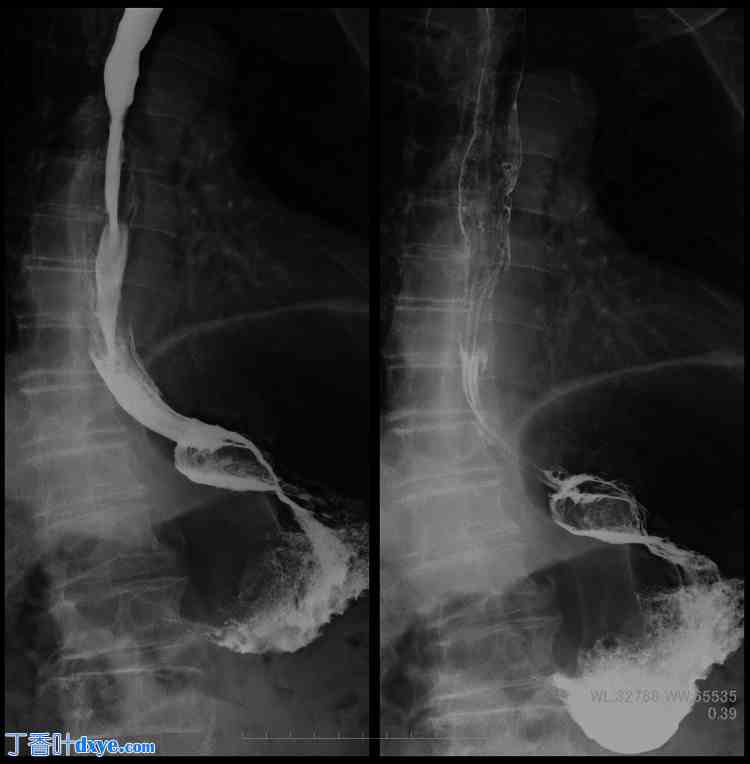
图4. 可见食管裂孔扩大。
入院时患者生命体征稳定,有自发性上腹痛及肌紧张,血象示高乳酸血症(乳酸3.6mol/L),无炎症反应征象。胸腹增强CT示小肠经食管裂孔伸入胸腔,肠壁增强影较差,肠系膜充血,怀疑疝出小肠绞窄(图5)。患者被诊断为食管裂孔疝致绞窄性肠梗阻,并接受急诊手术。
图5. 扩张的小肠疝入胸腔,部分肠壁增强影较差,肠系膜充血。
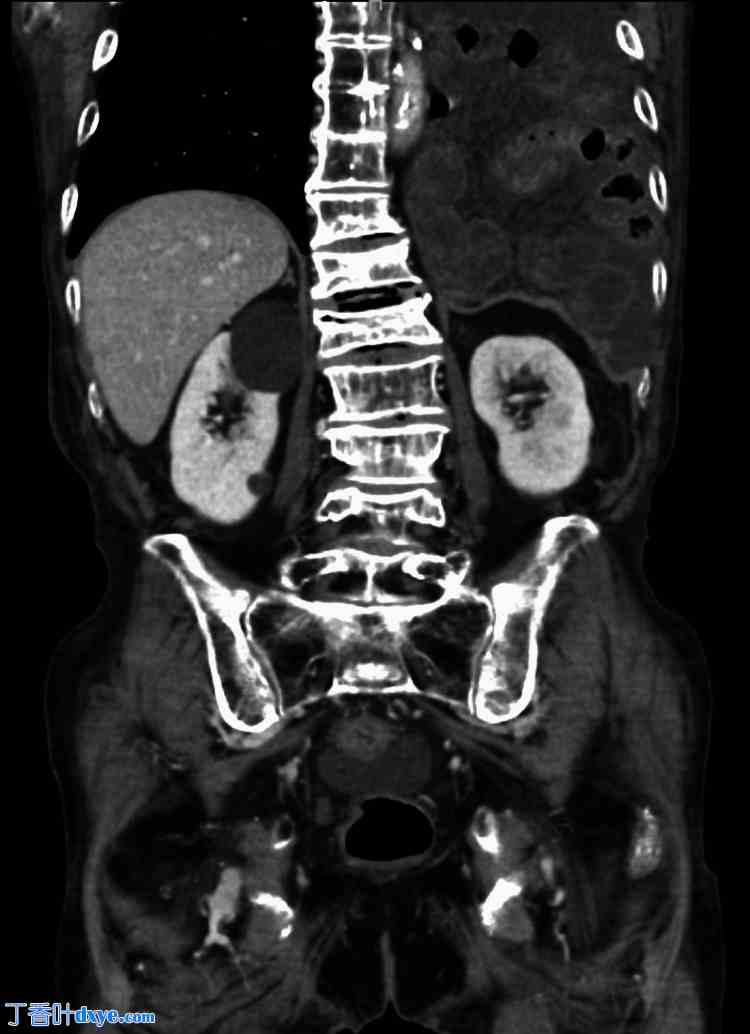
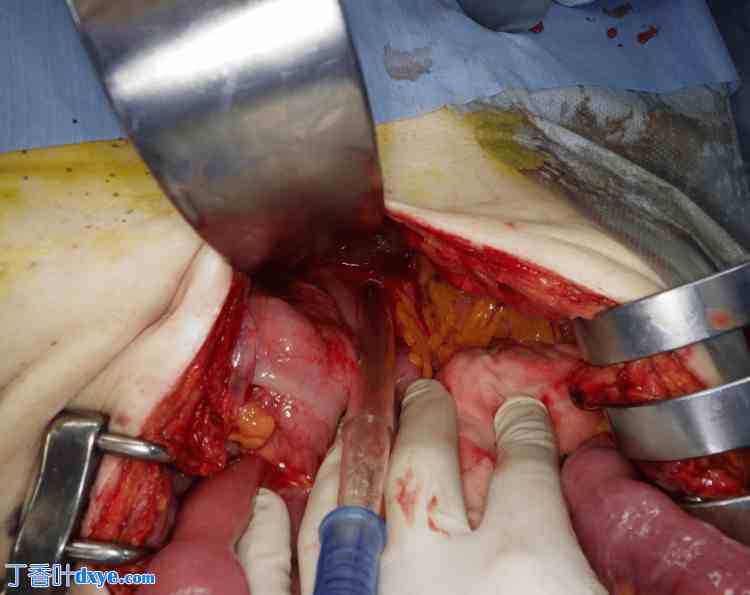
患者夜间就诊,当时没有擅长腹腔镜手术的外科医生。因此作者选择了开放手术。经中线开腹检查腹腔后,食管裂孔充当疝口,小肠疝入左胸腔。胸腔和腹腔均未见粘连,小肠缩回腹腔。约40厘米的疝肠出现淤血,但无坏死迹象(图6)。疝口大小约为2厘米(图7)。疝囊未切除,但疝口用三针不可吸收缝线缝合,手术结束。患者恢复顺利,术后第五天出院。
图6. 绞窄的小肠已变成深红色,但没有坏死的迹象。
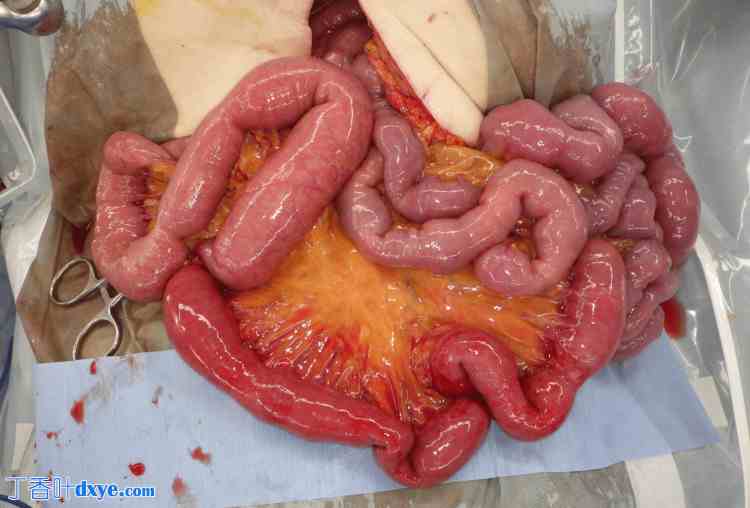
图7.疝口为食管裂孔,长约2cm(插入吸管的部位即为疝口)。
|


