马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
一名 42 岁女性患者因急性胰腺炎入院。她既往病史包括小肠切除术、子宫切除术及附件切除术、肠系膜淋巴结切除术、阑尾切除术和因神经内分泌肿瘤 (NET) 而进行的网膜切除术。她还曾接受过生长抑素治疗,并因复发性肾结石而置入了输尿管支架。她有复发性腹痛病史,在入院前 3 个月因急性胆源性胰腺炎转入另一家医院。临床检查显示,腹部右腹部压痛,没有任何其他腹部体征。血液检查显示白细胞 (WBC) 计数 12.65×103/uL、C 反应蛋白 (CRP) 0.57 mg/dl 和脂肪酶 4230 U/l。急诊腹部 CT 检查显示胆囊和胆道内有微结石,胆管壁增厚(图 1)。考虑到胆道内可能存在 CT 未显示的胆结石,作者进行了 T2 加权磁共振胆胰管造影 (MRCP),结果显示胆囊胆总管结石(图 2)。然而,只有 3D 冠状重建图像才怀疑胆囊异常(图 3)。
图 1。
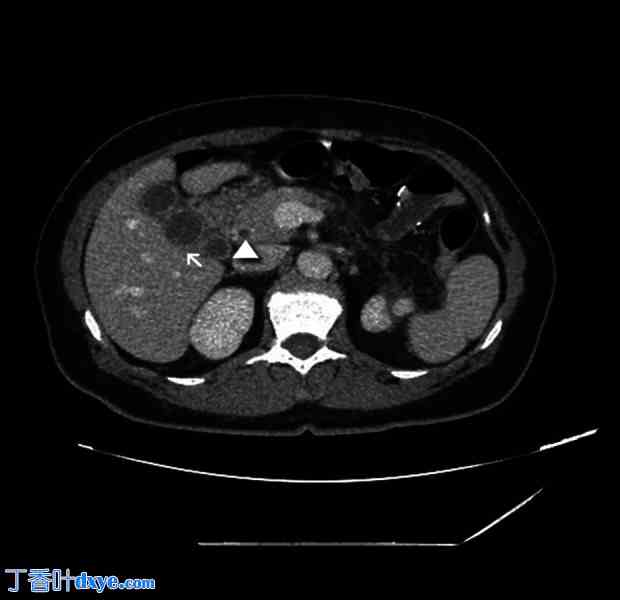
术前检查。腹部 CT 扫描显示胆囊壁增厚(箭头)和胆总管扩张(三角)。此外,胆管扭曲的外观模拟了 2 个不同腔室的存在。
图 2。
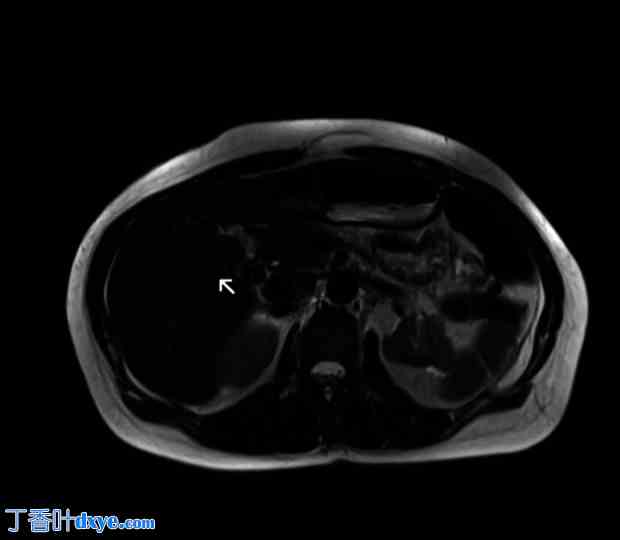
术前检查。在 T1 加权序列中,磁共振胆胰管造影证实存在胆囊胆总管结石。
图 3。

术前检查。在 T2 加权序列中,磁共振胆胰管造影显示冠状面的弗里吉亚帽胆囊(箭头)具有典型的扭曲外观。
因此,作者提出了一种采用会合技术的腹腔内镜手术方法。该技术包括在腹腔镜胆囊切除术期间对胆管进行顺行经囊插管。随后可以从内窥镜中取出导丝,从而便于逆行插管胆管。然后进行导线括约肌切开术,并进行内窥镜胆总管结石的标准操作。然后通过胆囊切除术在一次手术中完成该手术。腹腔内镜会合技术是为了便于在内镜括约肌切开术中插入胆管而开发的,同时降低了内镜逆行胰胆管造影 (ERCP) 后胆总管内镜清除失败和胰腺炎的风险。
在手术过程中,经过具有挑战性的粘连松解后,发现了Cap胆囊 (图 4),其中有一条胆囊管与主胆管相连。在进行胆囊切除术之前,作者进行了一次安全关键检查 (CVS),以确认解剖结构并表明胆囊切除术可以安全进行。内镜医师取回插入胆囊管的导丝,并在括约肌切开术后清除胆管中的小结石。术后血液检查显示 WBC 9.61×103/uL、CRP 0.02 ng/mL、脂肪酶 47 U/l。患者手术后 3 天出院,住院 4 天。手术标本的组织学检查显示胆囊有多处结石和中度炎症。三个月的随访未发现任何问题。患者现在继续在作者中心进行常规肿瘤随访。
图 4。
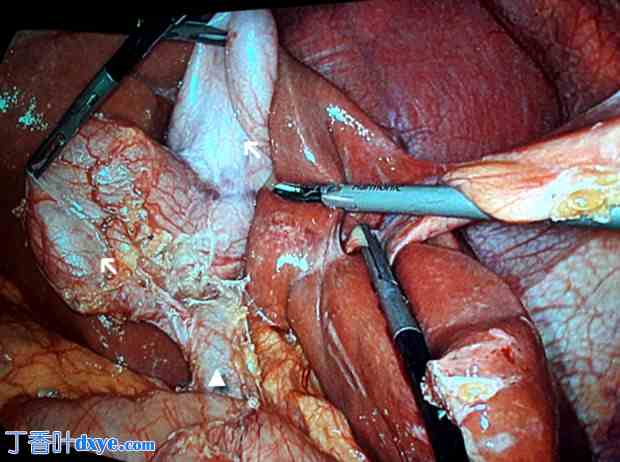
术中图像。Cap胆囊(箭头)和胆总管(三角)。
图 5。
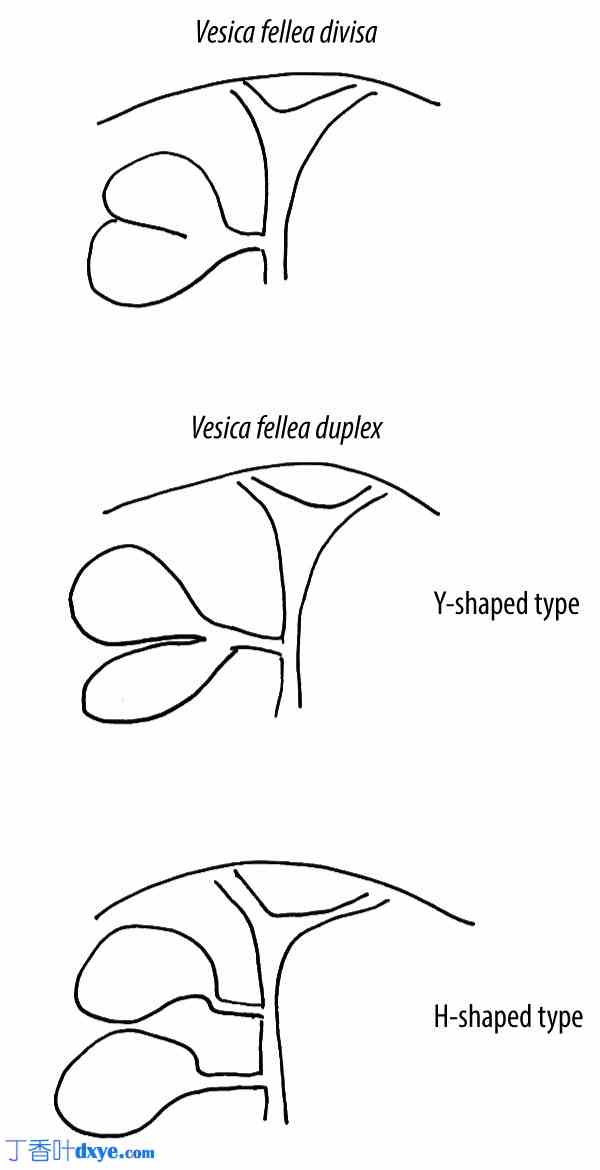
Boyden 分类。异常被描述为胆囊分裂和胆囊双。1) 胆囊分裂或分裂胆囊(双叶或双裂胆囊,双胆囊有共同的颈部)。2) 胆囊双或双重胆囊(双胆囊有 2 个胆囊管),a) Y-H 型(2 个胆囊管在进入胆总管前汇合),b) H 型(胆管型,2 个胆囊管分别进入胆道系统)。
图 6。
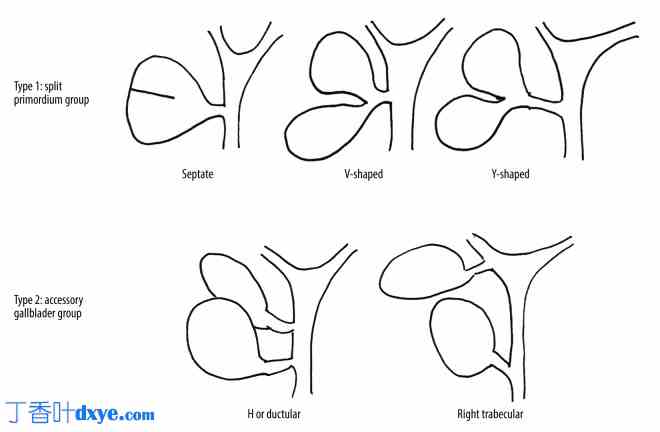
Harlaftis 分类。异常分为 1 型(分裂原基组)和 2 型(副胆囊组)。1 型的亚型:隔膜型、V 型(双叶型)、Y 型。2 型的亚型:H 型(导管型)和小梁型。
结论
本报告介绍了一例与弗里吉亚帽胆囊异常相关的急性胆源性胰腺炎病例,强调了识别这些异常的重要性。术前识别此类异常,特别是使用高分辨率 MRI,对于避免手术并发症非常重要。对于作者的患者,MRI 使作者能够在手术前识别异常,使作者能够安全地进行胆囊切除术。外科医生必须意识到这些异常,并在适当的术前影像学检查后进行胆囊切除术。持续报告解剖变异可提高临床知识,有助于手术安全。避免胆囊切除术期间出现严重并发症至关重要,研究这些异常有助于实现这一目标。 |


