马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
一名 55 岁的女性患者来到妇产科就诊,主诉右上腹部间歇性不适,尤其是在吃了辛辣油腻的食物后,并伴有阴道分泌物。妇科医生正在治疗阴道分泌物,但由于超声检查显示患者胆囊 (GB) 钙化,因此将她转至外科。患者既往无呕吐、黄疸或发烧病史。腹部检查未发现任何异常。腹部超声检查显示一个相当大的钙化肿块,与 PGB 一致。肝脏回声纹理和胆总管外观均正常。腹部计算机断层扫描 (CT) 扫描未显示恶性病变迹象,因此 PGB 的诊断显而易见 [图 1]。
图 1。
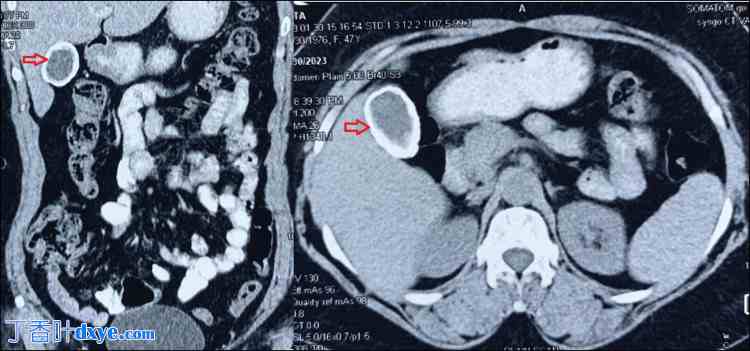
腹部 CT 扫描显示胆囊边缘钙化,与肝脏相关,用红色箭头表示
肝功能检查正常。鉴于胆囊疾病症状严重,且胆囊几乎完全钙化,因此计划进行腹腔镜胆囊切除术,并与患者及其亲属就未来并发症(如恶性风险的可能性)进行了公平讨论。采用了以下手术技术:患者被置于反向特伦德伦堡体位,手术外科医生和助手站在患者左侧。插入标准端口:一个 10 毫米上腹部端口、一个 12 毫米脐上伸缩端口和两个 5 毫米工作端口,位于右锁骨中线和腋前线。胆囊除底部外完全钙化,坚硬且牢固地附着在肝脏上,这使得解剖具有挑战性 [图 2a]。进入腹部后,作者发现了许多困难,例如(1)胆囊完全被由大网膜组成的致密粘连所覆盖,这给固定胆底带来了困难,因此需要适当牵拉胆囊才能解剖至血凝块区域。(2)胆囊壁几乎完全增厚且钙化,因此很难用器械的叉子固定。为此,作者使用封闭的钝性器械来牵拉整个胆囊。(3)胆囊粘连在肝床,需要借助谐波超声能量来处理钝性和锐性混合解剖。(4)由于胆汁浓缩且胆壁不具延展性,即使将其放入取回袋中也无法取出。因此,需要扩大脐带口。在本例中,血凝块区域的粘连密度相当低,因此,胆囊管和动脉的解剖相当容易[图 2b]。
图 2.
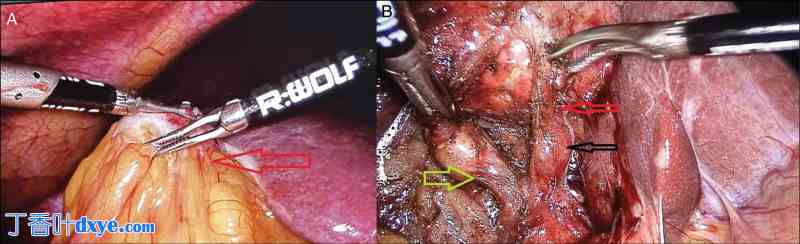
(a) 胆囊被致密粘连物完全覆盖,解剖时会造成困难,用红色箭头表示 (b) 胆囊管、胆囊动脉和 Lund 淋巴结,分别用绿色、红色和黑色箭头表示
在胆囊动脉和胆管转移后,使用腹腔镜凝固剪将胆囊从胆囊床中解剖出来。然后将胆囊放入取回内袋中,在扩大脐带口后取出并送去进行组织病理学分析。取出后,切割标本时可听到典型的磨擦声,标本中含有浓缩的胆汁,但不含任何结石 [图 3]。术后恢复顺利,无任何意外。
图 3。
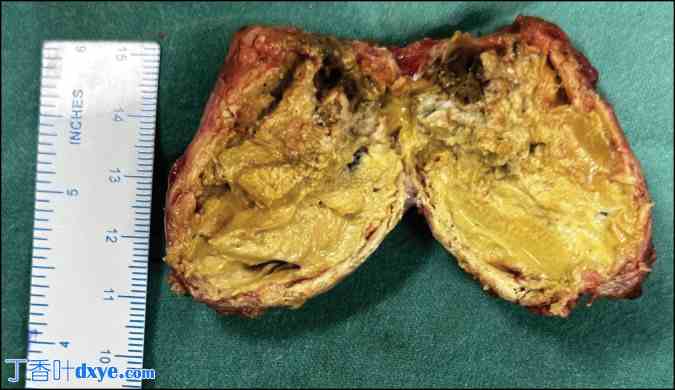
瓷质胆囊切除标本显示胆囊壁钙化,管腔内胆汁浓缩,无结石
组织病理学检查显示胆囊壁全层钙化,胆囊壁僵硬、增厚、慢性发炎。无发育不良或恶性肿瘤特征。
讨论
PGB、胆囊钙化或慢性胆囊病 钙化性胆囊炎并不常见,发病率为 0.06%–0.8%。其特点是胆囊壁高度钙化,颜色变蓝。大约 90% 的病例与老年女性患者的胆结石有关。它具有罹患癌症的风险,发生率为 5% 至 22%。胆囊钙化的发病机制尚不清楚,但据认为它是由胆囊管阻塞(导致钙盐在粘膜中沉淀)或慢性炎症(导致出血、瘢痕形成和壁透明变性,从而导致石灰盐沉积)引起的。根据组织学分析,钙化广泛分布于腺腔、罗基坦斯基-阿肖夫窦、粘膜下层和粘膜中。这种持续的炎症或胆囊上皮内部的再生和退化过程可能是癌症的催化剂。
患有 PGB 的患者通常没有症状,这种疾病是在腹部平片、超声检查或 CT 扫描中偶然发现的。几种情况与 PGB 非常相似,包括大块不透明胆结石、肝钙化包虫囊、转移性沉积物、钙化肾囊肿、血吸虫病、钙化淋巴结和其他肉芽肿性疾病。然而,CT 扫描是首选检查,因为它能成功区分 PGB 和其他诊断。
目前的研究表明,预防性胆囊切除术并不常规建议 PGB 患者接受。必须记住,非手术程序可能需要长期随访。预防性胆囊切除术对 PCB 存在争议。此外,腹腔镜胆囊切除术有严重并发症的风险,因此非手术治疗更受青睐。预防性胆囊切除术的支持者强调切除胆囊的好处,因为切除胆囊可以治愈任何未被发现的早期癌症。采用这一策略可能会改善长期结果,并减轻因推迟治疗而可能出现的法律纠纷。对于年轻、健康的患者,预防性胆囊切除术是一种很好的选择。对于那些预计围手术期发病率或死亡率超过 6% 癌症风险的患者,非手术策略是最佳选择。然而,保守治疗的患者可能需要定期进行放射学筛查,以确定是否出现早期癌症。
对于愿意接受胆囊切除术或患有 PGB 的年轻患者,腹腔镜胆囊切除术被认为是一种可行的治疗选择。但值得注意的是,一些研究人员发现,由于该手术的技术困难,并发症和转换的发生率相对较高。
然而,由于恶性肿瘤的可能性和胆囊的脆弱性,许多研究人员建议采用传统的开放式胆囊切除术来切除 PGB。尽管如此,只有少数研究报告了 PGB 中有效的腹腔镜胆囊切除术。
得益于腹腔镜设备的最新进展,现在可以安全地对 PGB 患者进行常规腹腔镜胆囊切除术 (CLC)。因此,在考虑对 PGB 患者进行预防性胆囊切除术时,采用腹腔镜方法是合适的。然而,据报道,对原发性胆囊炎患者实施腹腔镜胆囊切除术可能会带来困难。在对这名患者进行手术时,作者面临各种手术技术问题,如胆囊完全覆盖、壁几乎完全钙化、胆囊与肝床粘连紧密以及胆囊的取回。所有这些问题都是通过使用超声能量源的锐器和钝器分离以及使用内胆囊袋和延长脐带端口来解决的。胆囊壁厚、胆囊周围区域和肝囊三角的强粘连以及胆囊壁的脆弱性使腹腔镜操作变得困难。最近文献中报道了许多针对原发性胆囊炎的单切口腹腔镜胆囊切除术 (SILC) 手术,中转率为 5%–25%。根据 Khan 等人的说法,中转的主要原因是无法获得足够的胆囊管和动脉的临界视图。 Târcoveanu 等人在一项研究中对雅西第一外科诊所接受胆囊切除术的 12,000 名患者进行了全面分析。在这些患者中,有 5 例 (0.04%) 被发现患有 I 型 PGB。根据病例分析和文献综述,尽管 I 型 PGB 的转化率很高,但应根据超声检查结果进行术前选择,评估患者是否适合进行腹腔镜胆囊切除术。尽管如此,必须承认腹腔镜器械的最新进展在确保安全实施该手术方面发挥了重要作用。
在 SILC 中,抬起胆囊底部以显示 Calot 三角比在 CLC 中更具挑战性,尤其是在这种钙化 GB 中。最典型的 SILC 抬高方法采用环状牵开器并在胆囊和腹壁之间进行两到三道经皮缝合。幸运的是,作者能够有效地保持胆囊底部,并通过常规腹腔镜方法完全进行解剖。 |


