马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
胆囊疾病的负担在世界范围内不断增加。全球每年有超过 200,000 例胆囊和胆道癌病例,但每年在影像学检查中偶然发现的良性发现(如息肉和腺肌瘤病)的数量远远超过这一数字。虽然胆囊癌是胆道系统中最常见的恶性肿瘤,但其发病率很低,英国每年约有 1,100 例。临床医生,特别是放射科医生,必须了解胆囊的偶然发现,特别是随着医学影像学使用的不断增长,检测率不断提高。本文回顾了胆囊最常见的偶然发现,并重点关注胆囊息肉和腺肌瘤病。作者回顾了不同放射学方式的影像学特征以及胆囊中这些常见偶然发现的流行病学、自然史和治疗。
图 1.
胆囊息肉和腺肌瘤病
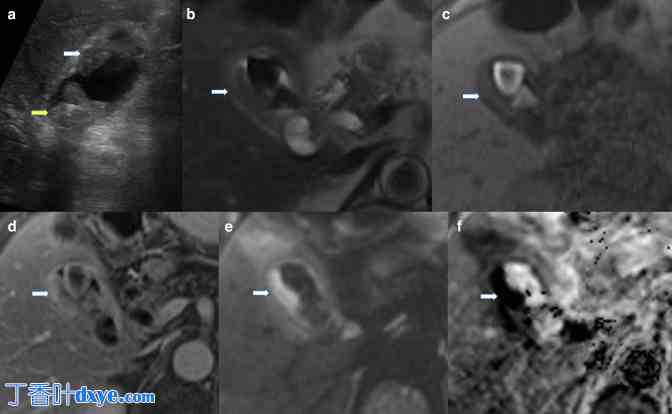
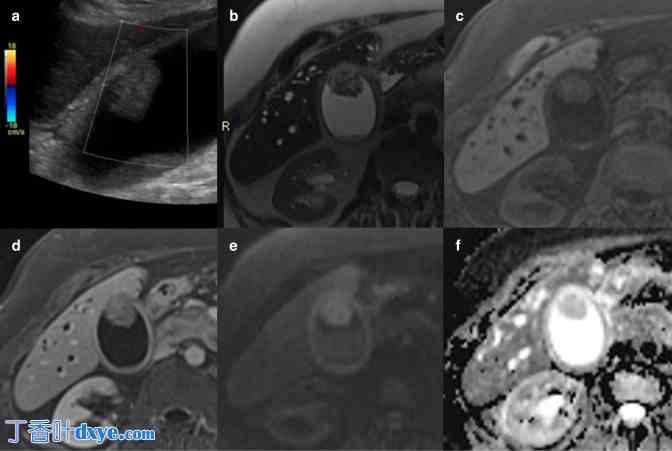
(a) 胆囊灰阶超声显示胆囊腔内有多个高回声灶。实体下垂区域显示与结石一致的声影(黄色箭头)。胃底的实体物质更令人担忧,它是非下垂的,边缘不规则(白色箭头)。同一患者的 MRI(b)T2-HASTE、(c)T1-VIBE 未增强、(d)T1-VIBE 加钆、(e)扩散加权和(f)表观扩散系数图像显示低 T2/高 T1 信号胆结石以及沿胆囊侧壁的低 T2/低 T1 信号不对称软组织(白色箭头)。软组织显示对比后增强和强烈的扩散限制,与恶性肿瘤一致。周围肝脏的变化归因于局部炎症,在图像 c 或 d 上未见局灶性病变。进行了胆囊切除术,组织学证实胆囊腺癌,未影响肝脏。HASTE,半傅立叶单次激发涡轮自旋回波;VIVE,容积插值屏气检查。
图 2.
胆囊息肉和腺肌瘤病
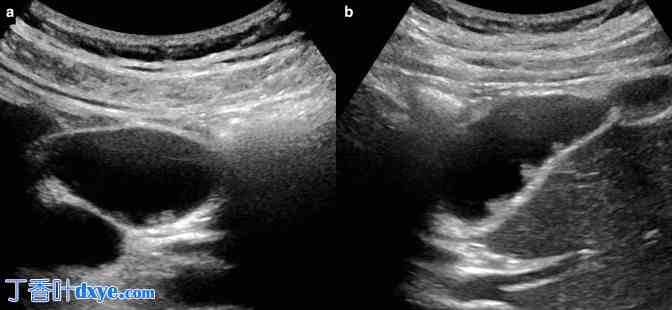
(a、b) 横向和纵向切片的灰阶超声图像显示胆囊内有多个亚厘米回声灶,这些灶从后壁出现。外观为典型的小息肉(尽管在成像上很难区分真息肉和假息肉)。息肉不可移动,没有相关的后声影,有助于与结石区分开来。
图 3.
胆囊息肉和腺肌瘤病
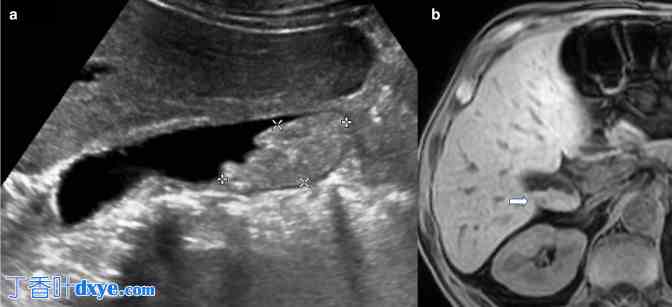
胆囊淤泥模仿胆囊病理。(a)纵向切面的灰阶超声图像显示非移动性胆囊“息肉样肿块”。(b)随后的 MRI 未增强的 T1-VIBE 图像显示胆囊腔内高 T1 信号分层,这是由淤泥中的金属离子引起的顺磁效应的典型特征,没有软组织肿块的证据(白色箭头)。VIBE,容积插值屏气检查
图 4.
胆囊息肉和腺肌瘤病
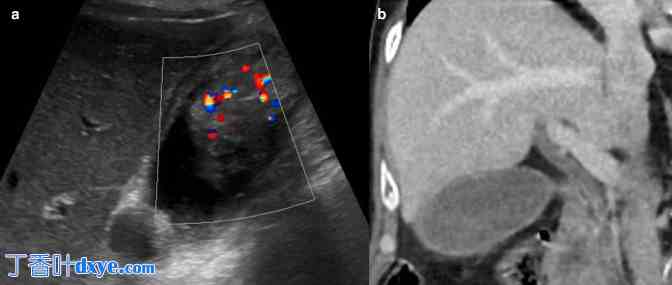
(a) 纵向切片的灰阶超声图像显示多普勒评估显示“息肉样肿块”和闪烁伪影。闪烁伪影被认为是由钙化或胆固醇沉积物引起的,它模仿高速血流,可能引起对软组织病变的担忧。 (b) 随后的冠状增强 CT 显示胆囊腔内有淤泥,看起来有点亮,胆囊壁完整,没有肿块的迹象。
图 5.
胆囊息肉和腺肌瘤病
对比增强超声图像用于评估不确定的胆囊发现和解决问题。(a)胆囊腔内胆结石的典型表现导致后声影。(b)灰度图像上胆囊后壁的息肉样病变在相应的对比增强图像上没有显示增强,因此与粘附性淤泥或假息肉(白色箭头)一致。
图 6.
胆囊息肉和腺肌瘤病
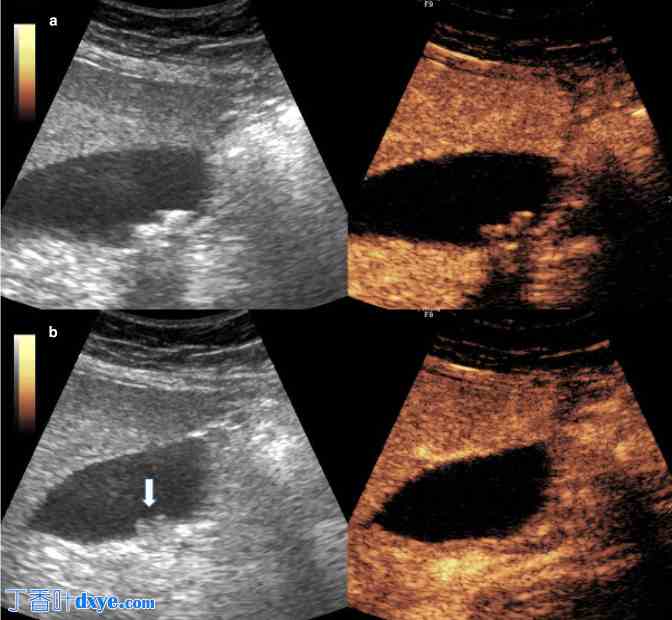
(a) 灰阶超声显示胆囊腔内有一个大型非依赖性息肉状高回声病灶,附着于前壁。胆囊内还有回声碎片,位于后壁更依赖的位置。请注意,内部血管缺乏,不应将其作为令人放心的特征。同一病变的 MRI (b) T2-HASTE、(c) T1-VIBE 未增强、(d) T1-VIBE 加钆、(e) 扩散加权和 (f) 表观扩散系数图像显示息肉状病变增强且扩散受限。未见肝实质局部侵袭。胆囊切除,最终组织学检查显示大型腺瘤性息肉,无恶性改变。患者有背景 PSC,这是胆囊恶性肿瘤的风险因素(注意扩张的肝内导管)。 HASTE,半傅立叶单次激发涡轮自旋回波;VIVE,PSC,原发性硬化性胆管炎;VIVE,容积插值屏气检查。
图 7.
胆囊息肉和腺肌瘤病

TAUS 上检测到的胆囊息肉的治疗算法。PSC,原发性硬化性胆管炎;TAUS,经腹超声。
图 8.
胆囊息肉和腺肌瘤病
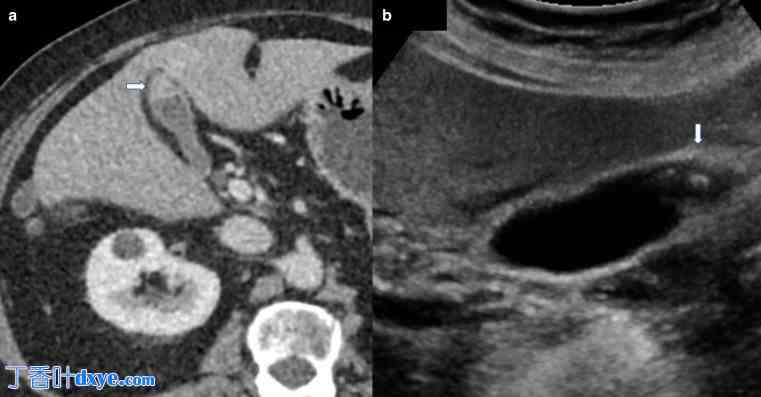
(a) 轴向增强 CT 显示胆囊底部局部不连续增厚,粘膜增强正常,这是胆囊底部腺肌瘤病的典型表现。 (b) 灰阶超声证实胆囊壁上有结节性强回声灶,导致粘膜窦中胆固醇晶体的混响伪影——典型的“彗星尾”伪影(白色箭头)。彗星尾伪影也可能是假息肉和胆固醇息肉的特征。
图 9.
胆囊息肉和腺肌瘤病
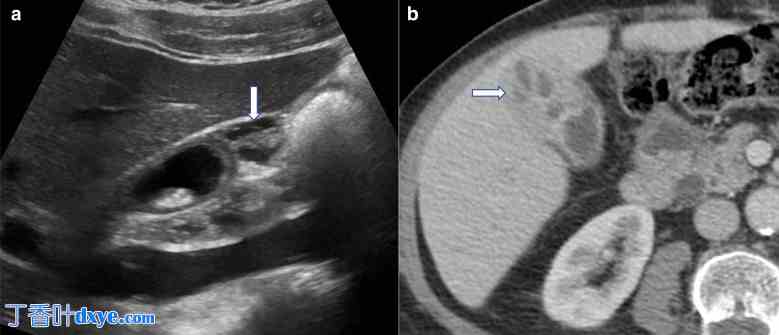
(a) 灰阶超声显示胆囊底部增厚,内有无回声囊性腔,与腺肌瘤病相符。 (b) 轴向增强 CT 也显示胆囊底部增厚,内有囊性腔。请注意,胆囊粘膜正常增强,看起来完好无损。囊性腔通常是良性病变的征兆,是腺肌瘤病的典型特征。
图 10.
胆囊息肉和腺肌瘤病
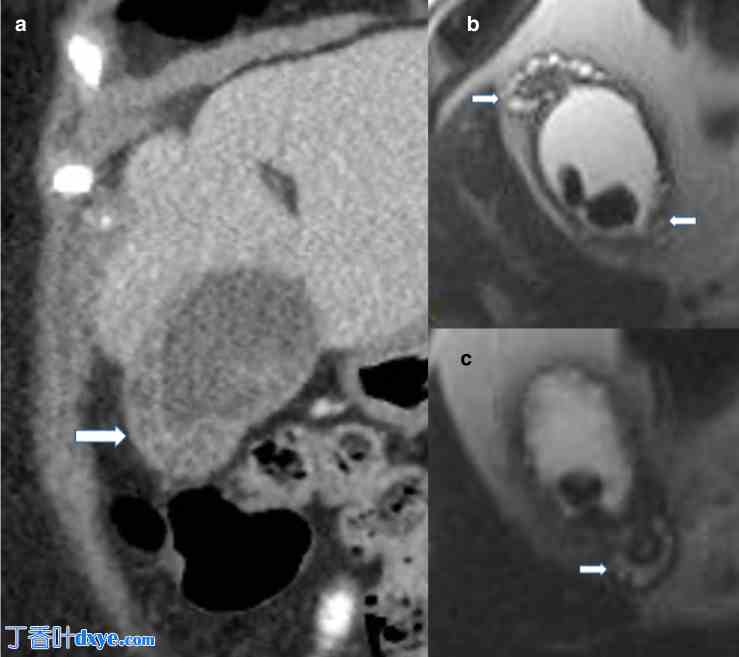
(a) 冠状增强 CT 和 (b、c) 轴向 T2-HASTE MRI 显示经典的“念珠”或“珍珠串”征,表明腺肌瘤病中增厚的胆囊壁内存在 Rokitansky-Aschoff 窦。请注意 (c) 中的珍珠串征延伸至胆囊管。 |


