概要
肩关节不稳定患者的成功手术结果需要完整的术前评估、彻底的诊断性关节镜检查以评估伴随的共病,以及针对修复策略量身定制的有效术后治疗计划。除了 Bankart 病变外,外科医生还必须了解其他共同病理,例如 HAGL 病变、ALPSA 病变和 SLAP 撕裂,所有这些都可能与包膜病变同时发生,并成为成功结果的潜在障碍.之前已经描述了使用后外侧关节镜入口,在肩峰后外侧角外侧 4 厘米处。该入口简化并改进了下关节盂的锚钉放置、轨迹和解剖学囊唇修复。在这种情况下,使用后外侧入口进行混合修复,将第一个缝合锚钉放置在关节盂上的 6 点钟位置,并在关节盂中入口处放置两个盂唇带无结锚钉。
案例概述
聚焦历史
获得包括过去受伤、创伤和/或重复运动的病史。
病人脱臼了吗?如果有,是几次?是什么机制?脱臼所需的力有多大?
发生了哪些活动受限?休息时是否存在疼痛或不稳定?它会干扰睡眠吗?
患者之前已经尝试过哪些治疗(如果有)(即物理治疗、休息、抗炎药物),这些治疗在多大程度上有帮助?
体检
与对侧肢体相比,触诊肩部的压痛和记录运动范围。主动和被动运动之间的差异可能表明疼痛或包膜挛缩。
测试撞击以确定是否存在肩袖肌腱炎。如果在力量测试期间出现虚弱,则可能是由于功能失调或潜在的肩袖或三角肌病变。
前部不稳定的测试
恐惧征 - 患者仰卧,手臂向前弯曲 90 度,肘部弯曲 90 度。当对肩部施加前向力时,患者表现出忧虑
重新定位标志 - 当向肩部施加后部支撑力时,患者的恐惧感会降低
沟征 - 患者站立,手臂放在一侧,肩部受到较弱的力。肩峰下方出现凹陷表明沟征阳性
成像
评估应从完整的肩部创伤系列开始,包括真正的 AP、肩胛 Y 和腋窝视图。 West Point 视图有助于评估关节盂骨质流失,Stryker 视图最适合查看 Hill-Sachs 病变(如果存在)。 MRI 是评估盂唇撕裂的存在和程度的首选方式。 关节内对比将增加敏感性和特异性。
使用后外侧入路治疗前肩不稳的关节镜 Bankart 修复
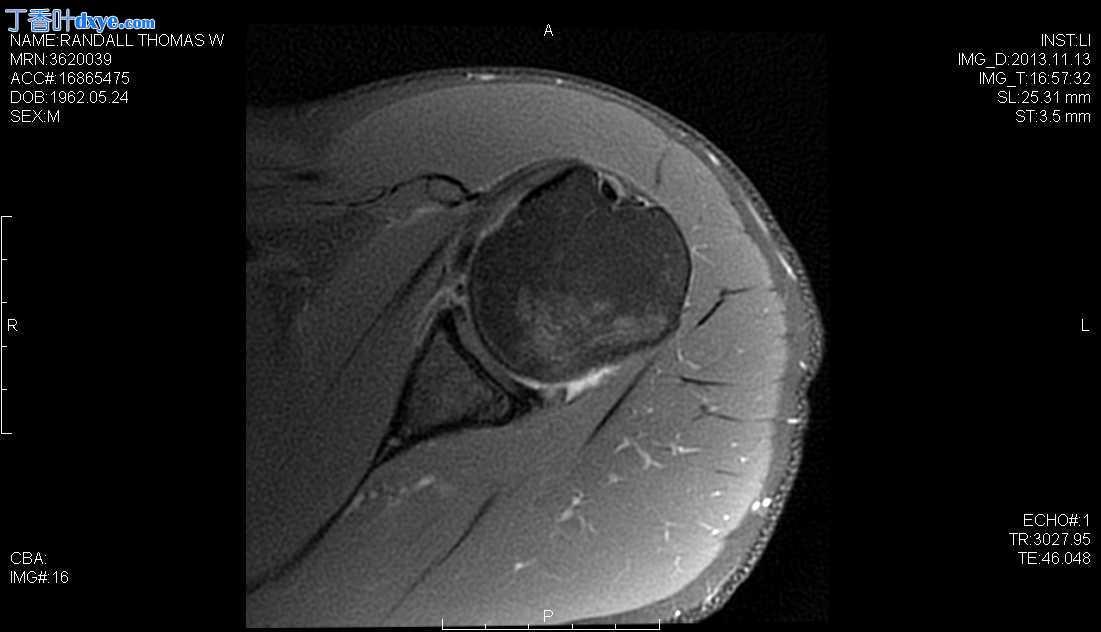
Axial T1 Weighted
使用后外侧入路治疗前肩不稳的关节镜 Bankart 修复

Axial Proton-density fat saturation
使用后外侧入路治疗前肩不稳的关节镜 Bankart 修复

Coronal Proton-density fat saturation
自然历史
该患者在前后方向的外伤性脱位后出现前部不稳定。外伤导致的不稳定几乎总是由需要手术干预的盂唇撕裂引起。相关损伤可能包括上盂唇前后 (SLAP) 损伤、肩袖撕裂、Hill-Sachs 损伤、前盂唇骨膜袖撕裂 (ALPSA) 损伤、盂肱韧带撕裂 (HAGL) 损伤和盂唇关节缺陷 (GLAD)。
治疗选择
治疗选择是保守治疗,包括物理治疗和非甾体抗炎药。开放式手术修复仍然被认为是金标准,但是在熟练的外科医生手中,关节镜管理比开放式修复具有一定的优势。开放修复适用于大于关节盂 20% 的骨性 Bankart 病变。 HAGL 病变在关节镜下处理在技术上具有挑战性,可被视为开放修复的指征。
此程序的基本原理
与开放式外科手术相比,关节镜修复术可缩短恢复和康复时间,降低关节感染风险,降低出血风险,并且能够通过关节镜观察整个肩关节。关节镜手术还可以减少恢复过程中的疼痛。
特别注意事项
有大块骨缺损或肩关节发育异常伴发育不良的患者可能需要更广泛、更开放的入路。上肢的正常神经功能是取得成功的必要条件。患者不遵守推荐的术后限制和治疗方案可能导致修复失败,需要再次手术。未能遵循术后方案的其他并发症可能导致感染、肩部僵硬或其他次优结果。
讨论
关节镜不稳修复的技术进步已导致接近开放手术修复的结果。对关节镜 Bankart 的方法使用上述技术部分中描述的后外侧入口,因为标准关节镜入口无法提供足够的可视化和仪器访问下关节盂。后外侧入路的优点是增强了将锚定在下关节盂中的能力,改进了轨迹,改进了前下结打结,促进了前下盂唇修复,以及下盂肱韧带的解剖复位。
后外侧入路的优点和局限性
2002 年,Davidson 和 Rivenburgh 首次描述了尸体肩部 7 点钟位置的后外侧入路,作为改善下关节盂工作通路的一种方式。该入口通过小圆肌腱在距肩胛上神经和动脉 (28 ± 2 mm) 以及腋神经和旋肱后动脉 (39 ± 4 mm) 的安全距离处进入盂肱关节。 Difelice 等人在尸体研究中发现,类似放置的后外侧入路距离腋神经 34 ± 5 mm,距离肩胛上神经 29 ± 3 mm。这些研究还发现,手臂位置不会改变从入口到神经血管结构的距离。后外侧入路的报道用途包括关节镜治疗盂肱韧带的肱骨撕脱、后部不稳定和 Bankart 病变。
结果
Bankart 病变的关节镜修复结果是有利的。 Netto 等人报告了一项随机对照试验的结果,该试验纳入了 50 名 40 岁以下患有外伤性肩关节前部不稳和经诊断性关节镜确认存在孤立性 Bankart 病变的成年患者,随机分配接受开放性或关节镜治疗孤立性 Bankart病变。主要结果包括手臂、肩部和手部残疾 (DASH) 问卷。平均随访 37.5 个月后,对 42 名患者进行了评估。在 DASH 量表上,有利于接受关节镜技术治疗的患者存在统计学显著差异,但没有临床相关性。加州大学洛杉矶分校和 Rowe 量表的评估没有差异。这两种技术在并发症和失败以及运动范围方面没有统计学上的显著差异。 Waterman 等人回顾性分析了 2003 年至 2010 年间接受 Bankart 修复的 3,854 名现役军人的结果,其中大多数手术是通过关节镜进行的(n=3,230,84%)。患者主要为男性(n=3,531,92%),平均年龄为 28.0 岁(SD,7.5 岁)。发现年龄较小、开放修复和住院状态是手术失败的危险因素。接受关节镜 Bankart 修复术的患者的手术失败率 (4.5%) 显著低于接受开放前路稳定术的患者 (7.7%)。
可能的并发症
反复不稳定
刚性
感染
神经血管损伤
参考资料:
Seroyer ST, Nho SJ, Provencher MT, Romeo AA. Four-quadrant approach to capsulolabral repair: an arthroscopic road map to the glenoid. Arthroscopy. 2010;26(4):555-562. doi:10.1016/j.arthro.2009.09.019.
Nord KD, Brady PC, Yazdani RS, Burkhart SS. The anatomy and function of the low posterolateral portal in addressing posterior labral pathology. Arthroscopy. 2007;23(9):999-1005. doi:10.1016/j.arthro.2007.04.011.
Davidson PA, Rivenburgh DW. The 7-o'clock posteroinferior portal for shoulder arthroscopy. Am J Sports Med. 2002;30(5):693-696. doi:h10.1177/03635465020300051101.
Difelice GS, Williams RJ III, Cohen MS, Warren RF. The accessory posterior portal for shoulder arthroscopy: description of technique and cadaveric study. Arthroscopy. 2001;17(8):888-891. doi:10.1016/S0749-8063(01)90015-5.
Parameswaran AD, Provencher MT, Bach BR Jr, Verma N, Romeo AA. Humeral avulsion of the glenohumeral ligament: injury pattern and arthroscopic repair techniques. Orthopedics. 2008;31(8):773-779. doi:10.3928/01477447-20080801-21.
Bradley JP, Tejwani SG. Arthroscopic management of posterior instability. Orthop Clin North Am. 2010;41(3):339-356. doi:10.1016/j.ocl.2010.02.002.
Baker CL III, Romeo AA. Combined arthroscopic repair of a type IV SLAP tear and Bankart lesion. Arthroscopy. 2009;25(9):1045-1050. doi:10.1016/j.arthro.2009.04.075.
Archetti Netto NA, Tamaoki MJS, Lenza M, et al. Treatment of Bankart lesions in traumatic anterior instability of the shoulder: a randomized controlled trial comparing arthroscopy and open techniques. Arthroscopy. 2012;28(7):900-908. doi:10.1016/j.arthro.2011.11.032.
Waterman BR, Burns TC, McCriskin B, Kilcoyne K, Cameron KL, Owens BD. Outcomes after Bankart repair in a military population: predictors for surgical revision and long-term disability. Arthroscopy. 2014;30(2):172-177. doi:10.1016/j.arthro.2013.11.004. |


