马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
介绍
体征和症状
Pollock和他的同事将切口疝定义为“患者站立时可见和可触及的隆起,通常需要支撑或修复”。
60%的切口疝患者没有任何症状;但是,根据医疗建议,症状包括弯曲困难、美容畸形、疝大小引起的不适、持续性腹痛和偶发性亚急性肠梗阻。急性肠梗阻和绞窄的持续绞窄需要紧急手术。
切口疝自发性破裂是一种不常见但危及生命的并发症(图25.1)。这种并发症更可能发生在脐下疝。衣服或紧身胸衣的摩擦可能会加剧这种情况。妇科和产科介入治疗后的疝气风险最大。
小切口疝的显示可能非常困难。腹膜外脂肪微小突起和小腹腔囊的患者可能会抱怨肿块很嫩,虽然不一定存在,但当出现时会引起相当严重的局部疼痛。对病人仰卧和放松的体格检查通常能揭示病因。超声检查是一个有用的诊断测试,往往会发现一个不可逾越的缺陷,特别是在肥胖患者。然而,腹壁的超声检查依赖于熟练的技术。有时很难区分疝气和疝气中的皮下脂肪或小肠,而不是靠近前筋膜。在大多数情况下,尤其是对于巨大复杂切口疝,CT扫描在确定缺损、计划患者的术前准备和选择手术方面可能更有效、更准确。CT扫描对肥胖和剖腹扩张性瘢痕患者尤其有用,因为它定义了囊的内容,尤其是当腹壁疝临床上是隐匿的。此外,它还将其与其他疾病如血肿、脓肿和肿瘤区别开来。
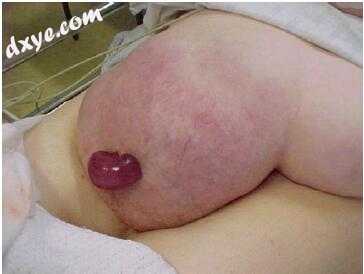
图25.1 切口疝的自发性破裂
切口疝的分类
不同的评分被提出分类腹疝,分类对于更好地理解手术报告、数据库和试验是重要的。EHS公布了一个易于使用和理解的原发性和切口疝的综合分类。它定义了缺陷的本地化(如果它是反复出现或否),以及缺陷的大小,如表25.1所示。
除了EHS分类外,Rosen等人根据SSI(外科部位感染)发生的可能性提出了分级评分。该方法基于CDC伤口分类,但仅提出三级评分,1级无危险因素,2级合并症患者,3级污染病例。
保守管理
腹疝并发症的低风险,如绞合和/或肠梗阻,加强了无症状患者的非手术治疗。评估合并症和术后风险是该决策过程中的关键。Walos等人观察了一小组患者24个月的情况,在这段时间段内,对生活质量没有影响,在此期间仅发生一次绞窄。一个前瞻性队列636名患者(295例切口疝和341例伞形/腹上疝)表明,主动监测是治疗前腹壁疝的安全策略。
手术前准备
患者的术前状况对腹侧修复的手术效果有很大影响。分析了几种风险因素,预优化是取得最佳效果的关键步骤。应解决可修改的风险因素。
肥胖
肥胖是SSI的第一位可修改风险因素预测。没有神奇的BMI截止值。有些组对体重指数超过35的患者不进行选择性腹侧修复;其他组则更自由,BMI为40作为切断。《国际内疝学会腹疝治疗指南》指出,体重指数超过30会增加较大缺陷和复发的风险。术前应实施减肥策略,以治疗选择性切口疝。自我饮食和锻炼失败率很高。应该咨询一位医学减肥专家,但通常只有在积极性很强的患者才会取得好的结果。减肥手术是一种选择,袖套式胃切除术是选择的手术方式,一旦传统的胃旁路手术需要小肠操作,这就需要疝内容物的操作。疝缺损及内容管理是减肥手术中的关键。如有可能,不应触及内容和缺陷。如果需要内容物操作,则左开的缺陷可能导致小肠梗阻。原发性缺损闭合可防止这种并发症,但当不可行时,可以将网膜贴片缝合到缺损边缘,以避免出现新的肠嵌顿。一旦体重稳定,通常在6个月后,应进行明确的疝修补。
糖尿病控制
血糖水平可显著影响伤口愈合,一旦高血糖导致伤口愈合的几次改变,胶原糖基化,这种胶原对酶降解和重构具有抵抗力,从而降低瘢痕的强度,减少肉芽组织,真皮成纤维细胞减少,WBC功能改变(趋化性,氧化破裂,吞噬作用)。血红蛋白A1c水平与SSI相关。HA1c高于8与心胸外科SSI发生率的两倍相关。术前应严格控制糖尿病和葡萄糖/HA1c水平。
吸烟
塔巴科仍然是一家全球规模巨大的企业,全球市场超过7000亿美元,年增长率约4%,每年生产5万亿支以上的香烟。吸烟会导致伤口愈合异常,中性粒细胞血计数减少,胶原蛋白代谢改变,维生素C水平降低。烟草使用是腹侧修复伤口感染的重要独立预测因子。禁欲部分逆转了效果,手术前至少4-6周应要求禁欲。尼古丁血液检查应在手术前一周进行,以证明戒断。
预防感染
用莫匹罗星/洗必泰对MRSA(耐甲氧西林金黄色葡萄球菌)脱色显示金黄色葡萄球菌的SSI降低,在筛选后可以普遍替代,这种方法似乎更具成本效益。一项比较人工切口疝修补术中使用抗生素前体和不使用抗生素的随机试验从未进行过。然而,大多数外科医师认为术前给予全身剂量的抗生素是最好的做法。当与第二剂抗生素联合使用时,即使在没有污染的清洁手术中,伤口感染也会显著减少。如果有其他危险因素,如糖尿病、肥胖和先前的伤口感染,
抗生素预防的必要性已成为当务之急。
营养
术前的营养状况对任何大手术都是非常重要的,腹侧修复也不应有所不同。术前白蛋白是所有手术风险的最佳预测指标。除了足够的营养,精氨酸补充似乎可以降低整体感染率和择期手术的住院时间,并且可以在手术前给予5-7天的时间。
域丢失
域丢失的定义一直很主观,没有可靠的标准发表。在巨大而明显的病例中,作出诊断并不困难,但在一些较小的病例中,就不那么容易了。通过CT扫描计算疝囊和腹腔的容积,可以得出这两个变量之间的比率,当达到25%以上时,就可以诊断为领域丢失,如Tanaka等人所述。
气腹辅助巨大疝的外科治疗
巨大切口疝的治疗常因肥胖、疝内粘连和腹腔容积收缩而受到影响。疝内容物已失去“控制权”。Moreno在1940年最初建议在尝试彻底修补巨大疝之前使用气腹。该技术的优点是:
•拉伸腹壁,形成一个更大的空腔,可以替换疝内容物
•减少肠系膜、网膜和疝囊内脏的水肿,减少肿块
•拉伸疝囊导致粘连延长,使剥离和复位更容易
•膈膜张力增加,允许术前呼吸和循环适应膈膜的升高
这项技术在过去几十年中不断发展,最近,一种更简单的技术——通过Veress针在左侧疑病症中插入双腔腹腔内导管——得到了推广。在一段时间内或平均9.3天内,每天使用环境空气的不饱和。根据患者的舒适度,总共需要吸入1000到4000毫升的空气。达到的最大腹内压应不超过15毫米汞柱(用血压计测量)。成功的疝气修补术是随后可能在大多数病人。
实际上,病人在气腹诱导后2周左右就可以进行手术了,终点是由腹壁的张力来判断的,腹壁的张力感觉应该像鼓一样紧,尤其是腹壁。如果可能的话,应在这个阶段对患者进行手术,大部分剥离应在疝囊未打开和扩张的情况下进行。当这个解剖完成后,穿刺囊可以很容易地减少内容物,松弛的巴黎人将有助于修复。空气只是慢慢地从腹腔吸收,通常在最初的2或3天后,吸收减少到无关紧要的程度。
气腹的禁忌症包括腹壁脓毒症,既往心肺失代偿,以及怀疑疝内容物被勒死。并发症,这是非常罕见的,包括内脏穿刺,血肿,和栓塞的风险,进入一个坚实的器官,如果肝脏或脾脏是针前吹气。纵隔和腹膜后外科肺气肿是罕见的并发症。预防性抗凝治疗DVT和呼吸理疗是避免并发症的关键,应常规进行。
肉毒杆菌注射液
Ibarra等人已经证明,肉毒毒素注射是一种潜在的术前手段,可以抵消腹壁张力,减少疝气大小,并在最终手术期间促进筋膜闭合。最近的一项荟萃分析显示,疝气宽度显著缩小(近6厘米),腹壁外侧肌肉长度增加(超过3厘米),显示了特别是在复杂腹壁疝气治疗中的潜在用途。这些出色的结果得到了其他系统性综述的证实,这些系统性综述证明了肉毒毒素治疗腹壁缺损的良好效果。
开放式修复的原则
应遵循以下原则:
1.在放置假体网片之前,应尽可能重建正常解剖结构。对于中线疝,这意味着必须重建白线;对于更多的外侧疝,应尽可能地逐层闭合。单纯使用缝线修补切口疝与至少高达43%的复发率相关。
2.只有肌腱/腱膜/筋膜结构应结合在一起。原位修补缺损,但腱膜缺损没有充分操作和并置,复发率为100%。
3.缝合材料必须保持足够长的强度,以保持组织并置,并允许组织发生良好的愈合。建议使用可缓慢吸收的缝合材料。
4.缝合材料的长度与伤口的几何形状及其愈合有关。使用间隔不超过0.5–1.0 cm的咬合,缝合线长度与伤口长度的比率应为4:1,且不超过5:1[28,29]。其他筋膜缺损也应同样闭合。
5.切口疝的修补不可避免地需要将内脏放回腹腔,导致腹内压升高。重要的是尽量减少这种情况。
6.必须注意防止因动力性肠梗阻引起的腹胀,这将导致修补缝线承受额外压力。因此,应尽量减少对内脏的处理。
7.术后咳嗽会对缝合线造成额外的不必要的压力。因此,必须避免肺衰竭、肺部感染和肺水肿。
8.修复必须无菌进行;接种细菌、创伤组织和血肿不应是这些伤口的特征。
把这八点放在一起,适当的手术准备包括降低随后感染风险的措施:所有皮肤损伤和糜烂应在手术前得到解决,肺功能应得到优化。在适当的患者中,建议使用带假体加固的修复术进行精心计划的程序。
外科技术
组织修复与网片修复
由于组织修补效果不佳,所有切口疝修补术必须使用假体。即使筋膜缺损小于4 cm,也建议使用假体。第七章介绍了可用的假肢材料。
许多生物组织移植物中只有少数的临床数据和短期随访,需要更多的临床研究。假体,合成网被设计来承受理论上最大的腹内压为20千帕,人体平均直径为32厘米。由此计算出维持腹壁闭合所需的任何材料的最大抗拉强度为16 N/cm。所有用于切口疝修补术的人工合成材料都是按照这个标准设计的,选择权由外科医生自己决定。在受污染或潜在污染的领域,生物网受到青睐,有许多新产品可供选择。
组织修补术或Mayo手术修补腹壁切口疝的结果令人无法接受,随访5.7年,复发率高达84%。当缝合修补切口疝与网片修补术相比较时,在垂直中线切口长度小于6 cm的患者中,36个月的复发率从43%(缝合)降低到24%(网片)。然而,在这项研究中,患者只接受了2 cm的网片重叠,这目前被认为是不够的,而网片修复的10年累积复发率为32%,这一数字现在是非常不可接受的。通过对348名接受241次Mayo修补术和180次补片修补术的患者的421例切口疝的对比回顾性研究,我们进一步了解了补片的益处。Mayo修补术后总复发率为37%,而网片植入术后复发率为15%。在网片修复组,与生活质量和复发有关的唯一重要预后因素是植入网片的大小。网片修复组有更多的伤口相关并发症,复发发生在网片上下边缘重叠不足的地方。
病人体位
如果疝气位于前腹壁的中线或侧面,则将患者置于手术台上仰卧位。
切口
一个宽的椭圆形切口用来封闭皮肤疤痕。切口通常必须在两端延伸,以便充分进入缺陷的所有边缘。这个初始切口的方向将取决于疝气穿过的原始疤痕的形状。应注意不要切除过多皮肤:在这个阶段,对皮肤疤痕组织进行最小限度的切除(图25.2)。
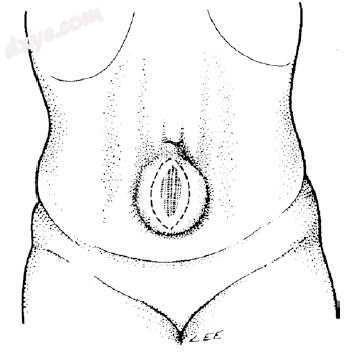
图25.2 在疝气疤痕的两侧做椭圆形切口
去除上覆多余组织
多余的皮肤和疤痕与下面的疝囊分离,疝囊通常位于薄薄的皮肤之下,特别是靠近疝的底部。去除多余的皮肤和疤痕组织(图25.3)。这是一个显着的优势,开放式方法相比,腹腔镜方法,因为一个更好的美容效果。
如果疝非常大,皮肤和下面的腹膜囊可能几乎融合成一层,靠近疝突出物的底部。当去除多余的皮肤时,必须小心避免损伤疝内容物,疝内容物可能附着在囊内的广大区域(图25.4)。
曝露
疝气是从周围的皮下脂肪剥离提出皮瓣(图25.5)。外科医生可选择使用手术刀、剪刀、电烙笔和/或超声解剖装置进行解剖。疝气的覆盖物是伸展的疤痕组织,在突出物周围合并到伸展的腹壁腱膜和不同数量的腹膜外脂肪组织中。
现在,按照轮廓小心地将疝囊完全切开,直到疝囊的颈部达到圆周方向,对于大型疝,需要提升大型皮瓣(图25.6)。这些大面积的血管翳应稍后通过水平血管翳切除术(见下文)清除,以减少在皮肤松散皱褶中聚集的血清瘤形成的发生率。
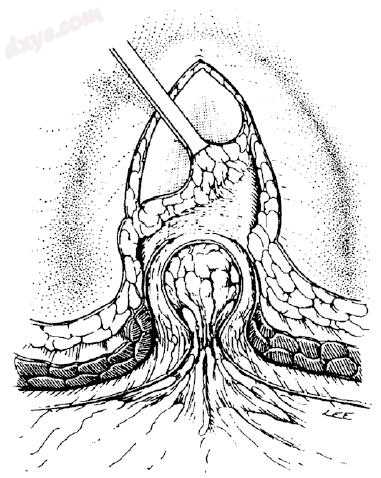
图25.3 多余疤痕切除术
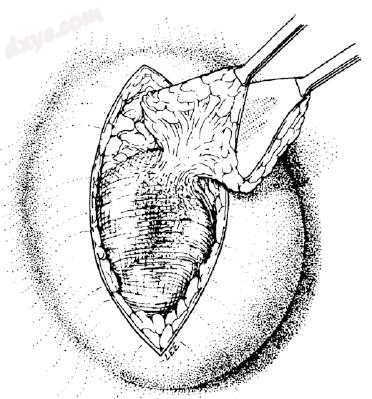
图25.4 必须注意不要切除过多的皮肤,不要损伤疝囊。皮肤瘢痕通常与囊紧密相连
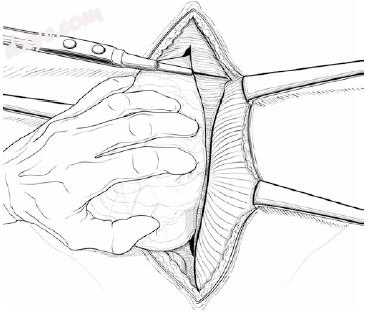
图25.5 皮瓣被提起,以便完全剥离囊,并允许放置网片,无论是否有“成分分离”。单侧(腹肌前)修复需要暴露4-5厘米的前直肌鞘;单侧(直肠后)修复需要较少的暴露
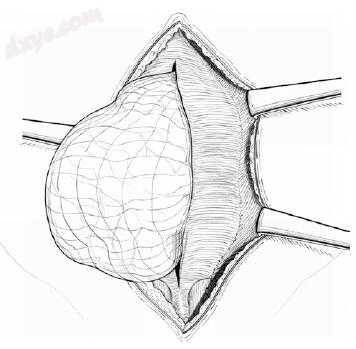
图25.6 囊颈部周向暴露
现在小心地打开疝囊,避免损伤疝囊的内脏内容物,无论是在底部还是在疝颈周围的椭圆形切口,在那里疝囊与伸展的腱膜合并(图25.7)。
建议在所有病例中完全切除疝囊,因为如果仅将疝囊倒置并推入腹腔,疝囊内粘连和疝囊分隔可能是肠梗阻的潜在原因。腹腔镜切口疝修补术的出现表明,至少三分之一的疝囊含有内脏内容物,这些内容物附着在疝囊本身。打开囊后,内容物的粘连被分开(图25.8),内脏回到腹膜腔,然后囊被完全切除到两侧的直肌筋膜/白线边缘(图25.9)。由于腹膜层不会单独缝合(太弱,无法保留缝线),完全切除腹膜囊可清楚地看到腹直肌鞘/白线的内侧筋膜边缘,以便在闭合腹部时准确放置缝线。有一点建议是保留最后的决定疝囊切除术后,可以保证有足够的后片关闭内脏囊。
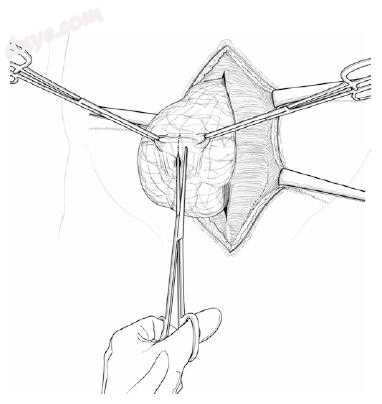
图25.7 在判断肠管在其下方不粘连的位置打开气囊,通常在底
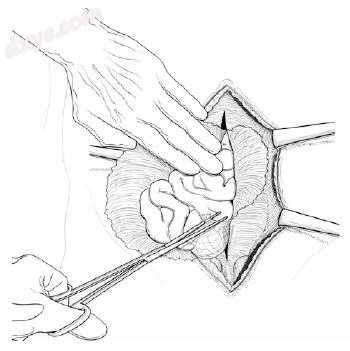
图25.8 肠和囊之间的粘连被分开,肠被送回腹膜腔
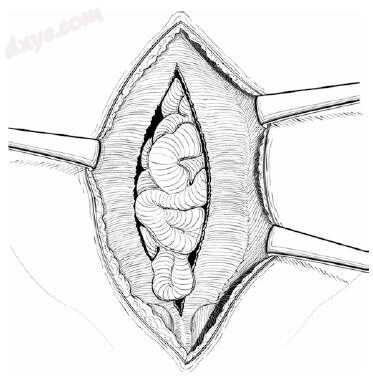
图25.9 完成囊切除,显露直肌鞘内侧缘(白线),为中线筋膜闭合做准备
囊内几乎可以包含任何腹腔内内脏,但通常可以发现大网膜、小肠和横结肠。
除非疝气被绞窄,小肠不能存活,否则粘连会被分离,小肠会返回腹腔。绞窄的小肠或网膜在此阶段可以切除。诊断决定现在应该做什么,非常坚持和经常部分缺血网膜。如果对网膜有任何疑问,最好切除。将生存能力可疑的大网膜送回腹腔会引起粘连的形成。
在操作和解剖结肠囊时必须特别小心。任何紧密粘连的疝囊都应该修整,并保持与肠道的粘连,然后返回腹膜囊,而不是在繁琐的解剖中冒着穿透肠道的风险。必须非常小心,避免刺穿结肠。如果结肠被刺穿,轻微的损伤通常可以用缝线缝合。实质性损伤必须通过结肠造口来治疗;结肠再吻合和疝气修补术可以在患者充分评估和结肠抗菌制剂准备后在以后的手术中进行。
内脏减少
在极端情况下,当无法闭合腱膜层时,有一些轶事报道切除内脏内容物以实现腹壁闭合,通常与失去区域和进行性气腹有关。
这通常从大网膜开始,必要时切除右半结肠,如果仍未闭合,则延伸至小肠。
脂膜切除术
如果需要,在筋膜完全闭合后的这个阶段进行全切术。根据当地习惯,皮下脂肪要么不封闭,要么用可吸收缝线层层封闭。蒙皮边界现在已接近。皮肤闭合必须在没有任何张力的情况下进行。这可以通过缝线和/或皮肤钉来完成。建议间隔1cm放置间断褥式皮肤缝合。由于皮瓣的抬高减少了血供,皮肤愈合受到阻碍;因此,在术后14天门诊进行第一次伤口检查之前,不应拆除缝合线。
开放性假体修复的技术选择
选择是在上排(腹肌前,切弗雷尔)技术,下排(直肠后,Rives,腹膜前)和腹腔内技术之间。在开放手术中使用无保护的腹膜内补片被认为是不合适的,因为它会导致补片和肠道之间形成粘连,并有造瘘的风险。许多外科医生认为后直肌亚段修补术是首选的方法。网片在生物力学上处于良好的位置,与单纯修复相比,临床意义上的浆膜瘤发生的潜在空间更小。然而,修补术在技术上是有挑战性的,尤其是在弓状线以下,只有腹膜前平面没有后直肌鞘,对于复发性疝气,组织平面可能严重破坏和减弱。另一种方法是将网片放置在皮下筋膜前间隙的腹壁闭合处。这项技术是由Chevrel改进和推广的,在技术上比亚层修补更简单,但在没有仔细注意前鞘闭合的情况下,常常表现不佳。对这种技术的主要批评是伤口感染率和血清瘤形成率可能更高。疝气外科医生应该能够很好地执行这两种技术,并采取最适合个别病人的技术。
对于非常复杂的腹壁重建,可以采用组织扩张、真空辅助闭合装置、腹部组件分离、局部和远端肌瓣以及游离组织移植等技术。然而,对于进行切口疝修补术的普通外科医生来说,除非他或她熟悉这些技术,否则这些先进的外科技术只能与整形外科医生合作尝试。一般来说,10厘米以下的小疝气可以通过腹腔镜进行修补(见第16章),尽管它们可以通过开放式技术得到满意的修补,同时也有助于实现前腹壁皮肤的美容。大小在10到15厘米之间的疝气最好通过开放技术来修复,尽管先进的腹腔镜外科医生可以取得很好的效果。15 cm以上的疝气通常需要Ramirez“组件分离”的部分修补,因为区域明显丢失。
2008年,Cochrane数据库对切口疝开放手术进行了系统评价,如果这些研究是比较不同开放切口修补技术的随机对照试验,则包括符合条件的研究。确定了8个试验,其中一个被排除,1141名患者被纳入研究。三项试验涉及缝合与网片修补(上或下)的比较,显示缝合修补后复发和伤口并发症更为频繁。两项试验比较了上铺法(腹肌前)和下铺法(直肠后)的效果,发现除了上铺法的手术时间较短,表明其易于使用外,其他结果没有差异。最后,比较轻量和标准网片显示轻量组复发率更高的趋势。一项onlay与腹腔内网片试验显示,除了腹腔内组疼痛增加外,结果没有差异。该综述认为开放式网片在复发和减少伤口感染方面优于缝合技术,但没有足够的证据表明应使用哪种类型的网片或哪种网片位置(上铺或下铺)。此外研究还发现,没有足够的证据支持采用组分分离技术,这显然需要进一步的研究。一项准随机研究将腹股沟疝患者交替分为分置式或上置式两种,不包括缺损大于10cm的患者,结果发现,上置式技术的并发症复发率为22.5%(分置)比15%(上置),伤口并发症相似。住院时间相似,无复发。
镶嵌技术
Chevrel在30多年前推广了这种在线、前置技术。Chevrel报告了257例修复术,其发病率为10.5%,包括6.3%的血清瘤、2%的伤口感染和4.9%的复发,并支持使用聚丙烯网片。此外,切夫雷尔主张使用纤维蛋白胶和松弛切口,他的病人约有一半。放松切口放置在前直肌鞘,这是一个受欢迎的技术之前引进的成分分离,这将放松切口放置在外斜肌腱膜。类似的结果在较小的系列报道中也有报道,主张中线筋膜闭合后网片明显重叠,并将网片广泛缝合到前腹壁,以防止网片移位、卷曲或移动导致复发[43–45]。复发率在3%到16%之间,对于大切口疝是一个令人满意的结果。
全肠切除术是前腹壁手术的一个重要辅助手段,一旦巨大的下疝囊被切除和缩小,就可以切除多余的大皮瓣。不能切除大血管翳或皮瓣可能会导致麻烦一些慢性血清瘤需要多个愿望或手术,如果它形成一个假性囊肿在腹壁。
Sailes等人报道了最大规模的一系列附加修复(545名患者,除接受部件分离外),复发率为18.3%。2008年,Kingsnorth等人报告了对116例大切口疝(>10cm)患者进行的为期24个月的前瞻性检查结果。通过有效问卷和电话随访评估生活质量。筋膜闭合需要分离的成分占18%;术后血清瘤发生率为9.5%,深部伤口感染发生率为1.7%,15.4个月时复发率为3.4%。
Kingsnorth已累计进行了540次联机修复,随访2-12年(平均5.6年),其中104例接受了部件分离。后一组104名复杂患者通过长期电话和临床随访分别接受了审计。所有患者均有较大切口疝(中位数384 cm2),横向间隙10-30 cm(12.8),年龄31-87岁(59岁),男女比例62:42,ASA分级1:2:3比例18:60:26,BMI 17-46.5(38),共病率49%,术前瘘管9例。这些病例的复杂性表现在以下几个方面:42例患者需要移除先前的补片;10例移除先前的植皮;30例肠切除、吻合或肠切开术;16例全肠切除术;19例瘤旁疝修补术。93例患者筋膜完全闭合。使用床垫皮肤缝线(术后14天取下)并在皮瓣下放置吸引管(14天取下,除非引流持续>50 cc/天)。
结果术后伤口感染17例,其中浅表感染11例,深部感染6例。13例应用VAC敷料。23例发生血清瘤,其中16例在门诊行抽吸治疗,7例需再次手术。共有11例因伤口并发症再次手术。13例患者出现复发:其中3例无症状(<5cm)轻微复发,无需手术治疗,2例有症状(<5cm),8例有症状(>5cm)严重复发,再次手术治疗。疼痛在1年后进行评估;85名患者无疼痛,15名患者轻微疼痛不影响日常活动,4名患者严重疼痛降低生活质量。
根据这一广泛的经验,可提出以下建议,以优化在修复的结果:
1.完全切除囊。
2.用完整的白线以4:1的比例闭合中线,缝合长度与伤口长度之比。
3.裁剪网片重叠不超过5cm,避免网片过多。
4.使用轻质大孔网布。
5.去除多余的血管翳。
6.皮下引流14天。
7.褥式皮肤缝合14天。
其他外科医生的结果如下表所示。
在修复结果(所有报告均<2年随访)
值得一提的是,Venclauskas在一项设计不当的研究中,取得了报告的亚层修补术的最低复发率和上一层修补术的最高伤口感染率。
对于伴有节段丢失的巨大切口疝患者,onlay技术是结合组件分离的理想手术方式(图25.10)。
切开和解剖
使用椭圆形切口去除先前的疤痕。为了施行全切除术,在中线疤痕的下端切除三角楔状皮肤和皮下脂肪,最终形成一个倒T形切口,需要小心准确地闭合。从囊底开始,仔细解剖整个囊直至颈部,以便在不打开的情况下完全暴露出来。在这个阶段,皮瓣应该只进行最小的解剖,以调动囊和清除不超过直肌边缘5cm的区域。气囊现在被打开,肠、腹膜和气囊之间的任何粘连被分开,腹部内容物返回腹膜腔。在所有情况下,囊现在应该完全切除。
在所有情况下,外科医生应该能够完全关闭中线没有紧张。如果直肌之间的间隙宽度相对较小,则可以用缓慢可吸收的缝合材料制成的强力缝合线闭合每侧的前直肌鞘。在此之前,将前直肌鞘从皮下脂肪中切开5-7厘米,以容纳网片。网格现在被切割成10厘米宽的尺寸,允许上下3-4厘米的重叠。如果允许聚丙烯或聚酯网与肠直接接触,则有形成粘连和瘘管的风险。使用这些类型的网片也会有网片进入肠道的风险。在开放式人工补片修补术中,没有地方使用较新的补片,在肠道上放置抗粘连剂作为没有中线筋膜闭合的镶嵌方法。这种双重网片是专门用于腹腔镜手术时,放置在一个缺陷,从腹腔内,其中与内脏接触是不可避免的。目前还没有长期的研究证实植入这种网片多年后没有出现并发症。然而,这种产品的使用时间已经超过15年。
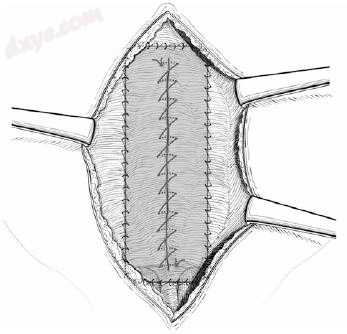
图25.10 镶嵌技术。在新白线构建后,放置一条宽8-10 cm、比腹壁闭合长3-4 cm的假体网,并用不可吸收缝线材料的连续周边缝线和连续缝线固定,以将网片连接到中线闭合处
引流的使用
虽然血清瘤发生在少数病人中,但术后发生的危险因素尚不清楚。因此,无论手术的复杂程度如何,所有接受网片修补术的患者都应采取措施预防血清瘤的形成。这种预防措施是通过在每个病人身上放置引流管来完成的。使用封闭式真空吸管(瓶容量为500 cc,因此很少发生变化,最大限度地减少接触),其具有相对较长的管,其末端具有多个穿孔。使用两个引流管。每一个都被藏在侧面,在右侧或左侧皮瓣下,在侧腹壁上向下突出,并安全地缝合到皮肤上。
在最初的24–48小时内,引流瓶中会出现血性分泌物。此后液体会变成浆液。浆液的最大流量通常在术后第4至第6天左右,因此术后1周内不得清除任何引流管。因为血清瘤会在第7天之后持续存在,所有引流管都会保持原位,直到术后第14天,也就是患者在门诊接受皮肤缝线移除的那一天。病人可以把备用的引流瓶带回家,如果偶尔有病人排出大量浆液,护士可以更换。这种处理方法的并发症远远超过了皮瓣下大量滞留浆液的处理。如果在第14天,日排放量>50 cc,则不移除引流管,并监测日排放量,直到日流量<50 cc。少数人在30天后会继续排出浆液性液体,此时必须决定移除引流管,并预期处理任何浆液瘤形成。
辅助修复
肌后/Rives
sublay修复将网片置于肌后间隙。Rives最初在30多年前描述了这种技术。在肌后平面放置假体需要打开白线附近的直肌鞘,以进入两侧的间隙。在闭合后直肌鞘后,将网片置于直肌后的上方,通过中线缝合前直肌鞘来完成腹壁闭合。在前直肌鞘或后直肌鞘留间隙效果差,复发率高,应采用外斜肌松解切口“成分分离”达到完全中线闭合。实现的网格重叠类似于全方位5–6 cm的重叠技术,并提供了良好的结果[55,56]。这种修补术在大面积疝气患者中也有很好的效果,并且明显丧失了结构域。
每个直肌鞘沿其内侧边缘切开,并在中线打开,以暴露直肌的前、后两个方面(图25.11)。钝性解剖时,肌肉的整个宽度暴露在后直肌鞘的下表面(图25.12)。后直肌鞘现在用缓慢可吸收材料的连续缝合线闭合,网片放置在后直肌位置,占据两侧直肌的宽度(图25.13)。现在在后直肌间隙放置一个宽约10厘米,长足够达到上下重叠3-4厘米的假体网(图25.14)。为了防止网片移位或移动,在网片和后直肌鞘或腹膜之间放置一些可吸收缝线。在闭合前直肌鞘之前,最好在后直肌位置放置吸引引流管,这可以通过缓慢可吸收材料的连续缝合来实现(图25.15)。
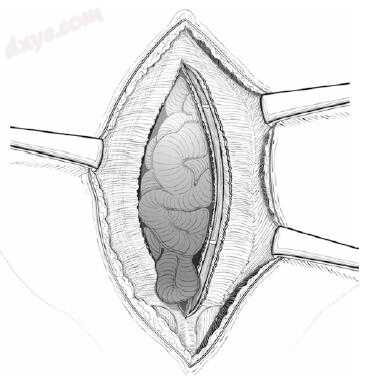
图25.11 直肌鞘内侧缘沿两侧筋膜缺损长度切开
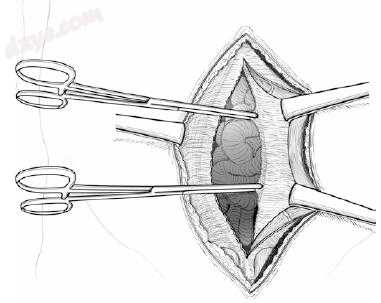
图25.12 直肌后鞘前和后直肌后鞘后的无血平面被解剖至直肌的外侧极限
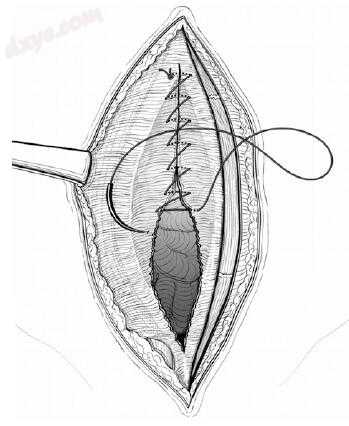
图25.13 后直肌鞘用不可吸收缝线封闭。这应该在可以忽略不计的张力下实现
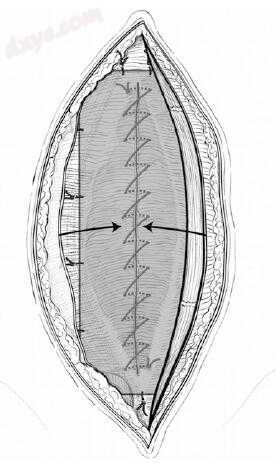
图25.14 假体网足够宽,覆盖两个直肌后面的空间(约8-10厘米),比中线长3-4厘米,放置并用一些周边的可吸收缝线固定
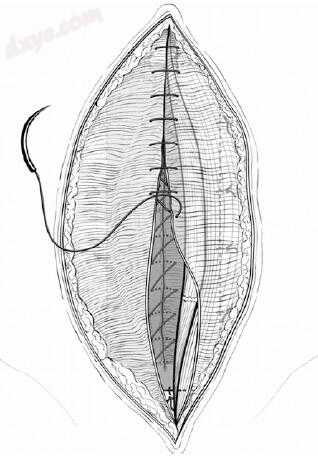
图25.15 前直肌鞘用缓慢可吸收的连续缝合线闭合,以达到4:1的缝合长度-伤口长度比(5–10 mm咬合间隔5 mm)。缝合咬伤不包括肌肉
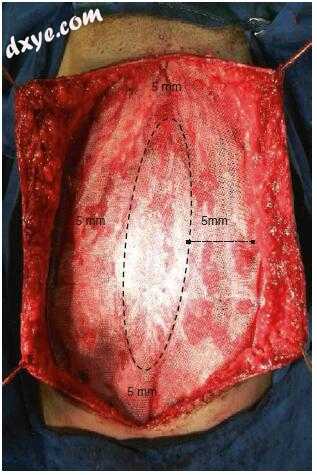
图25.16 在所有方向上有足够5cm重叠的嵌入式网片
腹膜前修补术
腹膜前修补术将网片放置在腹膜前间隙,弓形线下方与Rives和Soppa描述的放置网片的空间相同,并指向上方。主要的区别是在弓状线以上,这是一个很难实现的层,因为这一地区的腹膜很薄。解剖应在直肌鞘下方进行,注意不要撕裂腹膜(这通常很难实现),以便在各个方向上获得至少5–6 cm,以使缺损具有良好的网片重叠(图25.16)。
解剖腹膜前间隙并确认补片有足够的重叠后,用可吸收缝线封闭腹膜,以避免补片与腹腔脏器接触。将网片放置于腹膜前间隙,并在网片与后直肌鞘或腹膜之间用少量可吸收缝线固定。后直肌鞘现在用缓慢可吸收材料连续缝合。
开放式腹腔人工补片修补术
这种替代技术已经在一个或两个法国中心推广[58,59]。手术的初始步骤与完全切除腹膜囊至直肌内侧缘的上下法相同。网片以5-6cm的重叠放置于腹膜内,并通过间隔2cm和距网片边缘1cm的不可吸收贯穿缝线固定。缝合线横贯整个腹壁肌肉筋膜和皮下层,每一层都通过皮肤上的一个小切口缝合。这项技术的倡导者声称,假体作为腹壁的替代物,避免了张力缝合缺损的两个相对筋膜边缘。肌肉腱膜边缘尽可能在中线处闭合,以将假体与手术皮肤污染隔离开来。推广这项技术的作者没有遇到肠外瘘的问题。如果使用这种方法,选择生物网片将需要保留疝囊作为血管蒂,以允许胶原产物的适当再吸收。
近年来,新的网片被推出,目的是使腹腔内放置和固定更容易。他们有一个裙边或口袋,让一个更容易固定与钉从“内部”网。一些网格也有一个刚性的外环,有助于定位和打开网格,并在一段时间后吸收。
对于开放性腹腔内技术,在完全溶解粘连后,应在腹腔内放置适当的涂层网片,并在网片的所有周边边缘用缝线或钉固定,以避免网片的顶叶表面暴露于内脏。在所有方向(至少5 cm)上应有足够的重叠,并首先固定在一侧,然后在中线中间预张紧后,固定在另一侧。此操作的目的是避免中线闭合后网布出现褶皱,方式与上述相同。
术后护理
立即积极动员是快速康复的关键。在没有广泛处理肠道的情况下,术后无动力性肠梗阻,无需鼻腔抽吸或静脉滴注等障碍。让病人做深呼吸;进行呼吸练习,必要时进行胸部叩诊。病人尽快站起来走路。第一天要补充液体,然后开始清淡饮食。这些病人可能会经历大量的疼痛,这将需要肠外镇痛。如果这可以通过口服止痛药来控制,并且患者没有出现明显的肠梗阻,那么可以期望最少的住院时间。一般来说,住院时间为3-5天,这取决于疝气的大小、所需的剥离量和患者的共病情况。
引流管管理
本章前面讨论了在安装维修中使用引流管的问题。关于是否需要在肌后间隙或腹膜前间隙使用引流管存在很多争议。文献缺乏证据(尤其是高质量的数据)表明需要在这个空间使用引流管。如果解剖后没有持续灌注的证据,大多数外科医生不喜欢在这个空间使用引流管,但由于文献中没有什么证据,因此应根据外科医生的经验作出决定。
•对切口疝修补术有兴趣和经验的专家比非专家有更好的结果。
•复发的重要预测因素是伤口感染、肥胖和先前的修复。
•良好结果的关键因素是患者的预优化。
•手术方式的选择至关重要。筋膜闭合是最重要的,网片重叠不需要超过5厘米。
•网片固定应全面,采用连续周边缝线(对于上铺技术)、间断缝线(对于下铺方法)和周边缝线或钉线(对于IPOM技术)。
•如果中线筋膜层闭合后有发生腹腔室综合征的风险,则部件分离是必要且简单的。
参考资料:
1. Leaper DJ, Pollock AV, Evans M. Abdominal wound closure: a trial of nylon, polyglycolic acid and steel sutures. Br J Surg. 1977;64:603–6.
2. Hartley RC. Spontaneous rupture of incisional herniae. Br J Surg. 1962;49:617–8.
3. Senapati A. Spontaneous dehiscence of an incisional hernia. Br J Surg. 1982;69:313.
4. Ianora AA, Midiri M, Vinci R, Rotondo A, Angelelli G. Abdominal wall hernias: imaging with spiral CT. Eur Radiol. 2000;10:914–9.
5. Muysoms FE, Miserez M, Berrevoet F, et al. Classification of primary and incisional abdominal wall hernias. Hernia. 2009;13:407–14.
6. Kanters AE, Krpata DM, Blatnik JA, Novitsky YM, Rosen MJ. Modified hernia grading scale to stratify surgical site occurrence after open ventral hernia repairs. J Am Coll Surg. 2012;15(6):787–93.
7. Bellows CF, Robinson C, Fitzgibbons RJ, Webber LS, Berger DH. Watchful waiting for ventral hernias: a longitudinal study. Am Surg. 2014;80(3):245–52.
8. Kokotovic D, Sjølander H, Gögenur I, Helgstrand F. Watchful waiting as a treatment strategy for patients with a ventral hernia appears to be safe. Hernia. 2016;20(2):281–7.
9. Krpata DM, Blatnik JA, Novitsky YW, Rosen MJ. Evaluation of high-risk, comorbid patients undergoing open ventral hernia repair with synthetic mesh. Surgery. 2013;153(1):120–5.
10. Bittner R, Bingener Casey J, Dietz U, et al. Guidelines for lapa- roscopic treatment of ventral and incisional abdominal wall hernias International Endohernia Society (IEHS). Surg Endosc. 2014;28(1):2–29. part 1.
11. Latham R, Lancaster AD, Covington JF, Pirolo JS, Thomas CS Jr. The association of diabetes and glucose control with surgical-site infections among cardiothoracic surgery patients. Infect Control Hosp Epidemiol. 2001;22(10):607–12.
12. Sorensen LT, Toft BG, Rygaard J, Ladelund S, Paddon M, James T, Taylor R, Gottrup F. Effect of smoking, smoking cessation, and nicotine patch on wound dimension, vitamin C, and systemic mark- ers of collagen metabolism. Surgery. 2010;148(5):982–90.
13. Finan KR, Vick CC, Kiefe CI, Neumayer L, Hawn MT. Predictors of wound infection in ventral hernia repair. Am J Surg. 2005;190(5):676–81.
14. Huang SS, Septimus E, Kleinman K, et al. Targeted versus uni- versal decolonization to prevent ICU infection. N Engl J Med. 2013;368:2255–65.
15. Rios A, Rodriguez JM, Munitz V, Alcaraz P, Perez FD, Parrilla
P. Antibiotic prophylaxis in incisional hernia repair using a pros- thesis. Hernia. 2001;5:148–52.
16. Khuri SF, Daley J, Henderson W, et al. Risk adjustment of the post- operative mortality rate for the comparative assessment of the qual- ity of surgical care: results of the National Veterans Affairs surgical risk study. J Am Coll Surg. 1997;185(4):315–27.
17. Drover JW, Dhaliwal R, Weitzel L, Wischmeyer PE, Ochoa JB, Heyland DK. Perioperative use of arginine-supplemented diets: a systematic review of the evidence. J Am Coll Surg. 2011;212(3):385–99.
18. Tanaka EY, Yoo JH, Rodrigues AJ Jr, Utiyama EM, Birolini D, Rasslan S. A computerized tomography scan method for calculating the hernia sac and abdominal cavity volume in complex large incisional hernia with loss of domain. Hernia. 2010;14(1):63–9.
19. Moreno IG. Chronic eventuation and large hernias. Surgery. 1947;22:945–53.
20. Hamer DB, Duthie HL. Pneumoperitoneum in the management of abdominal incisional hernia. Br J Surg. 1972;59:372–5.
21. Forrest J. Repair of massive inguinal hernia with pneumo- peritoneum and without mesh replacement. Arch Surg. 1979; 114:1087–8.
22. Mayagoitia JC, Suarez D, Arenas JC, Diazdeleon V. Preoperative progressive pneumoperitoneum in patients with abdominal-wall hernias. Hernia. 2006;10:213–7.
23. Ibarra-Hurtado TR, Nuño-Guzmán CM, Miranda-Díaz AG, Troyo- Sanromán R, Navarro-Ibarra R, Bravo-Cuéllar L. Effect of botuli- num toxin type A in lateral abdominal wall muscles thickness and length of patients with midline incisional hernia secondary to open abdomen management. Hernia. 2014;18(5):647–52.
24. Weissler JM, Lanni MA, Tecce MG, Carney MJ, Shubinets V, Fischer JP. Chemical component separation: a systematic review and meta-analysis of botulinum toxin for management of ventral hernia. Plast Surg Hand Surg. 2017:1–9. https://doi.org/10.1080/20 00656X.2017.1285783. [Epub ahead of print].
25. Alam NN, Narang SK, Pathak S, Daniels IR, Smart NJ. Methods of abdominal wall expansion for repair of incisional herniae: a sys- tematic review. Hernia. 2016;20(2):191–9.
26. Luijendijk RW, Hop WCJ, van den Tol P, et al. A comparison of suture repair with mesh repair for incisional hernia. N Engl J Med. 2000;343(6):393–8.
27. Harding KG, Mudge M, Leinster SJ, Hughes LE. Late develop- ment of incisional hernia: an unrecognised problem. Br Med J. 1983;286:519–20.
28. Jenkins TPN. Incisional hernia repair: a mechanical approach. Br J Surg. 1980;67:335–6.
29. Israelsson LA. The surgeon as a risk factor for complications of midline incisions. Eur J Surg. 1998;164:353–9.
30. Santora TA, Roslyn JJ. Incisional hernia. Surg Clin North Am. 1993;73:557–70.
31. Bellows CF, Alder A, Helton WS. Abdominal wall reconstruction using biological tissue grafts: present status and future opportuni- ties. Expert Rev Med Devices. 2006;3:657–75.
32. Grevious MA, Cohen M, Jean-Pierre F, Herrmann GE. The use of prosthetics in abdominal wall reconstruction. Clin Plast Surg. 2006;33:181–97.
33. Paul A, Korenkov M, Peters S, Kohler L, Fischer S, Troidl
H. Unacceptable results of the Mayo procedure for repair of abdominal incisional hernias. Eur J Surg. 1998;164:361–7.
34. Burger JWA, Luijendijk RW, Hop WCJ, Halm JA, Verdaasdonk EGG, Jeekel J. Long-term follow-up of a randomized controlled trial of suture versus mesh repair of incisional hernia. Ann Surg. 2004;240:578–85.
35. Langer C, Schaper A, Liersch T, Kulle B, Flosman M, Fuzesi L, et al. Prognosis factors in incisional hernia surgery: 25 years of experience. Hernia. 2005;9:16–21.
36. Rohr S, Meyer C, Kanor M. Treatment of a massive incisional abdominal wall hernia requiring subtotal colectomy using a dual facing mesh. Hernia. 2000;4(Suppl 1):S22–S4.
37. Tanaka EY. Predictors analysis for visceral resection surgery in the treatment of patients with giant incisional hernia with loss of domain undergoing preoperative progressive pneumoperitoneum [thesis]. São Paulo: Faculdade de Medicina, Universidade de São Paulo; 2009. p. 71. Available at http://www.teses.usp.br/teses/dis- poniveis/5/5132/tde-31082009-151511/pt-br.php.
38. Rohrich RJ, Lowe JB, Hockney FL, Bowman JL, Hobar PC. An algorithm for abdominal wall reconstruction. Plast Reconstr Surg. 2000;105:202–16.
39. Dumanian GA, Denham W. Comparison of repair techniques for major incisional hernias. Am J Surg. 2003;185:61–5.
40. Den Hartog D, Dur AHM, Tuinebreijer WE, Kreis RW. Open surgi- cal procedures for incisional hernias. Cochrane Database Syst Rev. 2008;3:CD006438.
41. Godara R, Pardeep G, Raj H, Singla SL. Comparative evaluation of “sublay” versus “onlay” meshplasty in ventral hernias. Indian J Gastroenterol. 2006;25:222–3.
42. Chevrel JP, Rath AM. Polyester mesh for incisional hernia repair. In: Schumpelick V, Kingsnorth AN, editors. Incisional hernia (Chap 29). New York: Springer; 2000. p. 327–33.
43. San Pio JR, Dormsgaard TE, Momgen O, Villadsen I, Larsen J. Repair of giant incisional hernias with polypropylene mesh: a retrospective study. Scand J Plast Reconstr Surg Hand Surg. 2003;37:102–6.
44. Licheri S, Erdas E, Pisano G, Garau A, Ghinami E, Pomata
M. Chevrel technique for midline incisional hernia: still an effec- tive procedure. Hernia. 2008;12:121–6.
45. Andersen LPH, Klein M, Gogenur I, Rosenberg J. Long-term recur- rence and complication rates after incisional hernia repair with the open onlay technique. BMC Surg. 2009;9:6–10.
46. Downey SE, Morales C, Kelso RL, Anthone G. Review of technique for combined closed incisional hernia repair and pannicu- lectomy status post-open bariatric surgery. Surg Obes Relat Dis. 2005;1:458–4561.
47. Sailes FC, Walls J, Guelig D, Mirzabeigi M, Long WD, Crawford A, Moore JH Jr, Copit SE, Tuma GA, Fox J. Synthetic and bio- logical mesh in component separation: a 10-year single institution review. Ann Plast Surg. 2010;64(5):696–8.
48. Kingsnorth AN, Shahid MK, Valliattu AJ, Hadden RA, Porter CS. Open onlay mesh repair for major abdominal wall hernias with selective us of components separation and fibrin sealant. World J Surg. 2008;32:26–30.
49. de Vries Reilingh TS, van Geldere D, Langenhorst B, de Jong D, van der Wilt GJ, van Goor H, Bleichrodt RP. Repair of large midline incisional hernias with polypropylene mesh: com- parison of three operative techniques. Hernia. 2004;8:56–9. PMID:14586775.
50. Venclauskas L, Maleckas A, Kiudelis M. One-year follow-up after incisional hernia treatment: results of a prospective randomized study. Hernia. 2010;14:575–82. https://doi.org/10.1007/s10029- 010-0686-8. PMID:20567989.
51. Memon AA, Khan A, Zafar H, Murtaza G, Zaidi M. Repair of large and giant incisional hernia with onlay mesh: perspective of a ter- tiary care hospital of a developing country. Int J Surg. 2013;11:41– 5. https://doi.org/10.1016/j.ijsu.2012.11.006.
52. Stoikes N, Webb D, Powell B, Voeller G. Preliminary report of a suture- less onlay technique for incisional hernia repair using fibrin glue alone for mesh fixation. Am Surg. 2013;79:1177–80. PMID: 24165253.
53. Gemici K, Acar T, Barıs S, Yıldız M, Sever C, Bilgi M, Sentürk
S. Lower recurrence rate with full-thickness mesh fixation in incisional hernia repair. Hernia. 2015;19:927–33. https://doi. org/10.1007/s10029-015-1355-8.
54. Rives J, Lardennois B, Pire JC, Hibon J. Les grandes evantrations: importance due “volet abdominal” et des troubles respiratories qui lui sont secondaires. Chirurgie. 1973;99:547–63.
55. Schumpelick V, Klinge U, Junge K, Stumpf M. Incisional abdominal hernia: the open mesh repair. Langenbeck’s Arch Surg. 2004;389:313–7.
56. Klinge U, Conze J, Krones CJ, Schumpelick V. Incisional hernia: open techniques. World J Surg. 2005;29:1066–72.
57. Kingsnorth AN, Sivarajasingham N, Wong S, Butler M. Open mesh repair of incisional hernias with significant loss of domain. Ann R Coll Surg Engl. 2004;86:363–6.
58. Hamy A, Pessauz P, Mucci-Hennekinne S, Radriamananjo S, Regenet N, Arnaud JP. Surgical treatment of large incisional hernias by an intraperitoneal Dacron mesh and an aponeurotic graft. J Am Coll Surg. 2003;196:531–4.
59. Bernard C, Polliand C, Mutelica L, Champault G. Repair of giant incisional abdominal wall hernias using open intraperitoneal mesh. Hernia. 2007;11:315–20.
60. Kaafarani HM, Hur K, Hirter A, et al. Seroma in ventral incisional herniorrhaphy: incidence, predictors and outcome. Am J Surg. 2009;198:639–44.
61. Gurusamy KS, Allen VB. Wound drains after incisional hernia repair. Cochrane Database Syst Rev. 2013;12:CD005570. https:// doi.org/10.1002/14651858.CD005570.pub4. |


