马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
摘要
介绍
切除表皮样囊肿的最佳方法仍存在争议。作者描述了一例表皮样囊肿,其中成功进行了腹腔镜切除术。
案例介绍
在评估上腹部疼痛时,通过计算机断层扫描偶然发现了一名50岁女性的骶前腔中63×55毫米的囊性肿块。磁共振成像显示,在直肠左背侧,T1加权像的信号强度低,而在T2加权像的信号强度高。该肿瘤被诊断为发育性囊肿,并进行了腹腔镜切除。以负切缘进行肿瘤切除。该肿瘤在组织病理学上被诊断为表皮样囊肿。没有恶性的迹象,术后6个月没有发生术后事件或复发迹象。
讨论区
在作者的患者中,腹腔镜手术期间在视野和钳子可操作性方面没有困难。此外,可以在对肌肉,神经和直肠造成最小损害的情况下进行腹腔镜手术,从而保持肛门功能。
结论
考虑到肿瘤的大小和位置,在仔细选择的病例中,腹腔镜切除表皮样囊肿可能是更好的选择。
缩写: CT, 计算机断层扫描; MRI, 磁共振成像
关键词: 骶前肿瘤, 发育性囊肿, 表皮样囊肿, 病例报告
1.引言
发展前腔发育的表皮样囊肿是罕见的先天性囊性肿瘤。它们大多是良性肿瘤,但据报道它们具有感染,瘘管和恶性肿瘤的风险[1]。因此,建议手术切除。它们的解剖位置使它们难以触及,因此传统上是通过后路或经腹方法进入的。最佳方法仍存在争议。最近,已有成功的腹腔镜手术方法报道[2]。腹腔镜手术可以用镊子扩大视野,并伸入骨盆深部。腹腔镜手术可以更安全,侵入性更小。在此,作者描述了一种成功进行了腹腔镜切除的表皮样囊肿的病例。该病例报告的编写符合SCARE标准[3]。
2.案例介绍
一名50岁的妇女被转诊到 院进一步检查骨盆中的囊性肿瘤,该肿瘤是在评估上腹痛时由计算机断层扫描(CT)偶然发现的。她没有过去的医学和手术史。在进行直肠指检时,在直肠壁外触诊了一块柔软的肿块。实验室检查结果表明,碳水化合物抗原19-9的水平在正常范围内(11.3 U / ml),而癌胚抗原的水平则略高(7.2ng / ml)。结肠镜检查未见肿瘤病变。对比增强CT显示在直肠左背侧和尾骨腹侧有一个63×55-mm的清晰,均匀的囊性肿块。磁共振成像(MRI)显示单眼囊性肿瘤,在T1加权图像上信号强度低,在T2加权图像上信号强度高,在扩散加权图像上信号强度高(图1)。根据放射学发现将该肿瘤诊断为发育性囊肿,并进行腹腔镜切除。
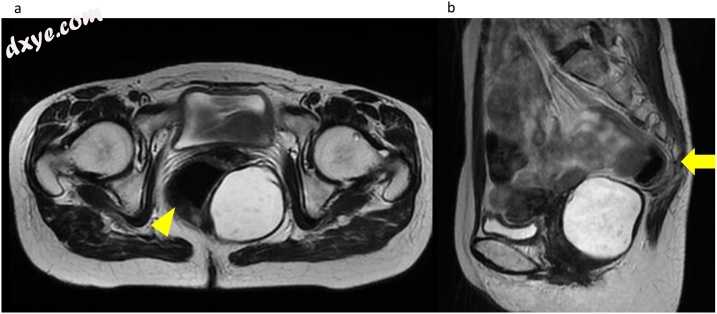
图 1
磁共振成像显示在骨盆的T2加权图像上具有高信号强度的单眼囊性肿瘤。 (a)定义明确的均质囊性肿块位于直肠的左背侧(箭头)和(b)尾骨的腹侧(箭头)。
患者被置于截石位。通过使用具有Hasson技术的10毫米脐孔,然后在右上/下象限和左上/下象限中的四个5毫米孔,可以接近肿瘤。子宫用缝合线固定在腹壁前壁上。肿瘤沿着直肠的左侧放置(图2(a))。切开腹膜后,观察到包膜的肿瘤,肿瘤的尾侧一直持续到提肛肌的水平(图2(b))。使用Harmonic和电动手术刀切除肿瘤的整个圆周,而不会粘附到周围环境(图2(c))。直肠没有受伤。手术时间为192min,总失血量为30ml。
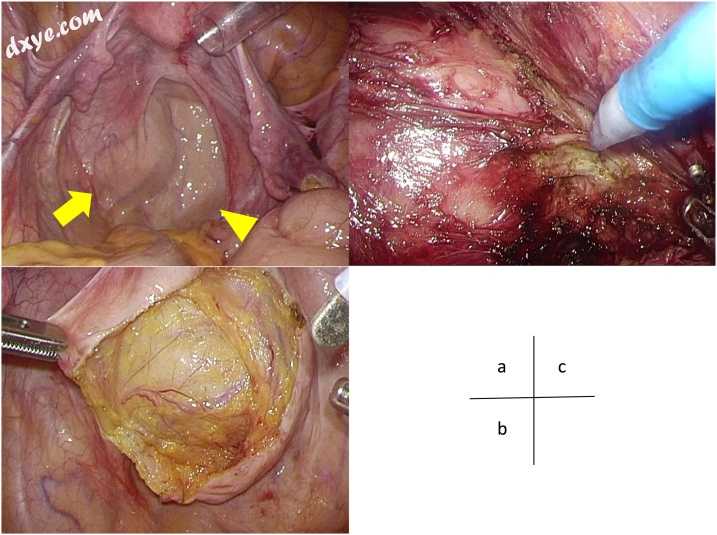
图 2
腹腔镜检查发现盆腔。 (a)箭头表示肿瘤,位于直肠的左侧(箭头)。 (b)箭头表示直肠后表皮样囊肿为腹膜后肿瘤。 (c)表皮样囊肿是一个明确的病灶,肿瘤与周围环境之间的消融很容易发生。
从宏观上看,肿瘤形成了一个40×35×30mm的囊性壁,充满了粘液状的淡黄色液体。 镜下可见,囊肿的内表面层有分层的鳞状上皮(图3(a)-(c))。 组织病理学诊断为表皮样囊肿,无恶性证据。

图 3
切除肿瘤的组织病理学发现。 (a)标本尺寸为60×50mm,外包裹良好且柔软。 (b)大体标本的切面显示出一个薄壁的囊肿,充满了淡黄色的凝胶状物质。 (c)显微镜检查结果显示,囊肿壁层有分层的鳞状上皮和皮肤附件。
没有术后事件发生,并且患者在术后第5天出院。术后六个月,没有复发的迹象。
3.讨论
腔前腔是指直肠在前方向,骶骨/尾骨在后侧,腹膜在颅缘内反射,骶前部韧带和尾骨肌在尾端的空间[4]。骶前肿瘤并不常见,发病率为1 / 40,000–63,000患者[5,6],而60前肿瘤的60%是先天性的[5]。
术语“发育性囊肿”被定义为在胚胎期因发育错误而产生的s前先天性囊性肿瘤,这些囊肿被认为是由尾部胚胎遗迹引起的[7]。它们主要发生在中年妇女中[1]。发育性囊肿在病理上可分为表皮样囊肿,皮样囊肿或尾肠囊肿[7]。表皮样囊肿和皮样囊肿均衬有分层的鳞状上皮,但皮样囊肿也含有皮肤附件。 Tailgut囊肿内层各种上皮,例如柱状细胞,鳞状细胞和过渡细胞[1,7]。发育性囊肿的恶变很少见,但已有文献报道[8]。
CT和MRI在诊断骶前肿瘤方面很有用。据报道,在T1加权图像上出现低信号强度,在T2加权图像上出现高信号强度。表皮样囊肿含有脂肪成分,例如脱屑,胆固醇,角蛋白和水[9]。不应进行术前活检,因为它可能导致肿瘤扩散,脓肿,粪便瘘或脑膜炎[5]。
表皮样肿瘤在解剖学上位于骨盆深处,难以触及。因此,传统上,它们是通过,腹或腹-联合结合的方法进行治疗的。考虑到肿瘤的大小和位置确定最佳方法。如果肿瘤在颅侧发展,则最好采用腹部入路。使用腹部入路可以轻松识别骨盆中的解剖部位是安全的,但是这种方式更具侵入性,因为它需要更大的切口。如果肿瘤小(≤10cm),位于尾部水平(S4以下),并且没有侵入周围结构,则通常选择骨入路[10]。这种方法比腹部方法的侵入性小,但提供的手术空间有限。如果切除尾骨和骨,可能会导致术后疼痛持续明显。此外,由于切口伤口在肛门附近,因此伤口感染的风险被认为增加了[11]。
在作者的患者中,腹腔镜手术期间在视野和钳子可操作性方面没有困难。由于表皮样囊肿是一个明确的病变,由于腹腔镜的放大作用,容易在肿瘤和肌肉之间消融。此外,可以在对肌肉,神经和直肠造成最小损害的情况下进行腹腔镜手术,从而保持肛门功能。但是,可能需要更长的操作时间。
就其微创,减少并发症风险和完全切除肿瘤而言,腹腔镜手术被认为是一种选择。考虑到肿瘤的大小和位置,可以在精心选择的病例中进行腹腔镜切除表皮样囊肿。
参考
Laparoscopic surgery of a presacral 表皮样囊肿: A 病例报告
1. Dahan H., Arrivé L., Wendum D. Retrorectal developmental 囊肿 in adults: clinical and radiologic histopathologic, differential diagnosis, and treatment. Radiographics. 2001;21(3):575–584.
2. Zhou J.L., Wu B., Xiao Y. A laparoscopic approach to benign retrorectal tumors. Tech. Coloproctol. 2014;18(9):825–833.
3. Agha R.A., Borrelli M.R., Farwana R. The SCARE 2018 statement: updating consensus Surgical 病例报告 (SCARE) guidelines. Int. J. Surg. 2018;60:132–136.
4. Jarboui S., Jarraya H., Mihoub M.B. Retrorectal cystic hamartoma associated with malignant disease. Can. J. Surg. 2008;51(6):115–116.
5. Jao S.W., Beart R.W., Spencer R.J. Retrorectal tumors: mayo clinic experience, 1960–1979. Dis. Colon Rectum. 1985;28(9):644–652.
6. Lev-Chelouche D., Gutman M., Goldman G. 骶前肿瘤s: a practical classification and treatment of a unique and heterogeneous group of diseases. Surgery. 2003;133(5):473–478.
7. Hawkins W.J., Jackman R.J. Developmental 囊肿 as a source of perianal 脓肿es, 鼻窦 and fistulas. Am. J. Surg. 1953;86(6):678–683.
8. Abel M.E., Nelson R., Prasad M.L. Para骶尾部 approach for the resection of retrorectal developmental 囊肿. Dis. Colon Rectum. 1985;28(11):855–858.
9. Hannon J., Subramony C., Scott-Conner C.E. Benign retrorectal tumors in adults: the choice of operative approach. Am. Surg. 1994;60(4):267–272.
10. Akbulut S. Unusual cause of defecation disturbance: a presacral tailgut cyst. Eur. Rev. Med. Pharmacol. Sci. 2013;17(12):1688–1699.
11. Buchs N., Taylor S., Roche B. The posterior approach for low retrorectal tumors in adults. Int. J. Colorectal Dis. 2007;22(4):381–385. |


