马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
摘要
患者:男,27岁
最终诊断:阑尾炎
症状:腹部不适
药物治疗:
临床步骤:—
专长:外科
目的:
罕见病
背景:
左侧急性阑尾炎,尽管在文献中有很好的描述,但仍然是容易错过的诊断。 中肠旋转不良和内脏逆位是导致阑尾炎误诊的两个已知主要疾病。
案例报告:
这是一个27岁的男性,没有任何既往的病史,患有左下腹压痛,被门诊误诊为胃肠炎并被送回家; 患者第二天到急诊科就诊,发现他患有内脏逆位的急性阑尾炎。 他接受了腹腔镜阑尾切除术,在那里发现了一个蜂窝织炎。 病理恢复为阑尾周围粘膜膨出,无恶变迹象。
摘要:
该病例报告的目的是重新审视左侧急性阑尾炎的概念,并讨论对由蜂窝织炎包含的穿孔的阑尾粘膜膨出的处理。
MeSH关键词:腹痛,阑尾切除术,阑尾炎
背景
急性阑尾炎仍然是需要急诊手术的最常见诊断方法。诊断简单明了,取决于多个先前公认的标准,包括身体症状,影像学检查结果和外科医生的临床经验[1,2]。当前诊断的金标准是放射学检查,采用腹腔盆腔计算机断层扫描(CT)扫描和静脉造影剂,并描述了急性阑尾炎的CT扫描体征,总的来说,发现CT扫描对急性阑尾炎的诊断非常准确[ 3]。如果延迟进行手术治疗,则死亡率会增加,这通常是由急性阑尾炎的误诊引起的,并且更可能发生于非典型就诊,未彻底检查,接受麻醉性止痛药然后从急诊科出院的患者如患有肠胃炎,以及未接受适当出院或随访说明的患者。一些研究报告误诊率高达24%[4]。误诊的另一个增加的原因是左侧急性阑尾炎。
急性阑尾炎引起的左下腹压痛是一种罕见的现象。它可能是由于阑尾左侧位置异常,通常是由于先天畸形引起的,也可能是由于右侧长的阑尾突出到左下象限区域[5]。左侧急性阑尾炎的主要病因包括2种先天性异常:中肠旋转不良和完全性内脏逆位[6]。
作者在这里报告一例27岁男性的症状,该男性患者出现左下腹疼痛症状。该患者最终被诊断为左侧急性阑尾炎。
本报告的目的是重新探讨左下象限疼痛患者的左侧急性阑尾炎和延迟明确治疗的想法,并提出一种导致急性阑尾炎的异常原因。
案例报告
一位先前健康的27岁男性患者因三天的严重左下腹疼痛而出现在作者的急诊科。
他的疼痛始于入院前3天,在本质上是痉挛性的。他没有发烧的迹象,大便习惯也没有改变。在疼痛的第二天,他咨询了医生,并被诊断出肠胃炎,并给予了抗生素(环丙沙星和甲硝唑)治疗。
入院当天,他的疼痛并没有减轻,并转移到左下象限区域,这促使他去了作者的机构。经身体检查,他的腹部没有什么异常,除了在左下象限区域守卫。麦克伯尼征兆为负。进行了全血细胞计数,显示正常白血球计数为8500 mL,左移。他的C反应蛋白水平很高,为196 mg / L。进行腹腔盆腔CT扫描并进行静脉造影,结果显示该患者实际上患有先天性中肠右侧小肠和左侧盲肠的旋转不良(图1、2).2。他疼痛的原因实际上是左侧阑尾发炎,并伴有阑尾周围的细胞织炎形成(图3,44)。
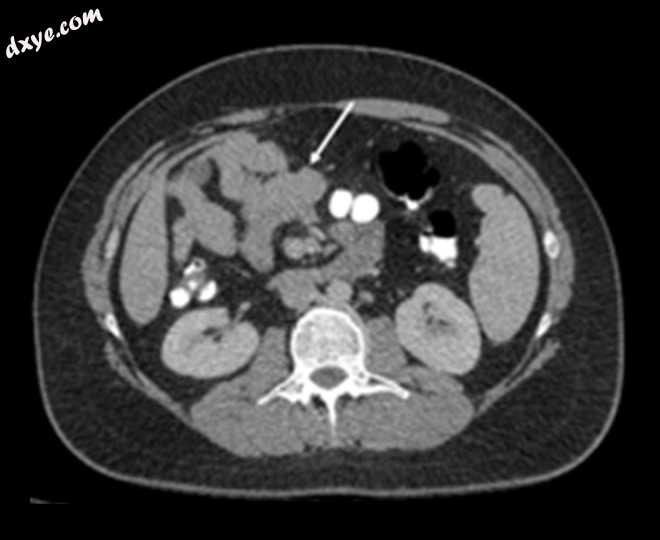
图1。
腹部盆腔计算机断层扫描扫描显示小肠(白色箭头)占据了腹部的右侧。
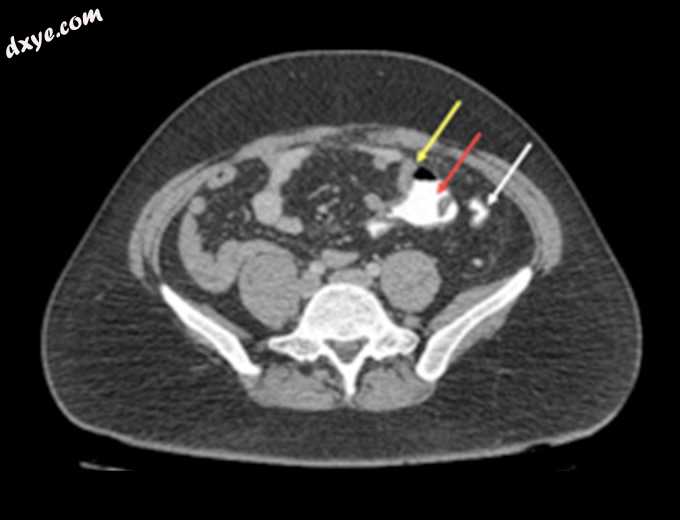
图2。
腹部骨盆计算机断层扫描显示左侧回肠末端(黄色箭头)进入盲肠(红色箭头),靠近填充有造影剂的乙状结肠(白色箭头)。

图3。
腹腔盆腔计算机断层扫描,静脉和PO造影显示阑尾增厚发炎,阑尾周围有蜂窝织炎,脂肪绞合,左侧盲肠(白色箭头)。
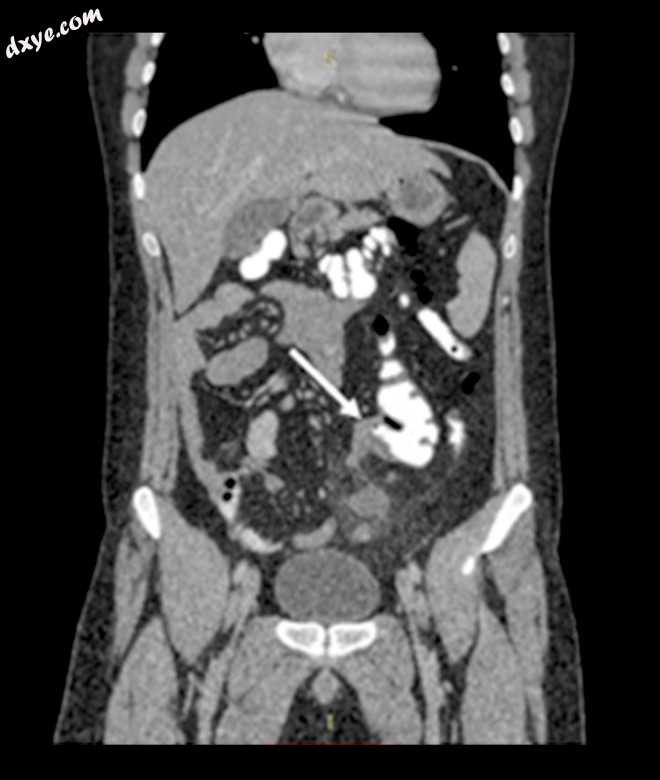
图4。
图3相同图像的冠状面视图。
作者收治了患者,随后进行了腹腔镜阑尾切除术。 作者将套管针插入以下区域:脐下区域1×10 mm,右下象限区域另外10 mm,耻骨上区域最后5 mm。 作者证实,回盲盲肠和盲肠出现在乙状结肠附近(图5)。 作者鉴定出发炎的阑尾,并注意到其顶端有坚硬的结构,让人联想到细胞织炎。 作者进行了使用2个内环后,对中阑尾进行血管除血管并切除阑尾。 使用内袋取出标本(图6)。 作者确保止血充分,然后关闭腹壁的所有层。

图5。
术中图片显示乙状结肠旁的阑尾残端(白色箭头)和盲肠(黑色箭头)(黄色箭头)。

图6。
去除的阑尾和蜂窝织炎的照片(白色箭头)。
患者于第二天开始接受清澈的流质饮食,随后逐渐进展,并最终在术后第1天出院。出院后,患者身体状况良好,可以耐受饮食。病理结果归因于急性阑尾炎伴阑尾周围粘膜膨出,无淋巴管浸润或任何恶性迹象。因为作者在手术中发现该患者患有阑尾蜂窝织炎,所以作者得出结论,这是一例穿孔的但包含位于尖端的阑尾黏液囊肿的病例。
讨论区
左下腹痛包括多重鉴别诊断,包括急性憩室炎(在老年人中最为突出),长右侧急性阑尾炎和左侧急性阑尾炎,这在年轻人群中最有可能遇到)和左侧原发性附睾炎。如果不延误手术治疗,急性阑尾炎仍然是最常见的外科急症,其发病率和死亡率均较低[1]。诊断延迟是穿孔性阑尾炎的主要原因之一。医生应谨慎对待急性阑尾炎的手术延误,因为未经治疗的症状出现36小时后,每12小时的穿孔风险增加了5%[7]。腹部CT应用于防止任何类型的误诊[3]。
中肠旋转不良和内脏逆位是左侧急性阑尾炎的两种罕见原因。根据目前的文献,中肠旋转不良的发生率高达0.5%[1,8-10]。完全性内脏逆位是一种罕见的情况,发生率高达0.01%[11,12]。当移位仅涉及一个腔时,后者可能是完全的性内脏逆位,带有胸腹器官移位,或部分内脏逆位[1]。高达0.024%的阑尾炎病例很少发现完全性内脏逆位相关的急性阑尾炎[11,12]。由于左下腹疼痛,医生可能会误诊病情并延误治疗。阑尾放置异常是左侧急性阑尾炎仍然是个难题的原因,也是急性阑尾炎仍被误诊的原因之一[13]。
作者提出了不常见的左侧急性阑尾炎诊断,其原因也很常见,原因是阑尾黏膜膨出。目的是使表面左侧急性阑尾炎能够作为左下象限疼痛的鉴别诊断,降低误诊的风险,并突出有关阑尾粘膜膨出性蜂窝织炎的治疗计划。在作者的患者中,黏膜突囊没有淋巴管浸润,并且局限于阑尾尖端。在作者看来,作者的腹腔镜阑尾切除术治疗无需任何后续随访[14]。
在对文献的回顾中,作者得出结论,在符合以下标准的情况下,简单的阑尾切除术是最有益的方法:1)良性阑尾黏膜膨出,2)切除阴性,3)无穿孔迹象且超过2 cm远离基部。
另一方面,对于穿孔状态和/或切缘阳性的患者和/或阑尾淋巴结肿大的患者,治疗方法会有所不同。首选的首选方法是右半结肠切除术,同时进行减灭性细胞减少手术和腹膜内化疗。后者可以通过加热的腹膜内化疗或术后早期的腹膜内化疗进行给药[15]。
如果存在穿孔且切除边缘阳性,细胞学检查阳性且阑尾淋巴结阴性,那么手术管理将限于盲肠切除术,减量的细胞减灭术,腹膜内加热化疗或术后早期腹膜内化疗。
最后,如果穿孔仅在细胞学检查中呈阳性(切除切缘阴性和阑尾淋巴结阴性),则手术方法将限于阑尾切除术和减量的细胞减灭术联合加热的腹膜内化疗或术后早期的术中手术。腹膜化疗[15]。
随着腹腔镜时代的不断发展,这种切除方法已被更广泛地用作阑尾黏膜膨出切除术的初始处理方法。下列任何一种情况,都应停止腹腔镜手术,并由开放手术代替:1)抓住手术刀对手术标本的切口; 2)肿瘤清楚地扩展到阑尾以外; 3)包括腹膜在内的已扩散的恶性疾病迹象存在[16]。
如果通过腹腔镜或开放手术进行切除,近期的8例阑尾黏膜膨大患者的近期研究结果显示了相似的长期结果[17]。
作者的患者患有阑尾黏液囊肿性蜂窝织炎,理论上是穿孔的黏液囊肿,但在作者的病例中,中膜阑尾包绕了穿孔,从而限制了它无法到达腹膜腔。作者选择了腹腔镜阑尾切除术,随后在术后4周进行了结肠镜检查,并在6个月后进行了CT成像检查,结果表明没有残余或复发性疾病的迹象。 CT成像将在另外6个月内重复进行。如果以后发现有腹膜扩散的迹象,作者将转诊患者进行腹膜内加热化疗。
摘要
急性阑尾炎将永远是常见的外科急症。快速诊断将导致良好的预后。但是,错误诊断将导致不利的后果。左侧急性阑尾炎是急性阑尾炎误诊的越来越常见的原因,任何左下腹痛患者都应考虑使用它,尤其是在较年轻的人群中。阑尾粘膜囊肿也是急性阑尾炎的原因之一。在文献中已经描述了阑尾黏膜膨出的处理,但是,在边缘病例中,类似于作者关于黏膜膨出性蜂窝织炎患者的病例,信息仍然很少。
参考:
Pitfalls of Diagnosing Left Lower Quadrant Pain Causes: Making the Uncommon Common Again
1. Akbulut S, Caliskan A, Ekin A, Yagmur Y. Left-sided acute appendicitis with 完全性内脏逆位: Review of 63 published cases and report of two cases. J Gastrointest Surg. 2010;14(9):1422–28.
2. Hou SK, Chern CH, How CK, et al. Diagnosis of appendicitis with left lower quadrant pain. J Chin Med Assoc. 2005;68(12):599–603.
3. Rao PM, Rhea JT, Novelline RA. Sensitivity and specificity of the individual CT signs of appendicitis: Experience with 200 helical appendiceal CT examinations. J Comput Assist Tomogr. 1997;21(5):686–92.
4. Kryzauskas M, Danys D, Poskus T, et al. Is acute appendicitis still misdiagnosed? Open Med (Wars) 2016;11(1):231–36.
5. Hou SK, Chern CH, How CK, et al. Diagnosis of appendicitis with left lower quadrant pain. J Chin Med Assoc. 2005;68(12):599–603.
6. Akbulut S, Ulku A, Senol A, et al. Left-sided appendicitis: Review of 95 published cases and a case report. World J Gastroenterol. 2010;16(44):5598–602.
7. Wagner PL, Eachempati SR, Soe K, et al. Defining the current negative appendectomy rate: For whom is preoperative 计算机断层扫描 making an impact? Surgery. 2008;144(2):276–82.
8. Franklin ME, Jr, Almeida JA, Pérez ER, et al. Cholecystectomy and appendectomy by laparoscopy in a patient with 完全性内脏逆位: A case report and review of the literature. Asoc Mex Cir Endoscopica. 2001;2(3):150–53.
9. Israelit S, Brook OR, Nira BR, et al. Left-sided perforated acute appendicitis in an adult with midgut malrotation: the role of 计算机断层扫描. Emerg Radiol. 2009;16(3):217–18.
10. Welte FJ, Grosso M. Left-sided appendicitis in a patient with congenital gastrointestinal malrotation: A case report. J Med Case Rep. 2007;1:92.
11. Golash V. Laparoscopic management of acute appendicitis in 内脏逆位. J Minim Access Surg. 2006;2(4):220–21.
12. Huang SM, Yao CC, Tsai TP, Hsu GW. Acute appendicitis in 完全性内脏逆位. J Am Coll Surg. 2008;207(6):954.
13. Ahmed JU, Hossain GMZ, Karim MM, et al. Left sided acute appendicitis with 内脏逆位 in an elderly – an unusual case. Journal of Chittagong Medical College Teachers’ Association. 2007;18(1):29–31.
14. Park KJ, Choi HJ, Kim SH. Laparoscopic approach to mucocele of appendiceal mucinous cystadenoma: feasibility and short-term outcomes in 24 consecutive cases. Surg Endosc. 2015;29(11):3179–83.
15. Palanivelu C, Rangarajan M, John SJ, et al. Laparoscopic right hemicolectomy for mucocele due to a low-grade appendiceal mucinous neoplasm. JSLS. 2008;12(2):194–97.
16. Navarra G, Asopa V, Basaglia E, et al. Mucous cystadenoma of the appendix: Is it safe to remove it by a laparoscopic approach? Surg Endosc. 2003;17(5):833–34.
17. Rangarajan M, Palanivelu C, Kavalakat AJ, Parthasarathi R. Laparoscopic appendectomy for mucocele of the appendix. Indian J Gastroenterol. 2006;25:256–57. |


