马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
概要
Bandoh报道了3-方形-皮瓣方法作为一个小指节间患者的叉指间隙重建手术。作者最近修改了这种皮瓣设计,以便它可以用于治疗脚趾,并且涉及远端近端指间关节区域的融合。使用作者的方法,重建的叉指空间由4个椭圆形皮瓣(A到D)组成。皮瓣A和D设计在背侧,皮瓣B设计在叉指空间的前平面上,皮瓣C设计在跖侧。皮瓣A,B和C在真皮下方以一种允许轻微脂肪组织粘附到每个皮瓣的方式升高。皮瓣D被释放到脱位所需的最小程度,同时留下厚的皮下蒂。皮瓣A,B和C各自折叠90度;皮瓣D脱位到重建手指的近端平面,然后皮肤缝合。在这个过程中,避免了皮瓣A和皮瓣A之间,皮瓣A和D之间以及皮瓣B和皮瓣D之间的缝合。在2011年至2015年期间,作者治疗了8名脚趾并发症,涉及远端近端指间关节的融合。先天性手术治疗8至11个月的手术病例。使用该技术,未观察到皮瓣缺血/坏死。在术后随访期间,叉指间隙保持足够的深度而不会产生任何瘢痕挛缩。无一例需要额外手术。
脚趾杂乱的原因有两种变化:一种是在烧伤或创伤后获得和结果,另一种是先天性的。皮肤移植物的使用是综合治疗中的主要问题。 Bandoh等[1]报道了3平方皮瓣法作为轻度间断性患者的叉指间隙重建手术。作者最近修改了用于3平方瓣法的设计,以便它可以用于治疗涉及远端近端指间(PIP)关节区域的融合。这种改进的方法适用于8名患有严重脚趾的患者,在所有病例中均获得有利结果。
外科手术方法
3-方形-皮瓣法包括设计3个相同尺寸的方形皮瓣(图11).1每个皮瓣折叠成90度并缝合以产生叉指间隙。这种方法仅适用于轻微的综合征融合约束于PIP关节附近区域.1采用改进的三方瓣法,以PIP关节远端融合的方式影响区域的叉指空间设计为矩形。重建的叉指间隙由4个椭圆形皮瓣(A至D)。皮瓣D作为皮下蒂皮瓣抬起,脱位至重建手指的近端平面。皮瓣A和D设计在叉指空间的背侧,皮瓣B设计在趾间空间的前平面上,在足底侧设计皮瓣C,皮瓣D设计得尽可能大,以便从皮下组织获得足够的血管供应。如果在内侧上有侧向差异在熔融指长度的横向侧面上,折翼B的底部分配给较短的指,并且折翼的较大长度取自较长数字的横向侧。通过这种设计,在皮肤缝合时,可以通过皮瓣B和D以足够的边缘闭合重建手指的侧面。皮瓣A,B和C在真皮下方以一定的方式升高,使得轻微的脂肪组织粘附在每个皮瓣上。皮瓣D被释放到脱位所需的最低程度,同时留下厚的皮下蒂。皮瓣A,B和C各自折叠90度;皮瓣D脱位至重建手指的近端平面,然后皮肤缝合。在这个过程中,避免了皮瓣A和C之间,皮瓣A和D之间以及皮瓣B和皮瓣D之间的缝合。
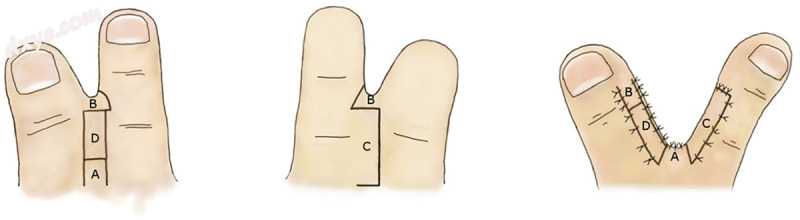
图1。
手术方法图。
结果
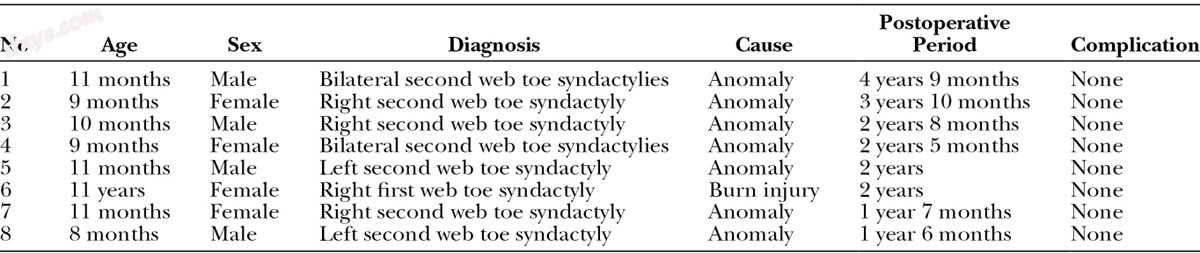
在2011年至2015年期间,作者治疗了8名脚趾并发症,涉及PIP关节远端的融合(表1)。 先天性手术治疗8至11个月的手术病例。 在双侧并发症的情况下,双方一次进行手术。 术后,所有病例均未出现通过皮瓣的干扰血流,所有病例皮瓣成功存活。 在术后随访期间,叉指间隙保持足够的深度而不会产生任何瘢痕挛缩。 无一例需要额外手术。
表格1。
父母的特征
案例报告
案例1
一名11岁女孩因烧伤引起的第一次网状趾关节突出,采用这种方法进行了叉指空间重建(图2A2A和B)。皮瓣成功存活,无术后并发症。目前,术后2年 ,叉指间隙保持足够的深度,没有瘢痕挛缩的迹象(图(图22C))。
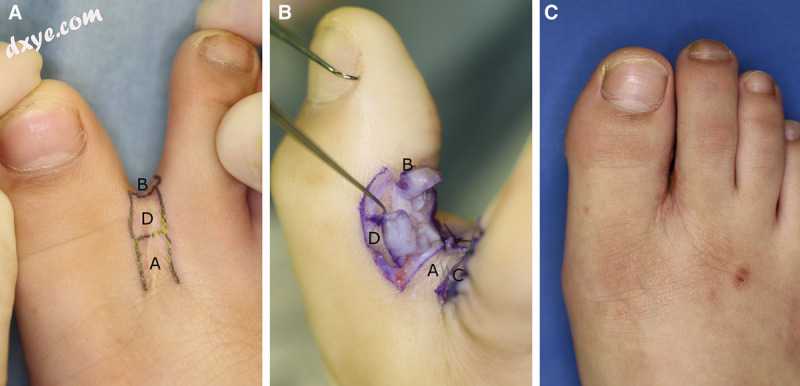
图2。
一名12岁的女孩因烧伤引起的第一个网状足趾同步,用这种方法进行了叉指空间重建。 A,皮瓣A和D设计在背侧,并且皮瓣B设计在叉指空间的前平面上。 B,皮瓣A,B和C以90度折叠,并且皮瓣D被释放到脱位所需的最小程度,同时留下厚的皮下蒂。 C,术后2年后的情况,叉指间隙保持足够深度,无瘢痕挛缩迹象。
讨论
脚趾是一种先天性异常,发病率相对较高。在日本,许多人在日常生活中都赤脚;因此,出于美学原因,患者通常需要对有脚趾异常的儿童进行手术.2 虽然通常采用皮肤移植和局部皮瓣相结合的方法进行手术治疗,但这种方法存在皮肤移植区域与周围区域颜色和质地不一致的缺点。皮肤。此外,由于移植区域的收缩,有可能出现术后瘢痕挛缩。
一些研究人员报告了手术技术,无需皮肤移植.3-7 但是,所有这些技术仅适用于轻微的并发症。对于严重伴随融合到远端指间关节的情况,已经报道了使用扩张器的手术程序.8 然而,这种手术需要多次应用并且需要长时间的治疗,因此限制了其适应症。
Bandoh等人于1996年报道了3-四方皮瓣法,作为轻微杂交的手术方法。 Hayashi等[9]采用该方法和皮下蒂皮瓣联合手术治疗10例足趾多发性皮瓣,导致3例皮下皮瓣部分坏死。 Hayashi等[9]认为这种结果的发生是因为皮下皮瓣很脆弱,因此容易坏死。
为了解决这些问题,作者在以下方面修改了3平方翻瓣法:(1)设计长方形皮瓣A,B,C和D,(2)设计大皮下蒂皮瓣以减少所需的距离对于缺损区域的脱位,(3)将皮下蒂皮瓣释放到最小必要程度,同时留下较厚的蒂,(4)设计皮瓣B较长,以及(5)避免皮瓣A和C之间,皮瓣A之间的缝合使用该技术,未观察到皮瓣缺血/坏死。此外,重建的叉指间隙在很长一段时间内保持足够的深度,不需要额外的手术。
结论
作者设计了改良的3平方皮瓣方法,用于在PIP关节远端进行融合。这种改进的方法适用于8名患有严重脚趾的患者,在所有病例中均获得有利结果。
参考:
The Modified 3-square Flap Method for Reconstruction of Toe Syndactyly
1. Bandoh Y, Yanai A, Seno H. The three-square-flap method for reconstruction of minor syndactyly. J Hand Surg Am. 1997;22:680–684. [PubMed] [Google Scholar]
2. Iida N, Kotake A. A new surgical procedure for little toe polysyndactyly without skin graft. Ann Plast Surg. 2011;67:167–169. [PubMed] [Google Scholar]
3. Woolf RM, Broadbent TR. The four-flap Z-plasty. Plast Reconstr Surg. 1972;49:48–51. [PubMed] [Google Scholar]
4. Shaw DT, Li CS, Richey DG, et al. Interdigital butterfly flap in the hand (the double-opposing Z-plasty). J Bone Joint Surg Am. 1973;55:1677–1679. [PubMed] [Google Scholar]
5. Hirshowitz B, Karev A, Rousso M. Combined double Z-plasty and Y-V advancement for thumb web contracture. Hand. 1975;7:291–293. [PubMed] [Google Scholar]
6. Chapman P, Banerjee A, Campbell RC. Extended use of the Mustardé dancing man procedure. Br J Plast Surg. 1987;40:432–435. [PubMed] [Google Scholar]
7. Ostrowski DM, Feagin CA, Gould JS. A three-flap web-plasty for release of short congenital syndactyly and dorsal adduction contracture. J Hand Surg Am. 1991;16:634–641. [PubMed] [Google Scholar]
8. Ogawa Y, Kasai K, Doi H, et al. The preoperative use of extra-tissue expander for syndactyly. Ann Plast Surg. 1989;23:552–559. [PubMed] [Google Scholar]
9. Hayashi A, Yanai A, Komuro Y, et al. A new surgical technique for polysyndactyly of the toes without skin graft. Plast Reconstr Surg. 2004;114:433–438. [PubMed] [Google Scholar] |


