马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
概要
背景
严重的前足畸形,特别是涉及足背的那些,在日常生活活动中造成不便,包括在走路时收缩脚的背侧上的中度疼痛以及由于脚趾挛缩而难以穿着不支撑的鞋。本文介绍了使用前外侧大腿(ALT)游离皮瓣重建严重前足畸形的临床效果。
方法
在2012年3月至2015年12月期间,使用ALT皮瓣在7名患者(8例)中重建了严重的前足畸形。平均挛缩持续时间为28.6岁。
结果
所有的皮瓣完全存活了下来。皮瓣的尺寸范围为8厘米×5厘米至19厘米×8厘米。平均随访期为10个月(范围7至15个月)。受体和供体部位均无特异性并发症。有一例手术后脚趾挛缩无法完全治愈。所有患者都能穿鞋,无痛地走路。此外,患者对美容效果非常满意。
结论
ALT皮瓣可被认为是治疗严重前足畸形的理想选择。
关键词:前足,足畸形,获得性,显微外科游离皮瓣
严重的前足畸形,特别是涉及足背背部的畸形,会导致肌肉骨骼不适,活动范围受限以及行走障碍,这使得日常生活活动的表现不方便.1)背部前脚的严重畸形表现出特定的特征依赖性在发生的地点。众所周知,它们最常发生在脚趾上.2)前足背挛缩的患者穿鞋和行走困难。此外,这些患者会因挛缩而在脚趾周围出现伤口.3)此外,踝关节等关节区域的功能性紊乱可能会影响姿势和步态,导致骨盆扭曲和脊柱弯曲.4)
严重的前足畸形通常会引起接触性溃疡和继发性炎症.2)尽管进行了适当的治疗,但儿童严重的前足畸形可能会加重骨骼畸形.5,6)因此,儿科患者需要及时积极治疗。
为了重建严重的前足畸形,应根据所涉及的区域的位置和范围确定适当的治疗方法。治疗方案主要分为皮肤移植物,局部皮瓣和游离皮瓣。重建严重前足畸形的基本原则是广泛释放和整块切除。然而,皮肤移植物和局部皮瓣提供有限的软组织,使得重建在许多情况下具有挑战性.7,8,9,10)虽然足背部的软组织缺陷可能难以治疗,但是游离皮瓣提供了广泛的软因此,与足部重建中的其他皮瓣相比,组织是有利的.11,12,13,14,15)使用前外侧大腿(ALT)皮瓣也可以同时进行皮瓣收获和接受部位准备,从而减少操作时间和使患者在手术过程中能够以仰卧姿势休息.15,16)ALT皮瓣的颜色和质地对于下肢重建是最佳的.12)尽管已发表许多关于使用ALT游离皮瓣的报道在治疗足部损伤所致的足部损伤方面,11,17,18)没有报道讨论过严重的前足畸形的治疗方法。因此,作者报告了应用ALT皮瓣治疗严重前足畸形的治疗效果。
方法
患者和方法
在2012年3月至2015年10月期间,7名患有严重前足畸形的患者被选为本研究的受试者。根据前足畸形的分类,2,19,20)挛缩分为三种类型:轻度型是肥厚性瘢痕形成,前脚趾屈曲挛缩非常轻微;中度类型是前足跖屈屈曲挛缩少于三个脚趾;并且严重类型是在显著的前足跖屈屈曲挛缩中涉及三至五个脚趾。研究人群中的前足畸形被归类为严重类型。如果患者有严重的脑损伤(格拉斯哥昏迷量表评分在伤后21天或出院时<15)或脊髓缺陷,则排除患者。
有4名妇女和3名男子(6名单方和1名双边参与)。 在各种游离皮瓣中,作者选择了ALT皮瓣,其皮肤颜色和质地类似于背足的皮瓣,并允许患者在手术期间保持相同的姿势。 患者的平均年龄为47岁(范围11至61岁)。 严重前足畸形的平均持续时间为28.6岁(表1)。
表格1
患者数据摘要

F:女性,Rt。:右,EHL:拇长伸肌,EDL:趾长伸肌,MTP:跖趾,PIP:近端指间,M:男,TA:交通事故,Lt。:左。
手术技巧
所有患者在跖趾关节(MTP)都有过度伸展畸形,但每种情况下畸形的严重程度不同。所有的挛缩都彻底清除了。进行伸肌腱延长,关节囊释放和囊切开术等基本手术。在挛缩超过90°的严重情况下,伸肌延长和胶囊释放程序不足以矫正畸形。因此,进行骨板固定以获得适当的矫正并防止囊切开术后的关节不稳定。
根据挛缩的严重程度进行其他重建手术,包括关节固定术和肌腱固定术。在一些情况下,观察到关节不稳定性,因此进行了肌腱固定术或K线/板固定(表1)。
挛缩得到解决,以便恢复脚趾的正常位置并设计皮瓣。在皮瓣抬高之前,接受部位完全重组并且标记比所需皮瓣尺寸大0.5至1.0cm(表1)。连接皮瓣的原则是在动脉吻合术后吻合两个可用的静脉。当由于皮瓣厚度而在手术后不舒服保持不变时,在手术后6周进行减压手术。
作者通过对美容满意度进行问卷调查来评估每位患者的术后结果(优秀:满意,良好:满意,公平:不满意,不良:非常不满意),穿鞋时的舒适程度(优秀,不适已完全消失) ;良好,偶尔仍有不适;公平,不适程度与术前水平相同;不良,不适程度低于术前水平),以及行走的可能性。此外,作者评估了术前和术后脚趾疼痛以及脚踝和脚趾运动范围之间的变化。
结果
在所有8例中,重建皮瓣从对侧大腿抬高,足背动脉用于吻合术。所有的皮瓣都存活了下来。皮瓣的尺寸范围为8cm×5cm至19cm×8cm(伤口尺寸:8cm×4cm至18cm×7cm)(表1)。 7例患者通过端端吻合术修复动脉。除1例外,其余均为端侧吻合,因为动脉大小增加了两倍。 7例中修复了两条静脉;然而,在1例中,皮瓣的2个静脉中有1个太小,因此只有一条静脉成功吻合。
在所有情况下另外进行肌腱延长。在4例未完全解决挛缩的情况下,另外进行了囊释放。在4例中,进行了针对脚趾的减压手术。平均随访期为10个月(范围7至15个月)。
受体和供体部位均无特异性并发症。所有患者都能穿鞋,无痛地走路。然而,在一个案例中,手术后未发现脚趾挛缩完全治疗。所有患者的踝关节活动范围均正常,术后平均趾角为42°(范围35°至50°)。在手术后3个月进行的美学满意度调查中,5名患者的美学满意度优异,3名患者的美学满意度良好。没有患者对结果不满意。关于穿鞋时的舒适度,6名患者报告了极佳的舒适度,2名患者表示舒适度良没有患者报告不适(表2)。
表2
结果摘要
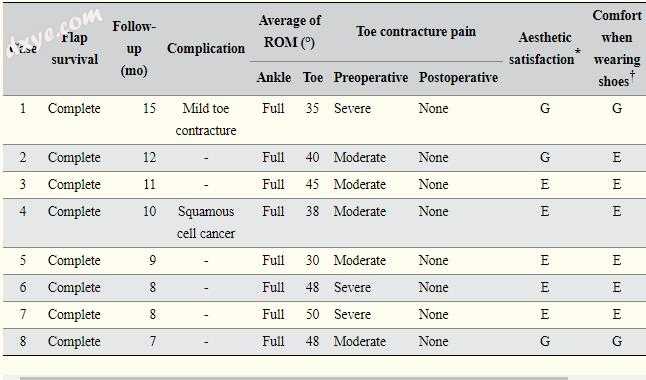
ROM:运动范围。
*审美满足感:G,好; E,非常好。 †穿鞋时的舒适度:E,优秀(不适已完全消失); G,好(偶尔会有不适感)。
病例报告
案例1
一名59岁的女性在9岁时右脚背部烧伤。在经过适当的损伤治疗后,她在跖骨底部出现皮肤和肌腱挛缩和疼痛(图1A-C)。对收缩的右足的检查显示从拇长伸肌到第一跖骨的粘连松解和肌腱固定术以及从第二趾到第五趾延长趾长伸肌(EDL)。通过挛缩释放,第四个脚趾被重新定位并在MTP和近端指间关节处用板稳定。伤口的大小为12cm×4cm(图1D)。在对侧大腿上设计12cm×5cm的ALT皮瓣(图1E)。用1个穿孔动脉和2个静脉采集ALT皮瓣,并且蒂长度为7cm(图1F)。对足背动脉进行端侧吻合,并在伴随静脉之间进行端对端吻合术。供体部位闭合,初次闭合(图1G)。
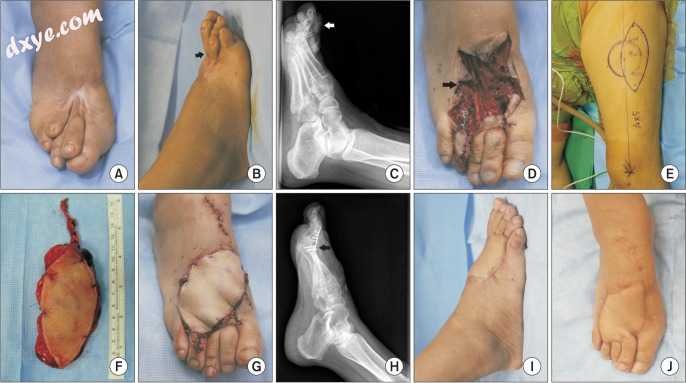
图1
病例1.(A-C)背部烧伤后瘢痕挛缩导致脚趾背屈挛缩(箭头)的发展。 (D)对所有挛缩进行清创,并从第二至第五脚趾(黑色箭头)进行趾长伸长的延长。 (E)在对侧大腿上设计前外侧大腿(ALT)皮瓣。 (F)收获呈椭圆形的ALT皮瓣,蒂长度为7cm。 (G)用12cm×5cm ALT皮瓣覆盖皮肤缺损。 (H-J)术后9个月获得的X线片和照片显示,第四趾的跖趾和近端指间关节用平板(黑色箭头)稳定,皮瓣存活良好。
皮瓣存活,并在术后第4周进行了减压手术。在9个月的随访中,患者没有报告任何并发症。患者对美学效果感到满意,并且在手术后行走时感觉不到疼痛(图1H-J)。
案例2
一名55岁的女性在作者医院医学研究所上课前30年右脚和脚踝烧伤。进行性足部挛缩导致行走时右脚疼痛。所有脚趾均表现出背侧屈曲畸形(图2A,B)。
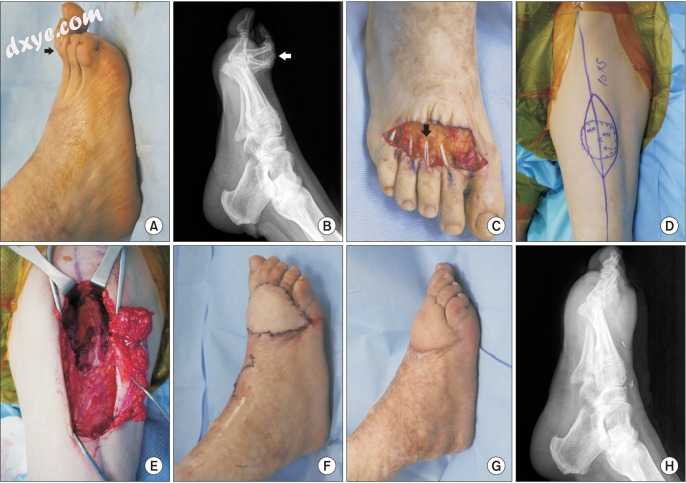
图2
病例2.(A,B)一名61岁的女性由于长期烧伤后疤痕而在右足背部出现皮肤挛缩。所有脚趾在照片和X光片(箭头)中都表现出背屈屈曲畸形。 (C)对所有收缩的组织进行清创,并进行第二跖趾关节和趾长伸肌的囊切开术,从第二至第四脚趾延长(黑色箭头)。 (D)在大腿上设计前外侧大腿(ALT)皮瓣。 (E)结扎穿孔动脉和静脉的根部,并抬高ALT皮瓣。 (F)用10cm×5cm的ALT皮瓣覆盖皮肤缺损。 (G,H)照片和放射照片显示手术后7个月的受体部位。
右脚用皮肤挛缩清创术治疗,第二次MTP用关节囊切开术治疗。从第二脚趾到第四脚趾进行EDL延长。伤口的大小为9cm×5cm(图2C)。在左大腿上设计了10cm×5cm的ALT皮瓣(图2D)。在穿孔动脉和静脉的根部结扎后,ALT皮瓣被抬起(图2E)。在穿孔和足背动脉之间以及静脉之间进行端到端吻合术(图2F)。捐助地点立即关闭。
皮瓣存活,在7个月的随访中,进行了减压手术。最终随访未报告并发症。患者对美学结果感到满意,并且在手术后行走时没有感到疼痛(图2G,H)。
讨论
一般来说,烧伤后瘢痕切除和劈裂皮肤移植主要用于治疗下肢急性烧伤.10)当烧伤持续时,立即治疗是必要的。如果伤口被清洁并适当覆盖以进行早期物理治疗,则会减少长期后遗症的发生率和严重程度。然而,在某些情况下,即使在初始阶段进行广泛和完全的释放和全层皮肤移植,也可能发生瘢痕挛缩.21)当烧伤后瘢痕成熟并且挛缩开始形成时,患者会遇到几个问题。关节周围烧伤疤痕限制运动范围,影响姿势和步态,并引起其他困难。在许多情况下,烧伤后疤痕周围溃疡引起的继发性炎症需要手术治疗。在这项研究中,一名患者持续存在溃疡,并在术后组织学检查中被确定为鳞状细胞癌。
与本报告中的病例一样,背足后烧伤瘢痕挛缩通常会导致脚趾和脚踝背屈挛缩的发展,限制了患者穿鞋或走路的能力。因此,有必要消除挛缩并在其中立位置释放脚趾和脚踝。足背挛缩常导致MTP关节过度伸展,严重者可发生半脱位或脱位。由于过度拉长可能会削弱伸展强度,因此应将肌腱长度维持在允许将伸展的指骨置于其中立位置的程度.22,23)此外,在本报告中,作者进行了延长至允许的程度。当踝关节在手术期间处于中立位置时,过度伸展的指骨的位置平行于脚的足底面。该研究的结果表明,手术后脚趾的位置对于患者的功能满意或手术后疼痛的消除是重要的。
严重前足畸形的适当治疗方法应根据所涉及区域的位置和范围确定。治疗方法主要分为皮肤移植物,局部皮瓣和游离皮瓣。皮肤移植是一种简单的技术,但在挛缩消除后进行分割或全层皮肤移植时,关节活动范围受限制较长时间,并且挛缩经常在重建后复发。
已经提出了大量与足背重建相关的局部皮瓣方法.24)也可以应用结合Z-成形术或V-Y成形术的局部皮瓣,但这些方法在治疗广泛挛缩方面无效。在存在慢性广泛挛缩的情况下,需要另一种方法来在消除挛缩后重建缺陷。传统上,已经使用局部筋膜皮瓣,因为患者更喜欢简单的技术,导致供体部位的较小缺陷。然而,在涉及足部的烧伤中,由于烧伤引起的组织损失和瘢痕形成,没有相邻的皮肤松弛。在这种情况下,需要适当尺寸的自由皮瓣。
以前的研究报道,当用自由皮瓣重建烧伤后挛缩时,未观察到溃疡和瘢痕挛缩的复发,这被称为烧伤后挛缩中最严重的问题.25)为了获得良好的结果,防止进一步损伤是很重要的。剩余的组织,同时实现生物覆盖,使关节和韧带可以自由移动。自由皮瓣为此目的,因为皮肤覆盖着广泛的软组织。建议在烧伤后疤痕完全成熟后用游离皮瓣治疗烧伤后瘢痕挛缩。然而,如果关节周围的烧伤后瘢痕挛缩导致功能丧失,则优选早期收缩释放.26)
与使用ALT皮瓣重建以防止足背损伤的情况不同,17)在烧伤瘢痕切除后进行ALT皮瓣重建的情况下,应考虑以下方面。特别是,在进行微血管吻合术治疗烧伤后瘢痕挛缩时,应考虑几个因素。覆盖的紧密皮肤通常是肥厚的并且可以是厚的,并且受体血管放置在真皮层下方,其包含瘢痕的收缩带。因此,应注意不要在解剖过程中损坏血管。此外,允许长蒂的ALT皮瓣是有利的,因为必须将所有收缩带分成健康组织。当烧伤后的皮肤需要微血管吻合时,最好在皮肤闭合期间将受体血管置于皮下脂肪或肌肉之间,以免干扰血流.25)
特别是在前足重建中,薄皮瓣对于术后与鞋子的行走非常重要。在ALT皮瓣手术后,作者的患者能够穿鞋并且只需要额外的减压手术就可以走动。他们获得了良好的美容和功效。
使用ALT皮瓣治疗严重的前足畸形的优点如下:(1)在严重的烧伤后皮肤状况不佳的瘢痕挛缩中,较长的蒂更好地连接到合适的受体血管; 27)(2)ALT皮瓣具有广泛的软组织用于重建关节,如踝关节,否则需要大切除和血管良好的组织取得成功; 1)(3)ALT皮瓣在消除烧伤后瘢痕挛缩,防止皮肤挛缩复发后可以有足够的软组织覆盖; 25) (4)当发生严重的手背挛缩时,据报道,覆盖有筋膜的皮瓣是去除疤痕后重建伸肌腱的理想选择,ALT皮瓣可用于足部伸肌腱运动,因为患者可以采取张力筋膜lata.28)
在这项研究中,患者报告手术前1周手术时脚趾疼痛消失,手术后4周内可以穿鞋。他们还报告说穿鞋的不适明显减少。在脚趾区域的减压手术后,可以完全消除剩余的不适。此外,对于ALT皮瓣的血管连接,一些报道表明双静脉吻合术有利于皮瓣的安全性.29)一些作者认为单次和双侧静脉吻合的结果没有显著差异,单个静脉吻合术但是,根据作者的经验,由于作者更喜欢双静脉吻合术,作者吻合了两条可用的静脉,尽管由于病例数量较少而没有统计学意义,但结果令人满意。并且在手术期间,由于皮肤的显著缩短,韧带需要延长,但是诸如骨骼的其他结构表现出正常的生长。仅在需要随后矫正的儿科患者中观察到异常生长。
总之,ALT皮瓣可被认为是治疗严重的前足畸形的理想选择,这种畸形会在活动过程中引起疼痛和不便。
参考:
Reconstruction of Postburn Contracture of the Forefoot Using the Anterolateral Thigh Flap
1. Uygur F, Duman H, Ulkur E, Celikoz B. Are reverse flow fasciocutaneous flaps an appropriate option for the reconstruction of severe postburn lower extremity contractures? Ann Plast Surg. 2008;61(3):319–324. [PubMed] [Google Scholar]
2. Chang JB, Kung TA, Levi B, Irwin T, Kadakia A, Cederna PS. Surgical management of burn flexion and extension contractures of the toes. J Burn Care Res. 2014;35(1):93–101. [PubMed] [Google Scholar]
3. Heimburger RA, Marten E, Larson DL, Abston S, Lewis SR. Burned feet in children: acute and reconstructive care. Am J Surg. 1973;125(5):575–579. [PubMed] [Google Scholar]
4. Shakirov BM. Evaluation of different surgical techniques used for correction of post-burn contracture of foot and ankle. Ann Burns Fire Disasters. 2010;23(3):137–143. [PMC free article] [PubMed] [Google Scholar]
5. Asuku ME, Ogirima MO. The intravenous canula stylet as intraosseous fixator in the surgical correction of burn scar contractures of the foot in pediatric patients. Burns. 2007;33(3):378–381. [PubMed] [Google Scholar]
6. Goldberg DP, Kucan JO, Bash D. Reconstruction of the burned foot. Clin Plast Surg. 2000;27(1):145–161. [PubMed] [Google Scholar]
7. Angrigiani C. Aesthetic microsurgical reconstruction of anterior neck burn deformities. Plast Reconstr Surg. 1994;93(3):507–518. [PubMed] [Google Scholar]
8. Lo LJ, Yang JY, Wei FC. Free flap transfer in burn reconstruction. Changgeng Yi Xue Za Zhi. 1991;14(1):8–14. [PubMed] [Google Scholar]
9. Mast BA, Newton ED. Aggressive use of free flaps in children for burn scar contractures and other soft-tissue deficits. Ann Plast Surg. 1996;36(6):569–575. [PubMed] [Google Scholar]
10. Platt AJ, McKiernan MV, McLean NR. Free tissue transfer in the management of burns. Burns. 1996;22(6):474–476. [PubMed] [Google Scholar]
11. Battiston B, Antonini A, Tos P, Daghino W, Massazza G, Riccio M. Microvascular reconstructions of traumatic-combined tissue loss at foot and ankle level. Microsurgery. 2011;31(3):212–217. [PubMed] [Google Scholar]
12. Lin CT, Chang SC, Chen TM, et al. Free-flap resurfacing of tissue defects in the foot due to large gouty tophi. Microsurgery. 2011;31(8):610–615. [PubMed] [Google Scholar]
13. Lykoudis EG, Dimitrios P, Alexandros BE. One-stage reconstruction of the complex midfoot defect with a multiple osteotomized free fibular osteocutaneous flap: case report and literature review. Microsurgery. 2010;30(1):64–69. [PubMed] [Google Scholar]
14. Lykoudis EG, Seretis K, Lykissas MG. Free sensate medial plantar flap for contralateral plantar forefoot reconstruction with flap reinnervation using end-to-side neurorrhaphy: a case report and literature review. Microsurgery. 2013;33(3):227–231. [PubMed] [Google Scholar]
15. Zhang X, Wang X, Wen S, et al. Posterior tibial artery-based multilobar combined flap free transfer for repair of complex soft tissue defects. Microsurgery. 2008;28(8):643–649. [PubMed] [Google Scholar]
16. Ou KL, Tzeng YS, Yu CC, Chen TM. Resurfacing tophaceous gout in the foot with anterolateral thigh flap. Microsurgery. 2010;30(1):79–82. [PubMed] [Google Scholar]
17. El-Gammal TA, El-Sayed A, Kotb MM, et al. Dorsal foot resurfacing using free anterolateral thigh (ALT) flap in children. Microsurgery. 2013;33(4):259–264. [PubMed] [Google Scholar]
18. Wei FC, Jain V, Celik N, Chen HC, Chuang DC, Lin CH. Have we found an ideal soft-tissue flap? An experience with 672 anterolateral thigh flaps. Plast Reconstr Surg. 2002;109(7):2219–2226. [PubMed] [Google Scholar]
19. Shakirov BM. Surgical treatment of post burn bent contractures of the foot in children. Clin Res Foot Ankle. 2015;3(1):1000166. doi: 10.4172/2329-910X.1000166. [CrossRef] [Google Scholar]
20. Shakirov BM. Foot postburn bent contracture deformities. Burns. 2007;33(8):1054–1058. [PubMed] [Google Scholar]
21. Kenney JG, DiMercurio S, Angel M. Tissue-expanded radial forearm free flap in neck burn contracture. J Burn Care Rehabil. 1990;11(5):443–445. [PubMed] [Google Scholar]
22. Constantino JA, Rodriguez-Yuste JA, Quiles M. Severe post-burn hyperextension of metatarsophalangeal joints in a child with bilateral foot contracture. J Foot Ankle Surg. 2007;46(1):48–51. [PubMed] [Google Scholar]
23. Lui TH. Arthroscopic-assisted correction of claw toe or overriding toe deformity: plantar plate tenodesis. Arch Orthop Trauma Surg. 2007;127(9):823–826. [PubMed] [Google Scholar]
24. Tsai J, Liao HT, Wang PF, Chen CT, Lin CH. Increasing the success of reverse sural flap from proximal part of posterior calf for traumatic foot and ankle reconstruction: patient selection and surgical refinement. Microsurgery. 2013;33(5):342–349. [PubMed] [Google Scholar]
25. De Lorenzi F, van der Hulst R, Boeckx W. Free flaps in burn reconstruction. Burns. 2001;27(6):603–612. [PubMed] [Google Scholar]
26. Robson MC, Smith DJ, Jr, VanderZee AJ, Roberts L. Making the burned hand functional. Clin Plast Surg. 1992;19(3):663–671. [PubMed] [Google Scholar]
27. Ao M, Uno K, Maeta M, Nakagawa F, Saito R, Nagase Y. De-epithelialised anterior (anterolateral and anteromedial) thigh flaps for dead space filling and contour correction in head and neck reconstruction. Br J Plast Surg. 1999;52(4):261–267. [PubMed] [Google Scholar]
28. Kimata Y, Uchiyama K, Ebihara S, et al. Comparison of innervated and noninnervated free flaps in oral reconstruction. Plast Reconstr Surg. 1999;104(5):1307–1313. [PubMed] [Google Scholar]
29. Chen WF, Kung YP, Kang YC, Lawrence WT, Tsao CK. An old controversy revisited-one versus two venous anastomoses in microvascular head and neck reconstruction using anterolateral thigh flap. Microsurgery. 2014;34(5):377–383. [PubMed] [Google Scholar]
30. Han Z, Li J, Li H, Su M, Qin L. Single versus dual venous anastomoses of the free fibula osteocutaneous flap in mandibular reconstruction: a retrospective study. Microsurgery. 2013;33(8):652–655. [PubMed] [Google Scholar] |


