马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
概要
目标
作者的目的是分析接受外阴切除术后随后V-Y筋膜皮瓣修复的患者的预后。
方法
回顾性分析2007年1月至2016年6月所有接受V-Y筋膜皮瓣修复术的患者的所有病历。抽象出患者的临床和手术数据,人口统计学和结果。
结果
在27名患者中,转移了42个皮瓣。在8例(30%)患者中进行了简单的外阴切除术,15例(56%)进行了部分根治性外阴切除术,4例(15%)进行了根治性外阴切除术。缺陷的中位面积为30cm2。 9名患者(33%)发生轻微伤口分离。 4例患者发生感染性并发症(15%);这包括尿路感染2例(50%),术后发热2例(50%),脓毒症1例(25%)UTI患者。没有皮瓣坏死,伤口裂开或伤口感染的情况。与白种人1(4%)患者相比,黑人种族更可能与3名(75%)患者的传染性并发​​症相关(p <.01)。糖尿病的存在更可能与2例(67%)患者的感染性并发症相关,而非糖尿病患者则为1例(4%)(p <.01)。在分析人口统计学,医学合并症,外阴病理学或影响V-Y筋膜皮瓣感染并发症或轻微伤口分离的手术因素时,未发现其他显著关联。
结论
使用V-Y筋膜皮瓣推进皮瓣进行外阴重建是安全的,并且与大多数轻微并发症相关。传染性并发​​症更常与糖尿病,黑人种族和艾滋病相关。
1.简介
外阴癌是一种罕见的妇科恶性肿瘤,仅占所有妇科肿瘤的3-5%(Judson等,2006; Carramaschi等,1999)。 2018年,估计将有6190例新病例和1200例外阴癌死亡(Siegel等,2018)。鳞状细胞癌(SCC)是主要的肿瘤类型,占所有病例的90%以上(Del Pino等,2013; Lazzaro等,2010)
由于高复发率,外阴癌和其他外阴病通常通过整块外阴切除术进行治疗。据报道,术后裂开,淋巴囊肿和淋巴水肿的发生率高达64-85%(Carramaschi等,1999)。近年来,已经使用改进的方法来降低发病率。初次闭合是可能的,但是施加在该部位上的张力可导致广泛的组织破坏和延长的愈合。此外,美学效果会损害患者的性功能和泌尿功能。坏死,裂开和感染都可以延长住院时间。
为了减少术后并发症,住院时间和提高患者满意度,已采用各种重建技术重建残余的外阴切除术缺陷(Carramaschi等,1999; McCraw等,1976; Lin等。,1992)。这些重建技术包括使用皮肤移植物,局部皮瓣,局部皮瓣和远处皮瓣。区域皮瓣利用缺损区域中的组织,但通常不涉及缺陷。它们大多是肌皮,因此往往体积庞大。这些皮瓣导致手术时间增加和并发症发生率高(Carramaschi等,1999; McCraw等,1976; Chen等,1995)。远端皮瓣利用远离缺损的组织。它们可以用血管蒂创建,以便在解剖学上连接血管供应,或者作为游离皮瓣采集,血管供应被中断然后重新连接。
V-Y推进皮瓣是局部筋膜皮瓣,其涉及动员相邻皮肤和下面的皮下组织以覆盖主要缺损。字母“V”表示沿着相邻皮肤和下面的皮下组织产生的初始V形切口,所述皮下组织在原发性外阴缺损上移动。字母“Y”表示皮肤是如何闭合的,尾部表示采集部位的主要闭合。当供体部位具有足够的松弛度以允许适当的动员以在初始手术时覆盖缺损时,可以使用该技术(Carramaschi等,1999; Tateo等,1996; Benedetti Panici等,2014; Lee等人,2006)。这是一种理想的治疗方法,因为在进行拆除手术时可以进行修复并且可以进行初步愈合。这些皮瓣可能是红斑和水肿数周,但应该在3至6个月时达到最终形式。它也是有益的,因为在局部皮瓣中可以发现类似的皮肤特征。作者的研究目的是分析接受外阴切除术的患者的结果,随后从单个机构的各种外阴病变的邻近臀肌或大腿内侧褶皱重建V-Y筋膜皮瓣。
2.方法
2.1.患者人群
2007年1月1日至2016年6月1日在托马斯杰斐逊大学医院(TJUH)进行V-Y筋膜皮瓣修复术的所有患者的医疗记录在获得IRB批准后进行了回顾性分析。提取人口统计学,手术信息,疾病结果和并发症。排除没有足够医疗记录的患者。所有患者均给予术前深静脉血栓预防肝素和术前抗生素预防。将它们置于背侧截石位,准备氯喹诺酮和聚维酮碘,并放置Foley导管。根据病理学,妇科肿瘤科医生进行了手术的第一部分,其范围从简单的外阴切除术,部分根治性外阴切除术或根治性外阴切除术加单侧或双侧腹股沟切除术。整形外科医生进行了手术的第二部分,即邻近臀肌或大腿内侧褶皱的V-Y筋膜皮瓣前移皮瓣。基于原发切除后肿瘤的大小和缺损进行单侧或双侧V-Y瓣重建。用抗生素冲洗灌注伤口,并用手术刀切开皮瓣。将皮瓣向下移动至肌肉筋膜并且通过皮下组织的破坏而升高。如果需要通过缺陷的大小,JP排水管被放置在皮瓣下方并穿过皮肤向前穿出。伤口闭合多层,深层皮肤缝合,然后是运行的皮下闭合,以防止大部分的张力。这在图1,图2中详细说明。术后,允许患者在手术后的早晨走动。在整个手术期间和术后在医院中使用顺序压迫装置以防止深静脉血栓形成。从住院期间第1天开始,每8小时给予预防性皮下肝素。
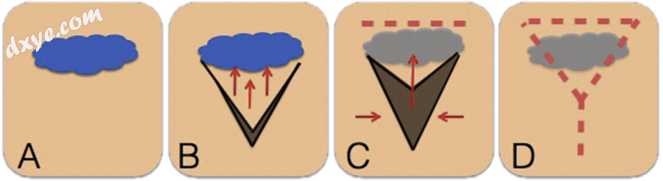
图1
创建V-Y筋膜皮瓣。
A.蓝色的初始缺损。
B.在缺损附近进行初始V形皮肤切口。 V下的皮下组织受到破坏。
C.V形皮肤在原发性外阴缺损上移动,操作并且内侧边缘闭合。
D. V的顶点线性闭合。 (有关此图例中对颜色的引用的解释,读者可参考本文的Web版本。)
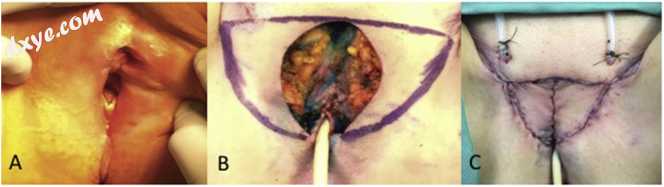
图2
双侧V-Y筋膜皮瓣进行根治性外阴切除术。
手术干预前的初始缺损。
切除病灶后切除标记皮瓣即可切除。
最终出现双侧皮瓣。
2.2.统计
描述性统计数据用于总结患者人群的特征,外科手术程序以及中位数,范围和频率的手术结果。检查了人口统计学,医学合并症,外阴病理类型或影响V-Y筋膜皮瓣轻微伤口分离和感染性并发症的手术因素之间的关联。如果数据偏斜,则使用t检验来比较连续变量或Mann-Whitney的均值来比较中位数。 Chi Square或Fishers适当的精确测试用于分类变量。用STATA版本12(Stata-Corp LP,College Station,TX,USA)进行数据分析。显著性定义为P值<.05。
3.结果
3.1.患者特征
在2007年至2016年的研究期间,27名患者在TJUH进行了外阴切除术,总共42 V-Y筋膜皮瓣重建。 表1详述了患者人口统计学。 患者的中位年龄为69岁,范围为25至93岁。 22名(81%)患者为高加索人,5名(19%)为黑人。 医疗合并症包括3例(11%)糖尿病患者,8例(30%)患有高血压,1例(4%)患有HIV。 6名患者(22%)是当前或以前的吸烟者。
表格1
人口统计学和疾病特征。

3.2.手术特征
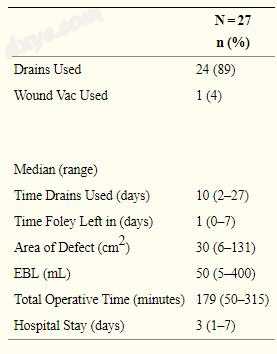
如表1所示,在8例(30%)患者中进行了简单的外阴切除术,15例(56%)进行了部分根治性外阴切除术,4例(15%)进行了根治性外阴切除术。 在手术时10名(37%)患者进行了股骨外淋巴结清扫术。 中位估计失血量为50mL,中位总手术时间为179min(表2)。 中位数长度为3天。 缺陷的中位面积为30cm2。 在24例(89%)患者中使用外阴重建部位的引流,并且预防性地将伤口真空放置在具有多个先前手术的1(4%)患者中。 引流管留在原位,中位数为10天,直到患者术后就诊为矫形外科医生。
表2
手术信息。
3.3.疾病阶段和肿瘤特征
在27名患者中,21名(78%)接受了癌症手术(表1)。在这些癌症中,17例(81%)是鳞状细胞癌(SCC),2例是由佩吉特病引起的,1例是皮肤纤维肉瘤,1例是转移性子宫内膜腺癌。手术时有4例(24%)SCC复发。大多数SCC是I期,其中3个(18%)是Ia期,9个(53%)是Ib期。剩下的患者有外阴的IIIb期SCC。在7名(41%)患者中发现2级疾病。
3.4.并发症和疾病结果
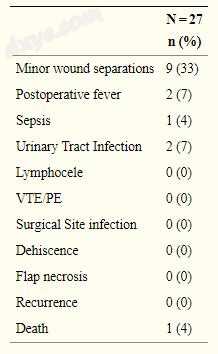
原发伤口愈合并发症发生在9例患者(33%)中,包括轻微的伤口分离或局部瘢痕缺损。详细情况见表3.传染性并发​​症发生在4例(15%)患者中:2例(50%)有尿路感染(UTI),2例(50%)有术后发烧,1例因肺不张而1例因未知原因,1例(25%)UTI患者被发现为败血症。 Foleys术后中位数为1天。没有皮瓣坏死,伤口裂开或手术部位感染的情况。没有复发。一名患者后来死亡,与她的疾病无关。 4例患者化放疗:2例为新辅助治疗组,2例为辅助治疗组。一名患者单独进行辅助阴道近距离放射治疗。
表3
手术并发症。
3.5.感染性并发症与轻微伤口分离的关联
在4名感染性并发症患者中,3名(75%)为黑人,1名(25%)为高加索人(见表4)。一名(25%)患者吸烟,2名(50%)患有糖尿病。与1名患者(4%)的白种人相比,黑人种族与3名患者(75%)的感染性并发症相关(p <.01)。此外,与非糖尿病患者中的1例(4%)相比,2例(67%)糖尿病患者中糖尿病的存在更可能与感染性并发症相关(p <.01)。 HIV也被发现与感染性并发症有关(p <.01),1例(100%)HIV患者有感染性并发症。其他人口统计学,医学合并症,外阴病理类型或影响V-Y筋膜皮瓣感染并发症或轻微伤口分离的手术因素之间未发现相关性。作者没有皮瓣坏死,伤口裂开或伤口感染的情况。
表4
轻微感染并发症分析。
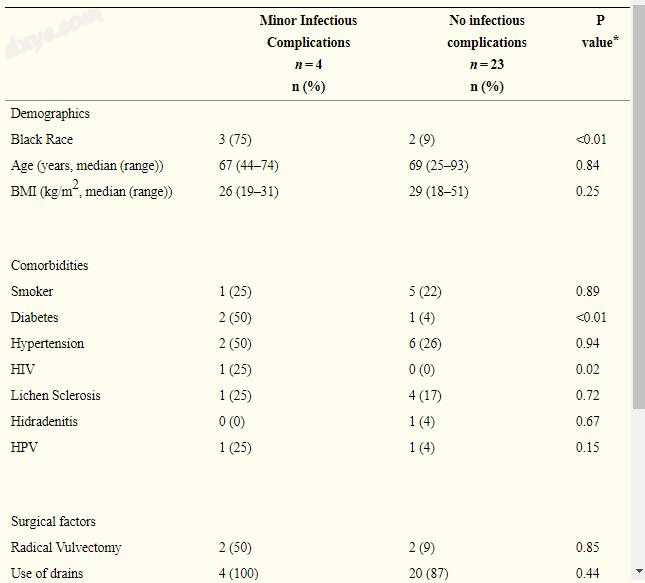
⁎对于连续变量,除非在进行Mann-Whitney检验时数据不正常分布,否则进行t检验。对于分类数据,适当地使用Chi Square或Fishers Exact测试。
4.讨论
本研究强调了使用邻近组织的V-Y筋膜皮瓣推进皮瓣进行外阴病变患者原发性外阴重建的总体可行性和安全性。解除外阴手术可以是广泛的,重建对于改善生活质量和减少并发症很重要。在大多数情况下,使用V-Y筋膜皮瓣进行外阴重建是安全的并且与轻微并发症相关。
文献报道了轻微的伤口分离,裂开和坏死,然而,在作者的患者群体中,只有9个局部瘢痕缺损全部保守治愈(Lazzaro等,2010)。 4例患者仅发生传染性并发​​症,包括尿路感染和发热,其中1例患者发生UTI败血症。作者发现糖尿病,黑人种族和艾滋病毒与感染性并发症有关。糖尿病和艾滋病毒的存在已被证明会导致感染性并发症。 (Dryden等,2015; Knapp,2013)。然而,目前尚不清楚为什么黑种人导致感染性并发症增加。作者也没有发现任何与轻微伤口分离相关的人口统计学或手术因素。鉴于患者数量和并发症较少,较大的样本量将有助于进一步研究这些关联。
在文献中,V-Y筋膜皮瓣前移皮瓣切除术后开裂率低。在9例患者的17个臀肌褶皱皮瓣系列中,3例患者发生小伤口破裂,保守治愈。没有坏死。 (Lee et al。,2006)。在8例患者中,16例臀部V-Y前移皮瓣,1例患者出现边缘皮瓣坏死。 (Lazzaro等,2010)。在21例患者的另一个病例系列中,36V-Y推进皮瓣,16名患者(76%)发现局部瘢痕缺损。 10例患者的缺损<10cm。没有观察到皮瓣坏死(Conri等,2016)。此外,在5例7V-Y推进皮瓣患者的另一个病例系列中,一名患者在手术后部分裂开。 (Nakamura等,2010)
Conri等人。发现即使ASA评分,年龄或BMI,V-Y 筋膜上臀肌推进皮瓣是可靠的重建外阴缺损的选择(Conri et al。,2016)。他们的患者队列在法国医疗保健系统中进行操作和护理,患者留在医院,直到局部瘢痕缺损得到治愈,以便进行住院术后护理。他们评论说,无张力修复在医院花费了一半的时间(Conri et al。,2016)。在作者的美国患者队列中,住院时间中位数为3天。所有局部瘢痕缺损均作为门诊患者进行管理,无需再次手术即可治愈。
这一系列案例的一个限制是缺乏对比控制。然而,在最近的一项研究中,对于大型外阴切除部位(> 4cm),使用V-Y臀肌褶皱前移皮瓣显示与仅有手术的手术相比,伤口裂开的统计学显著减少。(Benedetti Panici等,2014) 。与大切除的患者相比,伤口裂开率从40%降低至10.3%。术后住院时间中位数减少至3天,90%具有良好的原发性愈合。只有3例患者出现并发症,无一例坏死(Benedetti Panici等,2014)。另一项研究观察了传统广泛的外阴切除术和腹股沟淋巴结切除术与伤口的原发性闭合,局部推进皮瓣或皮肤移植的患者相比,患者前瞻性地采用改良的三切口根治性外阴切除术和腹股沟淋巴结切除术后立即进行V- Y从大腿上部皮瓣(Carramaschi等,1999)。传统方法中的会阴和腹股沟开裂率分别为68.4%和78.9%,而改良方法分别为10.5%和36.8%(Carramaschi等,1999)。
最近的一项系统评价研究了外阴阴道恶性肿瘤后使用重建皮瓣的并发症发生率和可行性(Di Donato等,2017)。他们包括24项研究,发现大多数皮瓣是进展皮瓣或换位皮瓣,并发症发生率相似:分别为26.7%和22.3%。在其中包括的11项进展皮瓣研究中,仅纳入了165名患者,进一步巩固了与该技术相关的进一步研究的必要性(Di Donato等,2017)。最后,回顾性单一机构系列观察了234例接受V-Y推进皮瓣的患者,而128例接受外阴恶性肿瘤拆除术后接受莲花瓣(LPF)的患者(Confalonieri等,2017)伤口感染,皮瓣裂开,或局部皮瓣缺血仅发生在21%的V-Y皮瓣和13%的LPF皮瓣中。两组之间没有统计学上的显著差异,研究结论都是有效的重建技术。(Confalonieri等,2017)
当决定推进或换位筋膜皮瓣时,应考虑尺寸和美学效果。(Di Donato等,2017; Confalonieri等,2017)。两者都具有低并发症率,但是对于移位皮瓣来说,血管外科解剖的专业知识是必需的。一些机构更喜欢换位皮瓣,因为美学效果与V-Y相比具有更少的疤痕。 (Confalonieri等,2017)。中等到大尺寸的缺损通常需要推进皮瓣,因为伤口张力较小。(Di Donato等,2017)
总的来说,作者的研究支持使用V-Y推进皮瓣在外阴缺损的即刻重建中的简易性和可行性。这是一个简单易行的程序,在大多数情况下几乎没有并发症。
参考:
Utilizing V—Y fasciocutaneous advancement flaps for vulvar reconstruction
Benedetti Panici P., Di Donato V., Bracchi C., Marchetti C., Tomao F., Palaia I. Modified gluteal fold advancement V-Y flap for vulvar reconstruction after surgery for vulvar malignancies. Gynecol. Oncol. 2014;132(1):125–129. [PubMed] [Google Scholar]
Carramaschi F., Ramos M.L.C., Nisida A.C.T., Ferreira M.C., Pinotti J.A. V-Y flap for perineal reconstruction following modified approach to vulvectomy in vulvar cancer. Int. J. Gynecol. Obstet. 1999;65(2):157–163. [PubMed] [Google Scholar]
Chen S.H.T., Hentz V.R., Wei F.C., Chen Y.R. Short gracilis myocutaneous flaps for vulvoperineal and inguinal reconstruction. Plast. Reconstr. Surg. 1995;95(2):372–377. [PubMed] [Google Scholar]
Confalonieri P.L., Gilardi R., Rovati L.C., Ceccherelli A., Lee J.H., Magni S. Comparison of V-Y Advancement Flap Versus Lotus Petal Flap for Plastic Reconstruction after Surgery in Case of Vulvar Malignancies: a Retrospective Single Center experience. Ann. Plast. Surg. 2017;79(2):186–191. [PubMed] [Google Scholar]
Conri V., Casoli V., Coret M., Houssin C., Trouette R., Brun J.L. Modified gluteal fold V-Y advancement flap for reconstruction after radical vulvectomy. Int. J. Gynecol. Cancer. 2016;26(7):1300–1306. [PubMed] [Google Scholar]
Del Pino M., Rodriguez-Carunchio L., Ordi J. Pathways of vulvar intraepithelial neoplasia and squamous cell carcinoma. Histopathology. 2013;62:161–175. [PubMed] [Google Scholar]
Di Donato V., Bracchi C., Cigna E., Domenici L., Musella A., Giannini A. Vulvo-vaginal reconstruction after radical excision for treatment of vulvar cancer: Evaluation of feasibility and morbidity of different surgical techniques. Surg. Oncol. 2017;26:511–521. [PubMed] [Google Scholar]
Dryden M., Baguneid M., Eckmann C., Corman S., Stephens J., Solem C. Pathophysiology and burden of infection in patients with diabetes mellitus and peripheral vascular disease: Focus on skin and soft-tissue infections. Clin. Microbiol. Infect. 2015;21:S27–S32. [PubMed] [Google Scholar]
Judson P.L., Habermann E.B., Baxter N.N., Durham S.B., Virnig B.A. Trends in the incidence of invasive and in situ vulvar carcinoma. Obstet. Gynecol. 2006;107(5):1018–1022. [PubMed] [Google Scholar]
Knapp S. Diabetes and infection: is there a link?--a mini-review. Gerontology. 2013;59(2):99–104. [PubMed] [Google Scholar]
Lazzaro L., Guarneri G.F., Rampino Cordaro E., Bassini D., Revesz S., Borgna G. Vulvar reconstruction using a “v-Y” fascio-cutaneous gluteal flap: a valid reconstructive alternative in post-oncological loss of substance. Arch. Gynecol. Obstet. 2010;282(5):521–527. [PubMed] [Google Scholar]
Lee P.K., Choi M.S., Ahn S.T., Oh D.Y., Rhie J.W., Han K.T. Gluteal fold V-Y advancement flap for vulvar and vaginal reconstruction: a new flap. Plast. Reconstr. Surg. 2006;118(2):401–406. [PubMed] [Google Scholar]
Lin J.Y., Dubeshter B., Angel C., Dvoretsky P.M. Morbidity and recurrence with modifications of radical vulvectomy and groin dissection. Gynecol. Oncol. 1992;47(1):80–86. [PubMed] [Google Scholar]
McCraw J.B., Massey F.M., Shanklin K.D., Horton C.E. Vaginal reconstruction with gracilis myocutaneous flaps. Plast. Reconstr. Surg. 1976;58(2):176–183. [PubMed] [Google Scholar]
Nakamura Y., Ishitsuka Y., Nakamura Y., Xu X., Hori-Yamada E., Ito M. Modified gluteal-fold flap for the reconstruction of vulvovaginal defects. Int. J. Dermatol. 2010;49(10):1182–1187. [PubMed] [Google Scholar]
Siegel R.L., Miller K.D., Jemal A. Cancer statistics, 2018. CA Cancer J Clin [Internet]. 2018;68(1):7–30. doi: 10.3322/caac.21442. Available from: [PubMed] [CrossRef] [Google Scholar]
Tateo A., Tateo S., Bernasconi C., Zara C. Use of V-Y flap for vulvar reconstruction. Gynecol. Oncol. 1996;62(2):203–207. [PubMed] [Google Scholar] |


