马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
概要
在过去几年中,螺旋桨皮瓣已成为覆盖大范围缺损的有吸引力的选择。除了具有比传统皮瓣更可靠的血管蒂之外,螺旋桨皮瓣还允许设计和广泛动员的极大自由度,从而扩展了用局部组织重建难以伤口的可能性和最小的供体部位发病率。它们还允许一阶段重建通常需要多个程序的缺陷。收获螺旋桨皮瓣需要准确的患者选择,术前计划和解剖技术。只要潜在问题得到预防,及时识别和充分治疗,并发症发生率可以保持较低。本文回顾了螺旋桨皮瓣的现有知识。基于对文献的回顾和作者的经验,讨论了不同身体区域的定义,分类和适应症。提供有关手术技术的详细信息,以及避免和管理并发症的提示。
1.简介
术语“螺旋桨皮瓣”于1991年由Hyakusoku等人首次使用。 [1]描述了一种基于中央皮下蒂的脂肪皮瓣,其形状类似于旋转90度的螺旋桨。
2006年,结合螺旋桨皮瓣和基于穿支的皮瓣的概念,Hallock [2]报道了一种筋膜皮瓣,其形状与Hyakusoku描述的相似,但是基于镂空的射孔血管并在偏心枢轴上旋转180度点。 Teo [3]对手术技术和穿孔螺旋桨皮瓣的应用做出了最大的贡献。
在过去几年中,螺旋桨皮瓣的引入获得了极大的普及;这些皮瓣越来越多地用于重建身体不同部位的软组织缺损,手术技术已得到改进,并得到了一些作者的充分描述[4-9]。穿支螺旋桨皮瓣具有可靠的血管蒂,可以进行广泛的动员和旋转;他们的收获快速简便,不需要显微外科手术;但是,准确的患者选择,术前计划和解剖技术是必要的,以防止并发症。
在本文中,提出了在不同身体区域明智规划穿孔螺旋桨皮瓣的建议;讨论了如何避免常见错误的技术改进和提示。
2.材料和方法
收集相关文献:使用关键词螺旋桨瓣,穿支瓣和游离式皮瓣进行出版搜索。最终将40篇论文纳入本次审查。讨论了不同体区螺旋桨皮瓣的定义,分类和适应症;根据选定的相关文章和作者的经验,提供了有关手术技术的详细信息,以及避免和管理并发症的提示。
3.结果与讨论
螺旋桨皮瓣可以基于已知的源血管,或者可以从任何解剖区域采集,只要检测到穿支的多普勒信号(游离式螺旋桨皮瓣)。
穿孔螺旋桨皮瓣的优点可归纳如下[3,4,6,8]。
根据所需软组织的质量和体积以及瘢痕定向,它们允许设计和选择供体部位的极大自由。
它们代表了一种更简单,更快速的自由皮瓣替代方案,并扩大了用局部组织重建难以创伤的可能性。
只要采用适当的解剖技术,它们的收获既简单又快捷。
供体部位发病率保持很低,避免牺牲任何不必要的组织[11]。
由于这些特征以及在过去几年中实现的技术改进,穿支螺旋桨皮瓣在身体的不同部分的重建中发现越来越多的指示。
3.1.分类
第一次东京会议关于穿支和螺旋桨皮瓣的咨询小组在2009年给出了螺旋桨皮瓣的明确定义[12],他们将其定义为“通过轴向旋转到达受体部位的岛状皮瓣”。螺旋桨皮瓣和其他带蒂的皮瓣是螺旋桨皮瓣的旋转是“轴向的”:这意味着皮瓣围绕由蒂制成的枢轴转动,这类似于螺旋桨。
根据Gent关于穿支皮瓣的共识[13]以及第一次关于穿支和螺旋桨皮瓣的东京会议的咨询小组[12],穿支螺旋桨皮瓣应以其营养血管命名。它们可根据滋养蒂的类型进行分类。
皮下带蒂螺旋桨皮瓣基于随机皮下蒂,允许旋转高达90°。
穿支带蒂螺旋桨皮瓣基于镂空穿支蒂。这是最常用的螺旋桨皮瓣类型,可以旋转180°。
增压螺旋桨皮瓣是穿支带蒂螺旋桨皮瓣的改进,其中皮瓣的浅静脉或穿孔静脉吻合到受体静脉或额外动脉与皮瓣的第二动脉蒂吻合,以增加静脉流出或动脉流入。
最近,作者描述了一种新型螺旋桨:“轴向螺旋桨瓣”[14],包括基于已知血管(例如,上颈动脉和舌动脉)[14-16]的螺旋桨瓣,而不是穿支。
3.2.手术技术
3.2.1.术前计划
手持式多普勒探头始终足以进行术前血管评估。应对整个区域进行调查,以清楚地了解所有穿支或轴向血管的位置。如果计划使用螺旋桨轴向皮瓣,则血管的识别更容易,因为其位置是恒定的并且是众所周知的[14-16]。在穿支周围标记有最佳脉冲和位置(或在轴向血管周围)的瓣,可能允许供体部位的主要闭合(图1(b))。如果识别出多个血管,则可以考虑不同的选项。一个替代的皮瓣总是被计划为“计划B”。计划探查切口时不会干扰替代的局部皮瓣(图1(c))或允许进入受体血管,当计划B是一个游离的皮瓣。如果可能,将皮肤切口沿着先前的疤痕或自然褶皱放置。一开始常见的错误是探查切口不够宽,这种切口会限制视力并干扰穿支的准确识别。切口是穿支的窗口,必须足够宽(图1(c))。
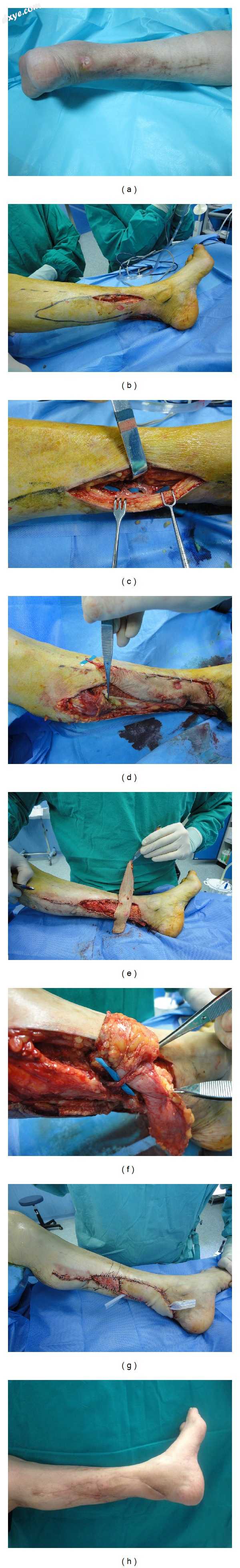
图1
(a)开放修复后左跟腱暴露。 (b)以最好的声音在穿支周围拉出皮瓣。进行广泛的探查切口以使其可视化。 (c)必须通过探查切口实现最佳穿支可视化,如图中所示。当暴露不足时,切口应加长。在这种情况下,近端穿支被引导至皮肤和比目鱼肌的远端;为这种情况计划B选项。 (d)皮瓣已被孤立并单独留在穿支上以使循环稳定。应尽可能保留浅静脉(在这种情况下为大隐静脉)以进行静脉增压。如Cavadas和Landin所述,采集一条比目鱼肌腱用于跟腱重建[10]。 (e)选择最方便的旋转感。当瓣在旋转之前循环稳定时,可以完成供体部位闭合。 (f)旋转后,对蒂进行双重检查,检查扭转,牵引或扭结是否必须立即消除。 (g)必须在没有任何紧张的情况下获得关闭。请注意,皮瓣比补偿术后肿胀所需的时间稍长。 (h)术后6个月结果显示完全皮瓣存活。
3.2.2.皮瓣解剖
通过探查切口,在放大镜放大下的超筋膜或筋膜下夹层用于识别缺损周围的所有穿支。一旦确定了所有穿支,最好的选择是根据口径,搏动,路线和方向,伴随静脉的数量和口径,接近缺损和感觉神经(最大的穿支通常伴随感觉神经)身体)。然后,在筋膜上剥离的情况下,筋膜开口被加宽并且穿支从任何周围组织中被释放并且尽可能长地解剖(直到源血管)以便实现足够长度的蒂,沿着该蒂分布扭转[17]。应注意将穿支的任何附件分开到周围组织,例如侧枝(必须结扎并且不要烧灼以避免穿支的热损伤)或纤维带。正如Wong等人所证明的那样。 [18],对于直径为1 mm的射孔器,当血管长度超过3 cm时,血管弯曲的风险会降低。为防止痉挛,必须在穿支上施加张力,应尽可能少地操作。
如果需要,在选定的穿支周围重新绘制翼片。与传统皮瓣不同,传统的长度/宽度比率不适用于螺旋桨皮瓣,因为蒂通常穿过其中央部分的皮瓣:这意味着25/5 cm的皮瓣不应被视为5/1皮瓣而是3皮瓣/ 1加上2/1皮瓣。实现供体部位闭合的可能性应该是关于皮瓣尺寸的主要问题,而不是关于皮瓣灌注的担忧[6,19]。如果认为灌注不足,则应尽可能增加皮瓣的增压量。因此,必须保留足够长度的浅静脉(图1(d))和进入皮瓣的其他穿孔。
3.2.3.皮瓣插入
保证这些皮瓣存活的关键步骤是在皮瓣旋转至少20分钟之前等待血液循环(图1(e))。在将皮瓣旋转到新位置后,应检查其皮瓣是否扭曲或弯曲(图1(f))并进一步解剖,如果对扭转的均匀分布存在任何限制。评估顺时针和逆时针旋转,并选择在血管旋转方面最好的旋转。如果需要重新检查皮瓣,应记录旋转感。然后将瓣固定在适当位置并观察颜色,毛细管再填充和出血(图1(g))。如果由于手术操作引起的动脉痉挛导致动脉流入不足,应将皮瓣恢复到原来的位置,直到痉挛消退(通常约20分钟),并用利多卡因或罂粟碱冲洗蒂。如果在旋转后痉挛持续存在,则不应转移皮瓣,而是留在原位并在伤口覆盖前几天延迟[6]。
3.2.4.术后护理
术后第一天应将肢体保持在夹板中;应避免皮瓣压迫,并保持头部和四肢皮瓣的抬高。
在术后第一天每隔一小时检查皮瓣,以便及时识别最终的并发症。
3.3.并发症:预防和管理
3.3.1.动脉功能不全
这种并发症极为罕见:准确计划皮瓣和穿支的选择有助于防止皮瓣。当由于动脉痉挛持续存在而导致皮瓣由于动脉流入不足而保持苍白时,皮瓣可以在旋转前将其旋转至其原始位置几天[4,6]。
3.3.2.静脉功能不全
静脉淤血是螺旋桨皮瓣最常见的并发症,因为静脉比动脉更容易扭转。应将静脉功能不全与通常表现为穿支皮瓣的临时性充血区分开,并随着血流的稳定而逐渐消失。真正的静脉功能不全会随着时间的推移而恶化,应该及时得到认可和治疗。当它局限于皮瓣的顶端部分时,观察其进展。少数病例在坏死中发展,这通常是浅表的,因此在受体部位仍然存在深部重要组织。
薄皮瓣轻度静脉充血的病例可以通过水蛭疗法解决。
当静脉充血显著并且随着时间的推移而恶化时,如果在解剖期间制备皮瓣的浅静脉或穿孔静脉,则重新探查和静脉增压是最佳选择。如果静脉增压是不可行的,另一种选择是暂时使皮瓣旋转(几天)以缓解蒂[4,6,12]的扭转并使血液循环稳定。
3.3.3.部分坏死
全瓣损失很少见。大约5%的病例似乎发生部分坏死[6]并且通常仅限于皮肤。去除焦糖后,通常存在用于皮肤移植的适当床。通过二次意图治愈是小伤口的另一种选择。
3.4.不同身体区域的螺旋桨皮瓣
3.4.1.头颈部
头颈部区域的特征在于非常丰富的血管形成,并且几个局部皮瓣可用于重建。然而,螺旋桨穿支皮瓣允许将两阶段操作转变为一阶段操作,因此简化了通常需要两个或更多程序的重建,加速恢复并且最小化患者的不适。他们的设计自由也可以更好地隐藏疤痕。
自由式皮瓣可以基于面动脉穿支,并已成功地用作单个阶段的鼻翼重建的螺旋桨皮瓣[5-9,11,13,20,21]。
已经报道了从前额采用穿孔螺旋桨皮瓣进行一期鼻部重建,称为上颌动脉螺旋桨穿支皮瓣[14,15]。其他皮肤,以及粘膜口内,传统皮瓣,如舌侧皮瓣[16]可以修改为基于其血管蒂的螺旋桨皮瓣,以增加重建的可能性。
由于以下原因,头部和颈部是接近螺旋桨皮瓣手术时的理想供体部位:
与例如头部和颈部丰富的血管网络对四肢相比,该区域的皮瓣更宽容并且具有更高的生存机会;
头颈部血管似乎能够更好地承受扭转,并且即使基于短蒂也能减少180°旋转;
穿支通常非常小,因此需要为其解剖开发出良好的技能。
3.4.2.下肢
在下肢重建中,由于缺乏可用于重建的局部组织,腿下三分之一的缺陷是一个具有挑战性的问题[4]。螺旋桨皮瓣允许远端近端皮肤覆盖平均尺寸缺损,否则需要游离皮瓣。
游离皮瓣仍然是大型缺陷的黄金标准,但螺旋桨穿孔皮瓣是中小型缺陷的有吸引力的选择。 Bajantri等。 [22]建议将它们用于尺寸不超过50平方厘米的缺损;然而,作者认为作者距离建立最大皮瓣大小还很远,这取决于患者的身体和腿部大小,皮肤松弛,皮瓣容积,穿支登记,足够的供体部位闭合以及许多其他因素。
基于下肢的血管供应,与其他解剖区域相比,可以提升非常长的纵向瓣[6,8]。胫骨后穿支似乎比胫骨前动脉和腓动脉穿支有优势,因为它们通常具有更大的口径和更好的静脉[6]。
当必须填充深度缺损时,可以用穿支的远端转移肌肉套。在位于皮瓣尖端的穿支周围采集所需的肌肉,该穿支在更靠近肌肉的平面上分开。肌肉箍将通过来自皮肤岛的反向流动通过分开的穿支[4,12]供应。这是这些皮瓣提供的定制程度的一个例子。虽然作者过去常常收集肌皮瓣,为了保证皮肤的血管供应,现在作者转移到皮肤肌皮瓣,只有重建所需的部分肌肉(而不是血管的载体)被采取带盖。这可以优化接收部位的结果并最大限度地降低发病率。
供体缺损主要仅在狭窄的纵向缺陷中闭合。通常需要皮肤移植供体部位。如果腿部的皮肤移植供体部位被认为是不吸引人的,那么游离皮瓣可以避免腿部进一步的疤痕[6];然而,当计划用局部皮瓣进行重建时,螺旋桨皮瓣通常是少数可用的选择之一,并且与移植的脂肪皮瓣相比提供更好的美学效果。
即使需要游离皮瓣,带蒂的螺旋桨皮瓣也可以为重建提供有价值的帮助。 Cavadas和Teran-Saavedra [23]描述了一种“剃刀皮瓣”,其中TDAP和LD(Latissimus dorsi)皮瓣在同一胸背血管上的组合允许皮肤岛自由旋转并具有很大的定位自由度。皮瓣用于同时释放腘窝收缩和腿部周围表面重修,而不增加供体部位的发病率。
3.4.3.上肢
上肢螺旋桨皮瓣的临床经验比下肢少,但具有类似的优点。 它们允许使用本地和简单的选项重建类似的东西,并具有几乎总是允许直接关闭供体部位的额外好处。 它们已经被用于肘部和前臂区域的重建,并且最近已经提出它们用于手指和手部缺陷[6,9,24-26](图2)。
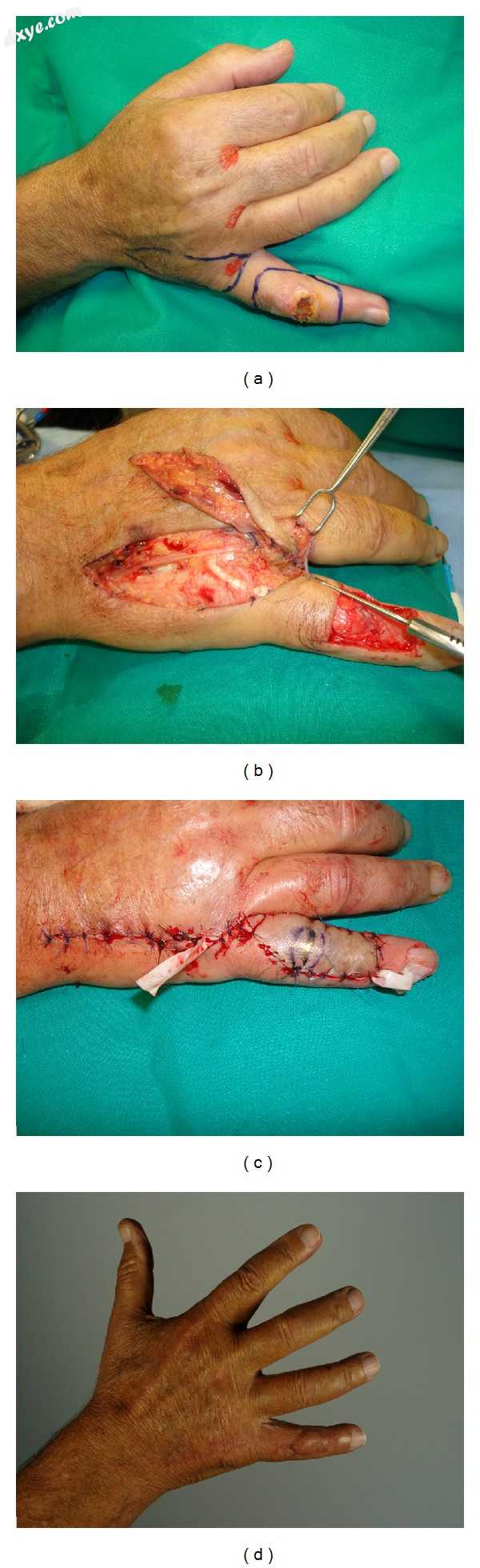
图2
(a)小指背侧的鳞状细胞癌。计划用穿孔螺旋桨瓣切除和重建。 (b)皮瓣的剖视图。 (c)术后即刻结果。 (d)最终结果。
至于下肢,螺旋桨皮瓣还允许用单个皮瓣重建不同组织的缺陷。例如,Battiston等人。 [27]报道了一种基于第二背侧掌间动脉穿支分支的复合性肌筋膜皮瓣,用于重建食指背侧的复杂缺损。
据报道,前臂静脉功能不全的发生率较高。这可能是由于浅表静脉循环的优势,随后仅基于穿孔静脉的瓣的静脉充血。作者提倡在前臂进行常规静脉增压,以保证足够的静脉引流[6]。
3.4.4。树干
尽管螺旋桨皮瓣的潜力在肢体手术中有更好的记录,但它们在重建躯干缺损方面的适应症正在稳步增加。
Ang等人。 [28]和Woo等人。 [29]报道在切除结肠直肠癌皮肤转移和纤维肉瘤肉瘤后,分别使用螺旋桨DIEP(深下腹壁穿支)皮瓣旋转180°以覆盖大的腹部缺损。 Cheng和Saint-Cyr报道了一种预先扩张的推进器DIEP皮瓣[30],用于重建腹部烧伤瘢痕。
其他众所周知的穿支皮瓣通常用作用于躯干重建的带蒂螺旋桨皮瓣。它们的长蒂允许大范围的自由度,允许广泛的旋转弧度,并使这些皮瓣特别适合于旋转而几乎不关心血管的扭转和血液供应。
一些作者报道用带蒂螺旋桨ALT(前外侧大腿)皮瓣重建复杂的腹部或盆腔缺损[23,31-33]。
ALT,SGAP(上臀动脉穿支)皮瓣,IGAP(下臀动脉穿支)皮瓣和TDAP(皮下动脉穿支)皮瓣已被描述为带蒂螺旋桨皮瓣,用于重建切​​除术后腋窝,臀肌或腹股沟区域的创伤化脓性汗腺炎[6,34-37]。
ICAP(肋间动脉穿支)皮瓣,LTAP(外侧胸动脉穿支)皮瓣和TDAP皮瓣是部分乳房再造的有价值的选择[7,38-40]; LTAP,ICAP和IMAP皮瓣在其他复杂胸廓缺损的重建中找到了适应症[38,41,42]。
4.结论
穿支螺旋桨皮瓣是一种有效的重建选择,适用于难以治疗的伤口,可以从身体的任何部位抬起。只要采用精确的解剖技术,它们的收获既简单又快捷,并且允许设计和选择供体部位的极大自由。
当传统皮瓣不可选时,螺旋桨穿支皮瓣代表了游离皮瓣的替代方案,允许用局部组织重建甚至复杂的伤口和低供体部位发病率,并且与传统的带蒂皮瓣相比具有多种优势:它们的设计自由度允许重建复杂缺陷通常需要在一个阶段中进行多个手术,加速恢复,最小化患者的发病率和不适,并且允许更好的美学效果和隐藏疤痕。
参考:
Propeller Flaps: A Review of Indications, Technique, and Results
1. Hyakusoku H, Yamamoto T, Fumiiri M. The propeller flap method. British Journal of Plastic Surgery. 1991;44(1):53–54. [PubMed] [Google Scholar]
2. Hallock GG. The propeller flap version of the adductor muscle perforator flap for coverage of ischial or trochanteric pressure sores. Annals of Plastic Surgery. 2006;56(5):540–542. [PubMed] [Google Scholar]
3. Teo TC. Perforator local flaps in lower limb reconstruction. Cirugia Plastica Ibero-Latinoamericana. 2006;32(4):15–292. [Google Scholar]
4. Pignatti M, D’Arpa S, Cubison TCS. Novel fasciocutaneous flaps for the reconstruction of complicated lower extremity wounds. Techniques in Orthopaedics. 2009;24(2):88–95. [Google Scholar]
5. D’Arpa S, Cordova A, Pirrello R, Moschella F. Free style facial artery perforator flap for one stage reconstruction of the nasal ala. Journal of Plastic, Reconstructive and Aesthetic Surgery. 2009;62(1):36–42. [PubMed] [Google Scholar]
6. D’Arpa S, Cordova A, Pignatti M, Moschella F. Freestyle pedicled perforator flaps: safety, prevention of complications, and management based on 85 consecutive cases. Plastic and Reconstructive Surgery. 2011;128(4):892–906. [PubMed] [Google Scholar]
7. Hamdi M, van Landuyt K, Monstrey S, Blondeel P. Pedicled perforator flaps in breast reconstruction: a new concept. British Journal of Plastic Surgery. 2004;57(6):531–539. [PubMed] [Google Scholar]
8. Lecours C, Saint-Cyr M, Wong C, et al. Freestyle pedicle perforator flaps: clinical results and vascular anatomy. Plastic and Reconstructive Surgery. 2010;126(5):1589–1603. [PubMed] [Google Scholar]
9. Mateev MA, Kuokkanen HOM. Reconstruction of soft tissue defects in the extremities with a pedicled perforator flap: series of 25 patients. Journal of Plastic Surgery and Hand Surgery. 2012;46(1):32–36. [PubMed] [Google Scholar]
10. Cavadas PC, Landin L. Reconstruction of chronic achilles tendon defects with posterior tibial perforator flap and soleus tendon graft: clinical series. Plastic and Reconstructive Surgery. 2006;117(1):266–271. [PubMed] [Google Scholar]
11. Bravo FG, Schwarze HP. Free-style local perforator flaps: concept and classification system. Journal of Plastic, Reconstructive and Aesthetic Surgery. 2009;62(5):602–608. [PubMed] [Google Scholar]
12. Pignatti M, Ogawa R, Hallock GG, et al. The “Tokyo” consensus on propeller flaps. Plastic and Reconstructive Surgery. 2011;127(2):716–722. [PubMed] [Google Scholar]
13. Blondeel PN, van Landuyt KHI, Monstrey SJM, et al. The “Gent” consensus on perforator flap terminology: preliminary definitions. Plastic and Reconstructive Surgery. 2003;112(5):1378–1382. [PubMed] [Google Scholar]
14. Cordova A, D'Arpa S, Tripoli M, Toia F, Moschella F. A propeller flap for single stage nose reconstruction: STAAP flap (Supra Trochlear artery axial propeller flap) Facial Plastic Surgery. 2014;30:332–341. [PubMed] [Google Scholar]
15. Cordova A, D’Arpa S, Moschella F. A new one-stage method for nose reconstruction: the supratrochlear artery perforator propeller flap. Plastic and Reconstructive Surgery. 2012;129(3):571e–573e. [PubMed] [Google Scholar]
16. Cordova A. Apporto innovativo dei perforanti nella chirurgia del distretto testa-collo. 62mo Congresso SICPRE; 2012; Bari, Italy. p. p. 28. [Google Scholar]
17. Selvaggi G, Anicic S, Formaggia L. Mathematical explanation of the buckling of the vessels after twisting of the microanastomosis. Microsurgery. 2006;26(7):524–528. [PubMed] [Google Scholar]
18. Wong C-H, Cui F, Tan B-K, et al. Nonlinear finite element simulations to elucidate the determinants of perforator patency in propeller flaps. Annals of Plastic Surgery. 2007;59(6):672–678. [PubMed] [Google Scholar]
19. D'Arpa S, Pignatti M, Cordova A, Moschella F. Reply: how large can a pedicled perforator flap be? Plastic & Reconstructive Surgery. 2012;130(1):196e–198e. [PubMed] [Google Scholar]
20. D’Arpa S, Cordova A, Pirrello R, Moschella F. One-stage reconstruction of the nasal ala: the free-style nasolabial perforator flap. Plastic and Reconstructive Surgery. 2009;123(2):66e–67e. [PubMed] [Google Scholar]
21. D'Arpa S, Pirrello R, Toia F, Moschella F, Cordova A. One stage nasal reconstruction with freestyle facial artery perforator flaps. Facial Plastic Surgery. 2014;30:277–286. [PubMed] [Google Scholar]
22. Bajantri B, Bharathi RR, Sabapathy SR. Wound coverage considerations for defects of the lower third of the leg. Indian Journal of Plastic Surgery. 2012;45(2):283–290. [PMC free article] [PubMed] [Google Scholar]
23. Cavadas PC, Teran-Saavedra PP. Combined latissimus dorsi-thoracodorsal artery perforator free flap: the ‘razor flap’ Journal of Reconstructive Microsurgery. 2002;18(1):29–31. [PubMed] [Google Scholar]
24. Murakami M, Ono S, Ishii N, Hyakusoku H. Reconstruction of elbow region defects using radial collateral artery perforator (RCAP)-based propeller flaps. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012;65(10):1418–1421. [PubMed] [Google Scholar]
25. Uchida R, Matsumura H, Imai R, Tanaka K, Watanabe K. Anatomical study of the perforators from the ulnar palmar digital artery of the little finger and clinical uses of digital artery perforator flaps. Scandinavian Journal of Plastic and Reconstructive Surgery and Hand Surgery. 2009;43(2):90–93. [PubMed] [Google Scholar]
26. Toia F, Marchese M, Boniforti B, Tos P, Delcroix L. The little finger ulnar palmar digital artery perforator flap: anatomical basis. Surgical and Radiologic Anatomy. 2013;35(8):737–740. [PubMed] [Google Scholar]
27. Battiston B, Artiaco S, Antonini A, Camilleri V, Tos P. Dorsal metacarpal artery perforator-based propeller flap for complex defect of the dorsal aspect in the index finger. Journal of Hand Surgery: European Volume. 2009;34(6):807–809. [PubMed] [Google Scholar]
28. Ang GG, Rozen WM, Chauhan A, Acosta R. The pedicled “propeller” deep inferior epigastric perforator (DIEP) flap for a large abdominal wall defect. Journal of Plastic, Reconstructive and Aesthetic Surgery. 2011;64(1):133–135. [PubMed] [Google Scholar]
29. Woo K-J, Pyon J-K, Lim S-Y, Mun G-H, Bang S-I, Oh K-S. Deep superior epigastric artery perforator “propeller” flap for abdominal wall reconstruction: a case report. Journal of Plastic, Reconstructive and Aesthetic Surgery. 2010;63(7):1223–1226. [PubMed] [Google Scholar]
30. Cheng A, Saint-Cyr M. Use of a pre-expanded “propeller” deep inferior epigastric perforator (DIEP) flap for a large abdominal wall defect. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2013;66(5):851–854. [PubMed] [Google Scholar]
31. Ting J, Trotter D, Grinsell D. A pedicled anterolateral thigh (ALT) flap for reconstruction of the epigastrium: case report. Journal of Plastic, Reconstructive and Aesthetic Surgery. 2010;63(1):e65–e67. [PubMed] [Google Scholar]
32. Lannon DA, Ross GL, Addison PD, Novak CB, Lipa JE, Neligan PC. Versatility of the proximally pedicled anterolateral thigh flap and its use in complex abdominal and pelvic reconstruction. Plastic and Reconstructive Surgery. 2011;127(2):677–688. [PubMed] [Google Scholar]
33. Kayano S, Sakuraba M, Miyamoto S, et al. Comparison of pedicled and free anterolateral thigh flaps for reconstruction of complex defects of the abdominal wall: review of 20 consecutive cases. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012;65(11):1525–1529. [PubMed] [Google Scholar]
34. Busnardo FF, Coltro PS, Olivan MV, Busnardo APV, Ferreira MC. The thoracodorsal artery perforator flap in the treatment of axillary hidradenitis suppurativa: effect on preservation of arm abduction. Plastic and Reconstructive Surgery. 2011;128(4):949–953. [PubMed] [Google Scholar]
35. Unal C, Yirmibesoglu OA, Ozdemir J, Hasdemir M. Superior and inferior gluteal artery perforator flaps in reconstruction of gluteal and perianal/perineal hidradenitis suppurativa lesions. Microsurgery. 2011;31(7):539–544. [PubMed] [Google Scholar]
36. Jandali S, Mirzabeigi MN, Fosnot J, Low DW. Thoracodorsal artery perforator flaps and muscle-sparing latissimus dorsi myocutaneous flaps for the treatment of axillary hidradenitis. Annals of Plastic Surgery. 2012;69(4):371–375. [PubMed] [Google Scholar]
37. Egemen O, Ozkaya O, Bingöl D, Orman C, Akan M. Islanded perforator flaps in the reconstruction of hidradenitis suppurativa defects. Journal of Reconstructive Microsurgery. 2013;29(5):297–302. [PubMed] [Google Scholar]
38. Hamdi M, van Landuyt K, de Frene B, Roche N, Blondeel P, Monstrey S. The versatility of the inter-costal artery perforator (ICAP) flaps. Journal of Plastic, Reconstructive and Aesthetic Surgery. 2006;59(6):644–652. [PubMed] [Google Scholar]
39. Hamdi M, Spano A, Landuyt KV, D’Herde K, Blondeel P, Monstrey S. The lateral intercostal artery perforators: anatomical study and clinical application in breast surgery. Plastic and Reconstructive Surgery. 2008;121(2):389–396. [PubMed] [Google Scholar]
40. Munhoz AM, Montag E, Arruda E, et al. Immediate conservative breast surgery reconstruction with perforator flaps: new challenges in the era of partial mastectomy reconstruction? Breast. 2011;20(3):233–240. [PubMed] [Google Scholar]
41. Rüegg EM, Lantieri L, Marchac A. Dual perforator propeller internal mammary artery perforator (IMAP) flap for soft-tissue defect of the contralateral clavicular area. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2012;65(10):1414–1417. [PubMed] [Google Scholar]
42. Kim DY, Kim HY, Han YS, Park JH. Chest wall reconstruction with a lateral thoracic artery perforator propeller flap for a radiation ulcer on the anterior chest. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2013;66(1):134–136. [PubMed] [Google Scholar] |


