马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
关键点
•作为严重腹部脓毒症的精心挑选的外科患者组,OA作为损伤控制策略的一部分可能是一种救生策略。
•对于持续腹部败血症的重症患者,腹部开放可能:
- 允许早期控制任何持续的感染源,更有效地去除感染或细胞因子负载的腹膜液。
- 预防腹腔室综合症。
- 推迟明确的干预和吻合,直到患者血流动力学稳定,从而更好地愈合。
•应使用负压治疗(NPT),以便在1周内尽快闭合腹部。
7.1简介
腹部败血症是宿主对细菌或酵母腹膜炎的全身炎症反应。
致病微生物制剂通过刺激宿主的免疫系统触发脓毒症中的级联事件。革兰氏阴性生物的外膜成分,如脂多糖[LPS],脂质A和内毒素或革兰氏阳性生物如脂磷壁酸和肽聚糖,以及来自厌氧细菌或真菌甘露聚糖的毒素,可刺激巨噬细胞和单核细胞产生肿瘤坏死因子-α(TNF-α)和白细胞介素-1和白细胞介素-6(IL-1,IL-6),导致产生毒性介质,引起复杂的多因素综合征,可能演变成变化的条件严重程度并可能导致一个或多个重要器官或系统的功能受损。
目前对严重脓毒症的治疗涉及及时的源控制,早期适当的抗微生物治疗和充分的复苏。
源控制包括为消除感染源,减少细菌接种物以及纠正或控制解剖学紊乱以恢复正常生理功能而采取的所有措施。其时机和充分性是腹腔感染管理中最重要的问题,因为不充分和晚期手术可能对结果产生负面影响。
在某些情况下,未完全控制的感染可能引发过度的免疫反应,并且败血症可能逐渐发展。
这些患者可以通过随后的再次手术治疗立即和积极的手术治疗中受益,以遏制由持续的败血症引起的器官功能障碍的扩散。
在这些患者中,早期再次切除术通过腹膜腔手术灌洗和排出毒性物质和炎性细胞因子可能对阻止脓毒性级联至关重要。这样可以更好地控制局部炎症反应并改善预后。
已经报告了管理这些困难患者的三种策略:
•根据需要进行再次手术切除术(根据患者的临床情况需要)
•术后36-48小时计划性再次切开术(第一次手术后计划再次切除术)
•打开腹部手术
OA概​​念与损伤控制手术密切相关,可以很容易地适应持续败血症的患者。
创伤患者的缩略剖腹手术被定义为通过简单的手术救生技术对手术出血的初始控制。在重症监护室(ICU),随后的复苏校正了体温过低,酸中毒和凝血功能障碍。一旦患者恢复了生理储备,就可以在有或没有最终腹部闭合的情况下进行明确的再次探查和重建手术。这种类型的管理可以应用于严重腹部败血症的患者。
从败血症到感染性休克的患者可出现与凝血病相关的低血压和心肌抑制。这些患者血流动力学不稳定,不是复杂手术干预的最佳候选者。
源控制后,腹部闭合可能是暂时的。在ICU患者中,复苏优化并且患者稳定。在接下来的24-48小时内,当纠正异常生理时,可以安全地将患者带回手术室进行再次手术。
7.2再次切开术
在患有败血症的重症患者中,可能出于不同的原因需要OA方法,包括控制任何持续的感染源,预防腹腔室综合征,以及推迟明确的干预和吻合。
动物模型显示腹膜炎与显着和延长的腹膜炎症反应有关。据报道,与脓毒症攻击后死亡的动物相比,存活的动物之间选择的腹膜细胞因子的水平显着不同。
通过减少细胞因子和其他炎性物质的负荷并通过防止其产生来机械手术控制,可以最好地实现局部炎症反应的减少,从而去除源本身。在一些患者中,需要更多的剖腹手术来完成源控制,并且OA允许外科医生更有效地执行随后的计划剖腹手术。
对患者进行再次手术的最终决定是基于患者全身性脓毒性反应以及术后早期缺乏临床改善。
然而,这些病症尚未明确定义,并且通常可能进行过长的再次切开术。对于正在进行败血症的患者,OA可以轻松地进行第二次检查以控制感染源并排出发炎和有毒物质。
7.3预防腹腔室综合症
全身性炎症反应综合征,血管通透性增加和侵略性晶体复苏易于流体隔离,形成腹膜液。与强迫关闭腹壁相关的这些变化可能导致腹内压(IAP)增加,导致腹内高压(IAH)和腹腔室综合征(ACS)。
ACS是内脏,心血管,肺,肾和中枢神经系统的潜在致命并发症。
特别是在严重腹膜炎患者中,ACS对胃肠道的生理作用可能加重腹部败血症。
在高危患者中治疗ACS的最早和最有效的方法可能是手术减压。对于证实ACS危险因素的患者,应在剖腹手术时考虑推定性减压。对腹部脓毒症患者进行腹腔造口术的决定应始终基于外科医生的术中判断。
7.4延迟肠吻合术和明确干预
OA策略在腹部败血症中的另一个优点是延迟患者血液动力学稳定并因此无法愈合的肠吻合。
在患有严重继发性腹膜炎和显着的血液动力学不稳定性和组织灌注受损的患者中,原发性吻合术具有导致吻合口泄漏的高风险,导致死亡率增加。
在这些患者中,应考虑最初控制腹膜污染源并延迟肠吻合。
7.5筋膜关闭
在重新探索之后,目标是尽早并确切地关闭腹部,以减少与腹部开放相关的并发症。
早期最终闭合定义为在初始OA手术后不到7天达到的筋膜腹部闭合。它可以预防或减少这些并发症的风险。
延迟筋膜闭合定义为实现7天或更长时间的筋膜腹部闭合。
为了评估早期筋膜腹部闭合是否优于延迟入路,2014年发布了系统评价和荟萃分析。
该研究证实了早期筋膜闭合的临床优势与开放性腹部患者的延迟闭合相比。
在腹壁闭合延迟的患者中,筋膜边缘侧向化可能导致不利的高拉伸中线力,并且筋膜闭合可能更成问题。 在这些患者中,每次患者应进行手术直至完全闭合时,腹壁闭合应逐渐逐渐接近筋膜边缘。
理想的临时腹部闭合(TAC)方法应保护腹部内容物,防止内脏,允许从腹腔移除感染或有毒液体,防止瘘管形成,避免损伤筋膜,保留腹壁区域,使再次手术 简单安全,便于最终关闭。
可以使用几种材料来实现腹部的暂时闭合:纱布,网眼,不可渗透的自粘膜敷料,拉链和负压疗法(NPT)技术。
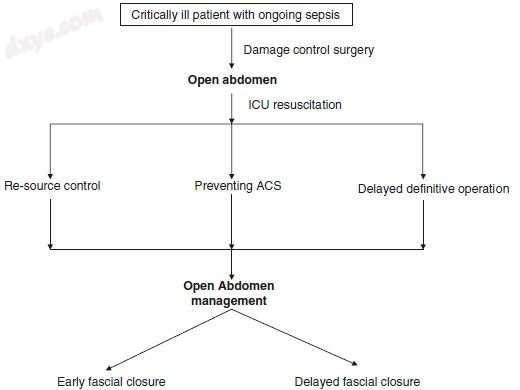
图7.1腹部脓毒症患者开腹手术流程图
2015年发表了对非创伤患者开腹和腹部闭合技术的系统评价和荟萃分析。纳入研究的整体质量较低,腹部开放管理的适应症差异很大。负压治疗(NPT)是最常描述的TAC技术(78个系列中的38个)。
最高加权筋膜闭合率是在连续网状或缝合介导的筋膜牵引和动态保留缝线描述NPT的系列中发现的。 NPT与筋膜牵引后的加权率为5.7%,NPT仅为14.6%,网状嵌入后为17.2%。
在图7.1中,示出了正在进行的腹部败血症患者的开腹手术的流程图。
结论
伴有严重脓毒症的复杂腹腔感染的结果与早期诊断,源控制的早期手术管理,积极的重症监护管理以及生理学的积极和早期优化有关。
OA作为损害控制策略的一部分可能是选择性腹腔重症脓毒症患者的救生策略。一旦严重脓毒症被控制,应尽快进行明确的外科重建。
参考:open abdomen a comprehensive practical manual |


