马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
病例介绍
JA是一名47岁的男性,在从梯子上跌落12英尺并着陆右腿后,向急诊部门提出右腿和脚踝疼痛的主诉。 他否认任何其他肢体或背部疼痛,无法承受右下肢的任何负担。 在初步调查中,他展示了15个GCS和一个显露气道,并且血流稳定。 在次要调查中,他的右下肢没有出现严重畸形。
他过去的病史是阴性的,他不服用药物,也没有过敏反应。体格检查显示一个健康的出现男性没有急性窘迫。右腿检查显示右脚踝肿胀,中度肿胀。不存在开放性伤口。
足背和胫后搏动可触及并与对侧肢体相等。感觉到轻触摸是完整的所有皮肤分布。右腿间隔是软的和可压缩的。患者能够在足底和背屈中移动他的足趾。
图24.1a-c和24.2 - g显示了他右脚踝的影像学和CT扫描图像。
临床表现解读
该患者的发现和症状与对踝关节的重大伤害一致。从右腿着陆的梯子跌落12英尺的历史表明轴向载荷机制,并且脚踝的平面X光片证实涉及胫骨板的关节内骨折。还鉴定了外踝关节粉碎性骨折。具体而言,平片显示完整的关节损伤伴有骨折缩短以及远端(距骨)节段的内侧和前侧平移,并具有内翻和延伸角度。虽然涉及内侧和外侧踝骨,但不应该将这种损伤与较低能量旋转机制中发生的更常见的踝骨折和骨折 - 脱位混淆。术语“pilon”骨折通常应用于胫骨plafond的损伤,并且是描述性机械表达,其中距骨可以被认为是在榫眼的范围内影响胫骨远端的杵的杵。当距骨被迫向近侧进入胫骨远端时发生的轴向负载力产生关节表面的爆炸性断裂。肢体吸收的能量通常会产生明显的骨质粉碎,骨折移位和平移。经常发生的大量软组织损伤表现为肿胀,浆液性和出血性水疱,深度擦伤,偶尔还有开放伤口。在初始损伤的几个小时内可能形成实质性肿胀并形成骨折水泡。与胫骨pilon骨折相关的房室综合征并不具有明显的骨干延伸,但很少有报道。 Pilon骨折可被视为发生骨折的严重软组织损伤。
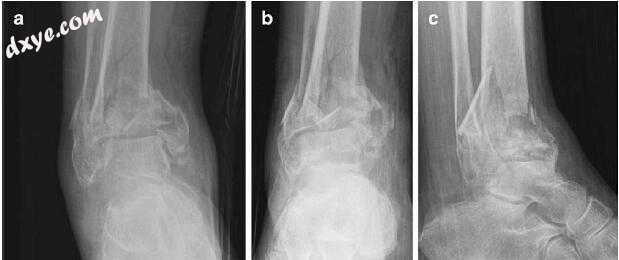
图24.1(a)踝关节X线片(b)AP射线踝关节(c)桡骨外侧踝关节
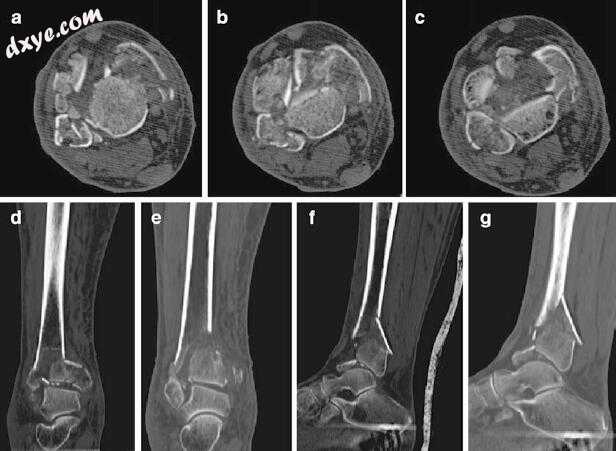
图24.2(a-c)轴向CT胫骨(d,e)冠状CT胫骨(f,g)矢状CT胫骨
由于经常导致这些骨折的高能机制(例如因高处坠落或机动车碰撞而发生的机制),因此急诊室评估应包括评估患者的一般状况,包括其他疼痛部位。 应将脊柱骨折排除在临床和/或X光片上。 在几个大型系列胫骨平板骨折中,其他骨折和其他主要系统损伤的发生率在27%到51%之间。 胫骨和腓骨的全长平片,以及足部适当的X光片,完成了平片的影像学评估。
最初的影像学检查包括冠状和矢状重建的轴位CT扫描。都可以准确地评估和考虑主要的骨折解理平面,关节粉碎和撞击的面积和程度,以及胫骨外侧关节面与腓骨腓骨关节的关系。已经证实CT扫描胫骨平片骨折可以提高评估骨折的能力,并在确定性固定之前制定术前计划。 Tornetta使用普通X光片和CT扫描前瞻性评估了22例关节内胫骨远端骨折患者。最初评估普通无线电图,记录骨折类型,碎片数量,粉碎情况和撞击情况。然后对CT扫描进行回顾,并对骨折特征和手术计划中的任何变化进行类似记录。从CT扫描获得的信息中,作者在64%的病例中显示手术计划发生了变化,82%的病例发生了额外的骨折表征。 Topliss及其同事回顾了126例连续性pilon骨折的CT扫描结果,并对胫骨平台上主要骨折线进行了广泛的解剖描述。作者确定了10种类型的pilon骨折,通常可将其分为矢状面或冠状面损伤模式。矢状面损伤与高能量损伤,内翻角和年龄较小有关。相反,冠状面损伤与较轻创伤后老年患者的外翻角度相关。虽然没有明确证明,但是在胫骨远端临时复位后进行CT扫描是合理的做法。
急诊室的初步管理包括对下肢的轻度重新调整、踏板脉搏的重复评估以及应用膝上石膏夹板来提供疼痛缓解和最小化进一步的软组织损伤。肢体应高于心脏,以减少肿胀。
特异性诊断声明
JA是一名47岁男性患者,伴有轴向载荷粉碎性胫骨闭合性Pilon骨折并伴有腓骨远端骨折。
集思广益:治疗目标和选择是什么?
治疗目标包括以下目标:
1. 解剖复位胫骨远端关节面
2. 解剖复位胫骨和腓骨定位
3. 减少进一步的软组织损伤
4. 早期功能康复包括脚和脚踝的ROM
5. 回到现实的就业和现实生活中
治疗选项包括以下内容:
保守/非手术治疗:
1. 固定
2. 骨骼牵引
手术:
1. 立即打开复位内固定 (ORIF)
2. 分阶段ORIF
3. 外固定(有或没有正式的关节切开术,有限的切口或经皮关节复位/固定)
(a) 胫距骨保留
(b) 经关节突伸
• 铰接式
• 无铰接
文献评价
为了确定有关胫骨关节内骨折的相关文献,进行了电子Medline和PubMed检索。 关键词包括:“胫骨远端骨折和骨折治疗”“关节内胫骨远端骨折治疗”“胫骨和pilon或plafond骨折治疗”。所有搜索仅限于1975年1月1日至 2011年,英语,人类科目和年代顺序成人(> 19岁)。 本次检索确定了447篇已审阅的摘要。 由此读取了135份出版物,并对其参考文献清单进行了审查。 对于本教材的第二版,我们对2011年至2017年期间发表的英文文章进行了类似搜索。
相关文章的详细回顾
保守治疗/非手术治疗
几十年前,纯粹保守治疗这些使用闭合复位和石膏固定治疗的损伤已经被证明具有相对较差的功能结果,导致其被抛弃而偏爱手术治疗。一些作者已经注意到与铸造治疗相同的一致性困难:(1)无法将距骨保持在其前方和上方的共同位移,(2)无法准确地重新排列或减少移位的骨软骨骨折碎片,以及(3)营养继发于延长关节固定的损伤。 1971年,Ruoff和Snider发表了一系列“说明性病例”。作者利用这些病例和他们的专家意见,提出了外科手术来专门弥补非手术方法的缺陷。铸造治疗在达到我们所需的治疗目标方面效果不佳,尽管它确实代表软组织损伤的最小风险,但皮肤坏死并发症仍可继发于移位骨折碎片局部皮肤缺血。
先前指出使用跟骨针置入和牵引机械地抵消位移矢量具有令人满意的结果。 使用整复术,骨骼(跟骨针)牵引可改善胫骨对齐,胫骨长度以及胫骨下距骨的位置,但在达到令人满意的关节复位时仍不理想,特别是关节受损的患者。 然而,这种技术的长期倾向是具有挑战性的,并且容易出现一般不动和患者依从性的并发症。
虽然治疗目标3可以通过保守治疗来实现,但是目标1,2,4和5不能实现,因此应该强烈考虑手术干预。 非手术治疗是有用的,但理想地保留用于真正无移位的骨折或对手术治疗有显著或绝对禁忌症的患者。 由于这名患者似乎是一位健康和活跃的患者,并伴有明显的移位 - 关节内胫骨平面骨折,因此作者建议进行手术干预。
手术治疗
立即开放还原和内部固定
Ruedi和Allgower在1969年开创性的英文手稿中描述了胫骨平台的ORIF原理性技术,与非手术治疗相比,该技术在功能结果,关节病并发症和最小治疗并发症方面均有实质性改善。这篇具有里程碑意义的文章将成为治疗这些损伤的基准,因为84名连续患者中只有3人发生了深度伤口感染。本文发表之后,北美胫骨平板骨折的开放复位和钢板稳定治疗史显示深部伤口感染率和并发症的严重增加以及相关的不良后果。 Bourne报道了42例胫骨pilon骨折的ORIF,发现深部感染率为14%,其中85%的非解剖性骨折减少。在5年的pilon骨折内固定治疗经验中,McFerran报道了40%的主要并发症发生率,其中大部分由于软组织并发症和感染。损伤机制没有具体概述,但评估的52例骨折中有40%是多发伤患者,可能表明有更高的能量机制。该组中确定性手术的平均时间为4.7天,中位时间为3天,46%在36小时内接受治疗。然而,作者没有发现手术时间与伤口并发症之间的任何统计学相关性。 Teeny和Wiss评估了60例采用开放复位和钢板内固定治疗的胫骨平板骨折,指出50%的病例发生不良结果,粉碎性pilon骨折感染率为37%。在这项研究中,闭合性骨折的平均手术时间为5.6天。这些伤害中的60%来自高能机制,包括机动车碰撞和高度超过3米的跌落,后者与手术术后伤口感染密切相关。 Wyrsch及其同事在一项前瞻性研究中报道,接受原发性ORIF治疗的患者软组织并发症发生率接近40%。这项研究中的所有骨折都来自机动车事故或从高处坠落/跳跃。从闭合性骨折的损伤到手术固定的平均时间为5天;然而,目标是骨折在48小时内手术稳定,除非有“严重肿胀或骨折水泡存在”。所有前述作者认识到,ORIF技术在先前未被重视的创伤性软组织包膜中是造成显著的伤口并发症和不良后果。
Ruedi的研究和上述并发症发生率较高的研究至少有两个主要区别:(1)从受伤到确定性手术的时间延迟;(2)损伤机制。虽然没有经常注意到,Ruedi的75%的患者在受伤当天通过外科手术确切地进行了管理。 14名患者因“严重肿胀或可疑皮肤状况”而延迟了7天以上,其余6名患者最初在其他地方接受了治疗,但未明确确诊时间。重要的是,Ruedi手稿中的84处骨折中,60处骨折(71%)来自滑雪损伤,19处骨折(23%)发生在3英尺和12英尺之间的跌倒,而仅有5处骨折(6%能源交通事故。相比之下,上述手稿描述了在3至6天之间受伤和确定治疗之间的时间延迟。此外,他们还描述了他们的患者人群中更大比例的人因受到高能机动车碰撞或其他工业化机制的伤害。 Tang对46例比较闭合C型pilillon骨折的受伤或延迟治疗36小时内接受手术的患者的研究发现,两组之间在软组织并发症发生率,骨折愈合率和最终功能评分方面无显著差异。早期固定组平均骨折愈合时间明显缩短(21.5±4周比23.3±3.7周,p <0.05),住院时间(7.6±2.6天vs. 15.2±4.2天,p <0.01)。
显然,许多其他因素也可能导致结果和并发症的差异,包括外科医生的经验,骨折稳定性的实现以及其他难以控制的围手术期变量。 然而,定时和伤害机制仍然在过去30年中塑造了胫骨pilon骨折护理的演变。
直观地说,ORIF最容易在损伤后以及发生组织血肿,软组织收缩,骨痂形成和炎性骨质减少之前发挥作用。 White和同事重新审视了粉碎性胫骨pilon骨折急性ORIF的概念。作者报告了95例使用目前ORIF技术治疗相对较高能量机制的创伤外科医生在管理这些损伤方面的轻伤。百分之八十八在48小时内得到明确管理,明确固定的中位时间为18小时。作者指出,闭合性骨折感染率为2.7%,开放性骨折感染率为19%,深部伤口感染率为6%。 68个可用射线照相系列中的90%(原始队列的72%)被确定为具有解剖学减少。与Ruedi和Allgower的工作类似,作者指出,少数患者仍不能立即接受ORIF治疗,包括严重软组织损伤和多系统损伤的多发伤患者,一些复杂的相关胫骨近端骨折或未骨折的骨折适合主ORIF。总的来说,中期疗效与其他治疗方式相比有高度的降低。
总之,这名患者的胫骨pilon骨折的即刻ORIF是一个可行的选择。 对成功至关重要的因素包括:在受伤后48小时内执行明确治疗,有经验的这位受伤管理经验丰富的外科医生,以及拥有足够资源的设施。 为了避免二十年前出现的并发症,应该获得在高能机制中重复的一系列急性ORIF以证实怀特先前的发现,以推广该技术。 但是,应该谨慎对待这名患者的损伤,因为他的损伤机制和影像学检查表明这是一种较高能量的轴向负荷(而非扭转)损伤。
分阶段开放还原和内部固定
由于与ORIF相关的软组织并发症存在问题,过去二十年来对这些损伤的最佳治疗进行了重新评估。
特别是使用ORIF技术治疗胫骨平板骨折的复发,但严格关注对创伤软组织包膜的临界评估和处理,并且仅在一段软组织恢复发生后才执行确定性ORIF。
这导致了胫骨pilon骨折分期管理的普及,1999年由Sirkin,Sanders和他的同事以及Patterson和Cole的两篇独立报告强调。这些研究得出的结论是,与皮尔森骨折ORIF相关的历史高感染率可能是由于试图通过肿胀和受损的软组织进行早期固定。虽然Sirkin和Patterson的独立手稿将胫骨pilon骨折的ORIF管理阶段牢牢地放到了外科医生的设备中,但许多其他作者以前曾暗示延迟ORIF直到软组织包膜肿胀消退。虽然分阶段治疗仍然是管理这些损伤的当前基础,但是微创电镀技术的应用,交替暴露的应用,低剖面和解剖学切片的研发以及对骨质的更好的理解骨折解剖部分也是对伴随这些骨折的困难软组织损伤的一种反应。这些后者的共同变量可能也在降低伤口并发症发生率方面发挥作用。
Sirkin的有影响力的研究推广了对胫骨pilon骨折的分期治疗。在该研究中,作者急性(24小时内)处理移位胫骨平片骨折并闭合手法复位,并立即应用简单的临时性关节外固定装置。当骨折时,腓骨开放复位内固定也是急性进行的。然后在闭合性骨折组大约13天后和在开放性骨折组中14天后平均进行胫骨的确定性ORIF。确定性胫骨内固定的时间取决于水肿的消退并且是临床决定。使用这种技术,注意到早期软组织并发症急剧减少,以及后来的骨髓炎和深部脓毒症问题。在共46例骨折中,作者仅发现3例深部感染性并发症,其中2例发生于开放性骨折。 Patterson和Cole使用类似的方案,21例患者没有表浅或深度伤口并发症,平均22个月。二十一个骨折在4.2个月内愈合,踝关节弯曲/伸展40°弧。使用Burwell和Charnley在1965年描述的客观结果(包括脚和脚踝的运动,肿胀,步态和可见的畸形),91%的患者有良好或公平的结果。在研究期间有1例骨不连,1例畸形愈合,2例需要关节固定(9%)。
相反,Bacon评估了25例粉碎性胫骨pilon骨折分期治疗的结果,并注意到实质性并发症发生率,包括16%的骨不连,8%的骨坏死和20%的骨髓炎发生率。 在这项研究中,定义ORIF的平均时间为14.7天(±7.6天)。 由于创伤后踝关节炎(8%),两名患者需要胫骨关节融合术。
Bonato及其同事对91例可操作性pilon骨折的回顾性研究发现,在12个月时,57%的患者恢复了工作,IQR中位疼痛评分为2分(0-5分),27%的患者中度至重度持续疼痛,结论为即使在最好的情况下,持续的疼痛,身体健康的丧失和低返工率也是pilon骨折的并发症。平均PCS-12得分男性为38.2,女性为37.5,明显低于常模(p = 0.99)。对于没有任何其他损伤(无统计学意义)的患者,返工率增加,但对于工人赔偿患者和AO / OTA型43C型骨折,返工率更高。相反,霍华德评估了42例患者,其中46例用分期ORIF治疗的胫骨平板骨折。该前瞻性队列研究特别评估了各种合并手术切口和伤口并发症发生率的位置,并反过来指出仅有1例深部伤口感染(2%)的软组织并发症发生率为9%。其余的软组织并发症被注意到是浅表皮肤蜕变。没有给出关于减少,关节病和功能性结果充分性的细节。
pilon骨折的手术方法取决于关节损伤的位置(纵列)和机械固定。前路手术是一种主要用于关节外(AO / OTA 43A骨折)的微创手术方法,在任何关节内受累程度的骨折中都不起作用。内侧入路是有利的,因为它允许暴露于前干骺端区域和关节表面,允许直接减少在该平面中的任何简单的关节内分离。前外侧入路适用于纵膈骨骨折,涉及侧柱,前外侧B型骨折,C型骨折伴侧方关节损伤,以及外翻畸形需要侧支持钢板。这种方法的一个缺点是缺乏进入内侧柱。外侧入路具有与前外侧入路相同的适应症。虽然切口和初始解剖不同,但侧向入路的深部与前外侧入路相同。对于导致胫骨三列与干骺端或骨干完全分离的骨折组来说,伸展方法是指示的。
这些不同的胫骨plafond法可能会导致不同的结果。 当比较前外侧方法和内侧方法时,Deivaraju及其同事确定,两种方法都可以达到令人满意的减少(14/15前外侧入路与17/18内侧入路,p <0.001)。 软组织并发症也发现相似(4/15前外侧入路与5/18内侧入路,p = 0.61)。 前外侧和内侧入路之间的差异为非结合率(0/15 vs. 4/18 p = 0.012),畸形愈合率(1/15 vs. 3/18 p = 0.78)和深部感染( 4/15比6/18 p = 0.03)。
Grose报道了采用外侧入路治疗的44例胫骨pilon骨折的分期ORIF。一旦软组织损伤有时间“推迟”,初步治疗包括临时跨越外固定,然后采用单侧外侧入路解决腓骨和胫骨骨折。作者证实93%的解剖或良好的骨折减少。 4名患者发生骨不连(9%),2名患者发生伤口裂开(4.5%),两名深部感染(4.5%)。 Assal描述了21例高能量胫骨平板骨折的分期处理,这些骨折采用了可伸展的前方手术暴露和钢板稳定治疗。从受伤到最终固定的平均时间延迟为16.4天。随访至少12个月,仅有一例患者在手术暴露的最近部分出现局部感染,感觉继发于之前放置的暂时性外固定器的污染。本研究未评估临床结果,运动,影像学评估和其他健康损害参数。
Boraiah最近使用分期方案评估了开放性胫骨pilon骨折的ORIF的结果。 59名患者接受了足够的随访,形成了研究人群。 这些患者中有50例患者接受了分期ORIF治疗,最初的处理是针对开放性创伤的清创和应用踝关节 - 跨越外固定器以恢复长度,对齐和旋转。 当软组织肿胀消退时发生确定性ORIF。 在这组具有挑战性的伤害中,作者指出深部伤口感染率为3%,浅表伤口感染率为5%。
总而言之,高能量胫骨pilon骨折的分期ORIF在很大程度上展示了与上述初始Ruedi和Allgower手稿中所见相似的伤口并发症发生率的改善。 总体而言,闭合性骨折的深度伤口脓毒症发生率约为2-5%,这是一个合理的估计,开放性骨折的可能性较高。 分期治疗需要早期应用至少跨越外固定,有或没有腓骨固定。 关键因素是恢复肢体对齐,长度,以及外部固定器销的旋转和位置,使其位于可能的手术暴露区域或预期的最终植入物之外。 一旦临床解决了水肿和骨折水泡的再上皮化,就会发生明确的胫骨复位和稳定。 减少通常是通过前方手术暴露,使骨折块失活最小化。
外固定
外固定已发展成为胫骨pilon骨折的确切治疗的潜在选择。使用外固定的最常见原理是获得并维持胫骨远端干骺骨骨折的减少,避免了对该区域进行稳定的需要,从而降低了与开放式钢板固定相关的显着的伤口并发症的风险。两种主要的外部固定结构是可用的:那些横跨踝关节和那些没有。通常,踝部跨越系统由固定在胫骨轴,跟骨和距骨内侧边缘的单侧固定框架组成,从而形成穿过踝关节的桥。脚踝保留系统通常是单边框架和圆形张拉线系统的混合体,或者是Ilizarov推广的具有圆形环的完全张紧线系统。前一个系统由远端应用的固定环和用于将骨骺连接到框架的圆形部分的张紧线以及近端放置在胫骨骨干中的半针组成。脚踝跨越系统的一个版本有可能被阐明,允许脚踝运动的理论益处,同时在骨骼愈合阶段期间仍然保持远端骨骺骨折节段的稳定性。当使用外部固定装置时,外科医生可以选择通过标准切口和方法或使用有限的切口与经皮螺钉插入相结合的方法,通过真正的切开复位技术来控制关节复位。
存在许多出版物,研究使用外固定结构来治疗胫骨平台骨折。手稿具有与ORIF相关的方法学问题,即以回顾性方式评估的相对较小的患者系列,外科技术的变化使得研究之间和研究之间的直接比较困难。
Papadokostakis及其同事对外固定装置治疗的胫骨平板骨折进行了系统评价。共评估了15篇符合纳入标准的文章。共有四百六十五个骨折符合纳入标准。 90%被认为是高能量损伤,71%是粉碎性完全性关节损伤。 465例骨折中有127例(27.3%)发生轻度感染(针道或表面伤口感染)。 465例骨折中有15例(3.2%)发现主要感染(深部,关节内或骨髓炎)。 15项包含361例骨折的研究中,12例可评估骨不连的发生率;发现21例(5.8%)。同样,15项纳入研究中有12项可评估畸形愈合的发生率,累计研究人群为353例骨折。确定了34个犯罪团伙(9.6%)。在使用踝跨外固定架的研究中注意到较大比例的畸形愈合;然而,更多的完全性关节损伤(OTA C型骨折)的部分患者采用踝关节骨架进行治疗,可能会混淆这种关联。
胫骨pilon骨折ORIF的历史并发症率使外固定成为可行的治疗方法。 与Dillin,Bourne,McFerran,Teeny,Wrysch等公开的方法相比,在伤口并发症率方面明显优于传统方法,但与Ruedi和后来White发布的急性ORIF相比,它们的优势并不明显。 可以说,外固定与分期ORIF之间的表浅和深部并发症发生率相似。
Richards等人在比较确定性ORIF和外固定的前瞻性队列研究中比较60名患者时观察到类似的结果。所有患者均接受外固定器治疗,EF组平均持续时间为2.29±0.70周,ORIF组为3.03±2.18周。 ORIF组34个中的27个和EF组中的18个中的18个完成了12个月的随访。计划植骨<伤后6周(p = 0.87),伤口感染和开放性骨折伤口破裂率无统计学差异(p = 0.33)。在ORIF组中,3.7%的患者发生不愈合,而EF组为22.2%(p = 0.05)。在12个月的随访中,ORIF组的所有骨折实现了结合,而EF组中的一个骨折在放射图像上未显示出结合。术后,与EF相比,ORIF组中的6名患者的爱荷华踝评分(23±12.1比11.1±7.7; p = 0.002)和SF-36(49.7±30.1比25.5±18.0,p = 0.03)组。在12个月时,爱荷华州踝关节的运动范围在ORIF组显著增加(5.5±2.2比3.1±1.7,p = 0.009)。
外固定是治疗此病人胫骨pilon骨折的一种选择。 然而,使这种具有挑战性的一个特征是骨折的极端远端性质,总是需要一个脚踝跨越的固定装置。 显著的关节粉碎,特别是涉及到前壁的一半,需要最小程度的手法复位。 如果未能解决前骨的问题,并且因此前列支前室挤压术可能会导致关节功能的早期丧失和不良结果。 重要的是,使用外固定支架治疗胫骨皮肤损伤的主要理由是中和骨折中的肱骨干骨折。 由于JA损伤的程度基本上为 - 表干 - 干骺端,几乎没有延伸到骨干,所以外固定的效用最小化。
微创钢板内固定(“生物固定”)
胫骨pilon骨折的整个治疗继续是“生物固定”的演变,并将这个术语归为单一治疗方式是一种误称。 就我们的目的而言,胫骨pilon骨折的“生物逻辑固定”是指粉碎的胫骨pilon骨折的间接复位和经皮钢板固定。 使用微创钢板固定术(MIPO),通常使用直接照射和操作或经皮辅助来减少关节损伤。 一旦关节面减小,骨折的元认知成分就会间接减少,并通过经皮应用的平板/螺钉植入物进行稳定。 它非常适合胫骨pilon骨折变异,有广泛的干骺端粉碎不适合直接减少没有广泛的暴露(S)潜在的风险可能会导致骨折片段失活。
评估了8项使用经皮钢板内固定治疗胫骨远端骨折的文献。 所有回顾性研究都是有限的患者数和历史对照组。 大多数这些手稿的目的是记录并发症。 共纳入189例胫骨远端骨折,其中144例有关节内受累。 十八个骨折是开放的。 综合考虑,10例骨折由于浅表伤口愈合问题(6%)而复杂化,4例存在明显的深度伤口并发症或开放性植入物的裂开(2.5%)。 有9例(5.5%)表现出骨折愈合异常,包括需要手术干预的延期,非骨折或髋关节骨折。
四项研究包括功能数据作为其结果的一部分。 Bahari及其同事评估了48例用MIPO治疗的胫骨远端骨折,发现伤后约1.5年的SF-36评分为85分,AOFAS评分为90分。 这两个分数都表明SF-36得分与规范人群相似的功能很高。 这些骨折中有30例是关节内的,但根据Ruedi的研究,只有3例骨折粉碎并分类为III型。 Borens评估了17 C型关节内胫骨远端骨折,并指出47%的患者使用改良后足评分的结果良好,53%仅有一个公平或差的结果。 在这项研究中,大约一半的患者有粉碎性C3关节损伤。
Vidovic对21位患者的研究平均结合时间为19.7周(12-38周),平均运动范围为10°(范围为5-15°)背屈和28.3°(范围为20-35°)跖屈。并发症包括疼痛硬件(2/21),伤口分解(1/21),延迟愈合(2/21)和无症状胫骨反复骨折约10°,无任何功能障碍(1/21)。 Tong对29例患者进行了分期管理,平均随访24个月的回顾性研究,平均愈合时间为6.7个月(5-11.5个月),没有表面感染,深部感染或所有患者的创面愈合问题踝关节功能在24个月。对Cheema及其同事进行的25例(AO / OTA)C型闭合性pilon骨折的两阶段手术治疗的类似回顾性研究显示了类似的结果。患者在受伤后1天内接受第一阶段的固定。百分之八十(20/25)患有腓骨骨折或外侧踝骨折的患者接受腓骨内固定,三分之一管板和内侧跨越外固定器。该程序的第二阶段在平均持续时间为12天(范围8-14天)之后使用标准的低分型内侧胫骨远端干骺板在18名患者中采用正式前内侧入路并且微创经皮平板成形在剩下的七个中,二十五个中有二十三个实现了联盟。并发症包括两种不愈合,两种表面感染和一种创伤后关节炎。
任何胫骨pilon骨折的管理应该尽可能生物友好。 微创钢板固定骨折的益处在广泛性中度干燥症粉碎和大型迷你粉碎性关节骨折的患者中最大。 JA显示关节损伤较低的关节损伤较低,因此关节面的开放暴露是需要进行大部分手术复位和稳定的地方。 然而,近端钢板固定可以通过经皮技术完成,以尽量减少不必要的解剖和失活。
比较研究
许多研究试图直接比较用外固定或开放方法治疗的胫骨pilon骨折的结果。 这些研究中的一些有以下一些或一个以上的局限性:回顾性数据评估,非随机化的患者分配,不同的损伤严重程度,有限的患者随访, - 导致统计分析不足的相对较小的患者样本量,以及手术治疗的差异。
1996年,Wrysch报道了一项前瞻性外科医生的随机研究。有18例患者接受了ORIF治疗,20例采用外固定架治疗,切口关节减少最小。作者指出,ORIF的并发症往往比外固定器组患者更严重(ORIF患者最终需要截肢),尽管没有进行正式的统计分析。此外,他们指出,基于所提供的治疗,骨关节病程度或临床评分没有显著差异,但更多移位和粉碎性骨折的评分较低。由于并发症发生率较高(ORIF组截肢率为10%)和类似结果,作者认为外固定是一种令人满意的治疗胫骨平台骨折的方法。这项研究的方法学问题包括ORIF组的手术时间(平均5天)和相对不足的研究组。
Meng-Chen Meng及其同事根据观察性研究比较了胫骨pilon骨折(根据AO / OTA分类为43A,43B和43C)的外固定和切开复位内固定的临床结果。 使用了1993年至2013年间公布的11项合格研究(10项队列研究和1项RCT:总共502名患者)。 作者提出ORIF组浅表感染,不愈合和畸形愈合的发生率较低,而计划外硬件切除率较高。 在深部感染,影像学和临床评估,创伤后关节炎或时间方面无显著差异。
Anglen评估了63例采用混合外固定或开放复位和钢板内固定治疗的患者。 根据患者的软组织状态,骨折类型或全身损伤程度将患者分配到这些治疗组。 作者得出的结论是,那些混合内固定患者的临床评分较低,功能恢复较慢,并发症发生率较高,不愈合和不良反应较多,感染较多。 然而,由于先前存在的治疗方案,研究组的分配倾向于导致两组之间的主观区别,使用混合外固定治疗的pilons比例更高,从而导致更多的骨折粉碎,更大的软组织损伤或更多的多系统伤害。
Pugh评估了60例pilon骨折患者,其中21例采用踝关节半针外固定器治疗,15例采用单环复合固定器,24例采用ORIF。 虽然外固定组和开放式电镀组在总体并发症方面没有显著差异,但与ORIF相比,外固定治疗的骨折发生更多数量的骨折。 4名患有混合型固定器的患者角度畸形大于5°(三种内翻,两种外翻),半针组中的患者表现为三种内翻和两种关节的髋关节。 ORIF组中有一个畸形。 作者指出,如果两组外固定骨折均与ORIF组比较,则ORIF组中出现较少(p = 0.03)的畸形愈合。 此外,作者指出,固定器组初始充分减少的丧失与骨移植或腓骨固定无关。
Watson及其同事根据107例胫骨平片骨折患者软组织损伤的严重程度制定了治疗方案。对于所有符合AO / OTA分类的骨折类型,81%用外固定治疗的患者和75%用开放钢材固定手术治疗的患者有良好或优异的结果。然而,骨折类型更为严重的患者(AO / OTA C型)无论其属于哪个治疗组,都显示出比A型或B型骨折患者显著更差的结果。本研究中,C型骨折患者在开放式钢板固定组中的骨折不愈合,畸形愈合和重度伤口并发症的发生率高于外固定组。在用ORIF治疗的36名患者中,5名(14%)具有伤口裂开或皮肤破裂,这需要2个额外的游离皮瓣和3个分裂厚度的皮肤移植物来解决。其中两例发生骨髓炎(5%)。相比之下,只有2例外固定支架患者出现了伤口并发症(4%),这些都不需要软组织覆盖或植皮。外固定组没有深部骨感染。 5例患者发生迟发性骨折,随后两例发生骨不连(3%),3例(5%)畸形愈合。另外5名患者的晚期丧失减少,导致4名(11%)患者发生不愈合,1名(4%)患者出现畸形愈合。然而,与之前的研究一样,预先设定的治疗方案导致损伤严重程度可能不相同的组,因此关于治疗的严格结论无法做出强烈的结论。
Blauth通过3种不同的方式评估了51例患者,这些患者用3种不同的方法治疗:原发性钢板内固定,1期关节ORIF长期经关节外固定至少4周,以及2期手术关节ORIF, 短期经关节外固定,然后使用限制性皮肤切口技术进行继发性内侧板稳定。 由于组内病人数量有限和其他方法学问题,无法提出强有力的建议,但作者认为两阶段手术提供了最满意的结果。
Pollack对两个1级创伤中心治疗的pilon骨折进行了回顾性队列分析。一个中心主要治疗胫骨pilon骨折与ORIF和另一个与外部固定有或没有有限的内部固定。目的是评估pilon骨折后的中期健康,功能和损伤,并检查影响结果的患者,损伤和治疗特征。在103名符合条件的患者中,80名(78%)接受了平均伤后3.2年的评估。用Short Form-36(SF-36)测量的一般健康状况显着低于年龄和性别匹配标准,约30-35%的患者报告踝关节僵硬,持续肿胀和持续疼痛。在受伤前受雇的65名参与者中,28名(43%)在随访期间失业,其中19名(68%)报告说,pilon骨折阻止了他们的工作。多变量分析显示存在两种或两种以上合并症,即已婚,每年个人收入低于25,000美元,未达到高中毕业证书,并且曾经使用外固定治疗或不使用内固定有限的患者,与五项主要结局指标中至少有两项反映了较差的结果。这项比较研究证实了一些有趣的结果,包括:(1)胫骨pilon骨折后仍存在大量的长期残疾,(2)与功能和一般健康措施相关的许多社会变量超出了外科医生的控制范围, 3)与几项选定结局显着相关的唯一损伤或治疗特征是治疗方法。在控制了其他患者和受伤特征后,与外部固定相比,使用或不使用有限内固定治疗的受试者比使用ORIF治疗的受试者具有更多的总体运动范围受损并报告更多的疼痛和动态功能障碍。这项研究可以说是回顾性比较研究的最高质量。
Koulouvaris使用病例对照方法评估了55例使用3种不同技术治疗pilon骨折的患者。采用半针踝外固定架治疗的20例患者(A组),22例踝关节外侧副韧带外固定支架(B组),13例2级ORIF组(C组)。作者得出结论认为,混合组和ORIF组在实现骨性愈合方面同等有效,但踝关节外固定组患者的延迟愈合率和活动性水平明显较高。具体而言,A组的平均工作时间为6.9个月,而B组为5.6个月(p = 0.046),C组为5.1个月(p = 0.013)。所有患者合并,尽管A组中有4名患者需要11个月才能确定工会。所评估的重要并发症包括感染,指示关节融合的晚期创伤后关节炎和畸形愈合。 A组中4名患者和B组中2名患者发生明显的针感部位感染,需要口服抗生素,针扎部位护理的变化或针拔出。 ORIF组中的一名患者发生深度感染,需要移除植入物并转换为外固定。 6例患者发生了关节融合术,其中包括A组4例,B组1例,C组1例.A组6例,B组1例,出现5°〜10°的畸形愈合排列不齐。 C组中一名患者发生内翻畸形愈合。有趣的是,ORIF组(C组)中计数的所有并发症都发生在单个患者身上。数量有限的并发症患者无法确定组间的显著差异。
Wang最近评估了56例闭合的B3型和C型胫骨pilon骨折,随机分为2期ORIF(27例)或有限切口和外固定(29例)。在ORIF组中鉴定出两种伤口感染和一种针道感染;在有限的切口和外固定组中没有观察到伤口感染或12个针道感染。除了ORIF组需要手术清创的伤口感染外,所有感染均经静脉内抗生素治疗成功治疗。 ORIF组浅表性软组织感染(涉及伤口感染或针道感染)的发生率明显低于外固定组(p <0.05)。外固定组发生畸形愈合,关节延迟愈合及关节炎症状的发生率较高,但差异无统计学意义。这两组都导致类似的踝关节功能,用Mazur踝关节评分进行测量。 Logistic回归分析表明,吸烟(p = 0.004),日益严重的骨折模式(p = 0.006)和年龄(p = 0.026)是显著影响最终结果的因素。
回顾性病例系列研究由Davidovitch及其同事比较内固定,有限内固定和高能pilon骨折的外固定(OTA 43C)。 本研究包括47例43C型(粉碎性关节内)骨折,平均随访时间为18-20个月。
20例21个骨折患者采用外固定架治疗,26个骨折采用ORIF治疗。 ORIF组很少有患者临时跨越(18)和分裂(8)直到手术,并且患者治疗以非随机方式分配。 每次随访均获得术后踝关节活动范围,SMFA和AOFAS(美国骨科足和踝关节协会)评分。 射线照相证据显示,EF组81%的患者出现退行性关节炎,而ORIF组为73%。 两组之间在浅表和深部感染和不愈合或延迟愈合/畸形愈合率方面没有显著差异。 踝关节活动范围和AOFAS没有差异。 ORIF组SMFA评分为34.3分,EF组为25.8分。
Cisneros及其同事比较了混合外固定和分期治疗,发现放射照相联合的平均时间分别为133.82±37.83天和152.8±72.33天(p = 0.560)。 在分期治疗组中,93%(12/13)的复合固定组没有进行任何进一步手术,而所有愈合无进一步治疗。 在伤口和伤口感染方面,混合固定组有3例患者发生迟发性针道感染,而ORIF组发生3例皮肤坏死。
总体来看,没有明确的治疗方法可以强烈推荐。 外固定似乎与ORIF相关的深部并发症发生率较低,但与ORIF相比,可能更容易出现并发症(不愈合,畸形愈合)问题。 然而,Pollak’s完善的回顾性研究表明,当考虑到一般健康状况,功能性结果和疼痛评估时,ORIF优于外固定的治疗优势,并且还表明对于最终结果而言重要的一些变量不受控于外科医生,包括骨折粉碎的程度。
关节复位的重要性
解剖关节复位是治疗关节周围骨折的最基本的治疗理念。
因此,ORIF的支持者将获得和维持解剖关节缩小的能力与可能的最佳结果紧密联系在一起,包括功能性结果和关节病的最小化以及随后对关节固定术的需求。 但是,支持这一点的数据很少。 如何减少关节面的程度,如何准确评估复位和内固定后的位移量,以及如何解释表面上类似损伤的患者之间难以测量的生物学差异仍然没有答案。
文献不一致性
目前可用的文献作为胫骨pilon骨折治疗指南仍然不是最理想的,因为大多数证据是以小型回顾性队列研究的形式提供的。虽然大规模的前瞻性随机试验是理想的,但这一级证据仍然难以捉摸。无数的潜在骨折模式和软组织损伤,评估骨折复位准确性的困难,以及关节面缩小对功能性结果的影响是仍然未得到解决的基本问题。如果不了解这些变量对结果的相互作用和重要程度如何,那么确定理想的治疗方案仍然不明确。然而,越来越明显的是,胫骨平台的骨折对功能和生活质量具有显着的不利影响,并且外科医生控制的患者因素(社会经济变量)对这些患者的预后产生实质性影响受伤。
证据表格及处理方法的选择
表24.1列出了治疗JA的关键研究。 根据文献,作者建议在这种情况下最好的治疗方法是以分阶段的方式完成ORIF。 该患者具有明显的关节损伤,通过开放的可视化,直接复位以及使用Ruedi所提倡的原则进行坚固的内固定,可最大程度地减少关节损伤。 由于缺乏显著的中度衰老性骨折延伸,外固定或经皮穿刺的好处被最小化。 虽然准确的关节功能减退与改善的结果(使用目前可用的功能评估和结果测量)没有强关联的证据,但作者坚信,准确的关节功能减退为关节保存和功能创造了最佳环境。 最终,需要进一步的研究来确定其影响(或优化)患者结局在其严重程度范围内的程度。
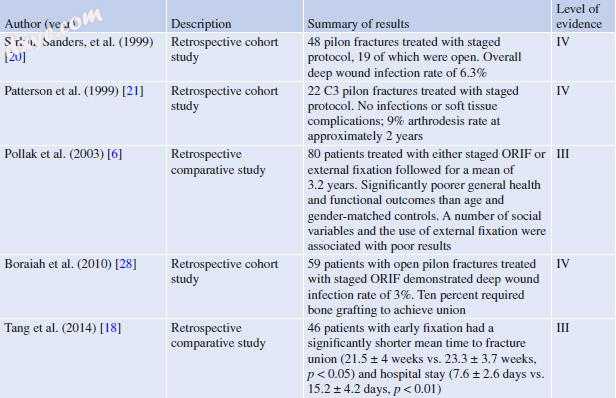
表24.1证据表:胫骨pilon骨折分期ORIF的证据质量总结
预测结果
可用于治疗胫骨pilon骨折的最佳中长期结果数据显示出大量的残余残疾和对正常生活活动的干扰。 Ruedi最初的研究完全遵循了用ORIF治疗的平均50个月的84例pilou骨折中的78例。其中74%表现出良好或优异的结果。最初的84例骨折中,7例有关节固定(8%)。他们指出,大多数发展为关节病的患者在出现早期症状时(<1年),而其他患者随着时间的推移会出现症状。这些骨折中有54例在受伤后平均9年重新评估。大多数人表示他们的症状没有改变,12人得到改善,5人恶化。没有注意到其他关节炎。作者总结认为,随着时间的推移,胫骨平滑肌骨折好转减少,踝关节创伤后关节病在伤后1 - 2年内就会显现出来,并且在1年的时间内一直保持良好的结果。
Teeny和Wiss将在高能量城市轴负荷胫骨平板骨折中发现明显较差的结果,踝关节融合率在粉碎的Ruedi / Allgower III型损伤中接近25%。 50%的患者被评为临床结果不佳; 粉碎程度与临床结果相关。 减少的质量也与结果密切相关; 但是用不完全减少来解决粉碎的程度使得确定这些变量与结果的相对重要性变得复杂化。 感染的发展极大地损害了获得合理满意结果的能力,导致作者得出结论,如果在术前无法预测无软组织并发症的解剖复位,则应考虑替代类型的治疗。
过去的十年中,使用经过验证的患者特异性结果工具,结果数据有所改善。为了评估胫骨中段骨折的中期结果,Marsh回顾了56例外固定支架和限制性切口关节内固定的pilou骨折。这些骨折中有35例在伤后5至12年进行评估。 40个脚踝中的5个发生了关节融合术(12.5%)。与年龄和性别匹配的控制相比,SF-36和踝关节骨关节炎量表有长期的负面影响。 91%的患者有关节病的X线表现,包括骨赘,关节间隙变窄或完全丧失关节间隙。百分之八十七的患者无法跑步。大约有50%的人将他们的脚踝评为优秀。损伤严重程度和降低质量与关节病相关,但关节病的存在与功能性结局仅有微弱的相关性。重要的是,患者感觉他们在伤后达到了2.4年的改善。
Pollak回顾了80例接受外固定或ORIF治疗的患者,平均随访3.2年。 根据SF-36的一般健康状况显着低于年龄和性别匹配的对照。 33%的患者持续疼痛。 使用外部固定和社会因素(年收入<25,000美元,缺少高中文凭)与较差的结果相关。 百分之六十八的人报告说他们的骨折阻止了他们的工作。
Molina和Associates,在355例Pilon骨折中发现开放性骨折(33/59,P=0.01),高血压(20/76,P=0.01),男性(40/193,P=0.01)是C型Pilon骨折手术治疗后深部感染的危险因素。
当观察软组织的结果时,涉及的因素很多。随着已经受损的软组织,手术过程中软组织的处理会影响结果。他和同事发现,在前外侧入路的“无接触”技术(除了K线的初始放置外,软组织不收缩)在治疗Pilon骨折时非常有效,同时尽量减少并发症。36例Pilon骨折合并浅表感染1例,深部感染1例。
Williams评估了使用踝跨外固定器和有限ORIF治疗的32例骨折。 与年龄和性别匹配的对照相比,除了两个SF-36类别外,所有患者的患者均显着降低。 与Marsh的研究类似,放射性关节病与关节面的损伤严重程度和减少的质量相关,但临床踝关节评分和SF-36与先前存在的患者变量相关,例如性别,教育水平和工作的存在相关的伤害。
White和同事评估了用急性ORIF治疗的95例骨折。 在1年的随访中,作者报告6%有愈合延迟或不愈合,1%的关节融合率。 与对照组相比,SF-36也显示身体和心理功能下降。 只有9%的患者报告没有疼痛,85%报告有轻度或中度疼痛。 百分之四十四的患者在他们的娱乐活动中有局限性。 百分之七十七的人在他们的娱乐活动或日常生活中受到限制。 百分之五十四的工作机会发生变化,包括失去工作,转而从事较轻工作的工作,或需要永久伤害津贴。 尽管最初的减少90%为解剖学,但78%在1年随访X线片上有一些关节病的证据。
最近,Jansen及其同事研究了35例患者,观察了pilon骨折后的临床结果和步态模式,发现平均随访50个月后,平均AOFAS,VAS足和踝关节以及Phillips评分分别为65,63 ,和55,分别。 骨折严重程度与功能结果之间存在明确的相关性。 AO分级的损伤严重程度与创伤后关节病发病之间也存在明显的相关性(0.74,p <0.01)。 动态踏板显示受累肢体的足部,足内侧,足跟,第一跖骨和内侧前足负荷较小。 在外侧中脚区域也可见到负荷增加。
总之,使用面向患者的功能和一般健康测量工具确定胫骨pilon骨折对身体和心理功能具有长期影响。这会对患者的娱乐活动,日常生活活动和就业产生严重的不利影响。许多这些结果是由先前存在的社会因素驱动的,例如教育程度,性别,工伤相关损伤程度和损伤严重程度(如骨折粉碎),而不是特定的手术干预措施。不幸的是,外科医生控制下的因素,如降低质量和稳定方法等,尚未与最终结果密切相关,需要进一步进行质量研究以评估其在临床和基础科学水平的影响。头2-3年可能出现缓慢的改善,当时达到高峰。前10年内的关节融合率可能为7-12%,但超出这个时间范围的结果在很大程度上是未知的。
参考:Orthopedic Traumatology An Evidence-Based Approach, Second Edition |


