马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
病情介绍
DP是一名43岁的男子,在一次机动车事故中受拘束的乘客后,抱怨右侧骨盆疼痛。 他通过EMS转移到急诊科。 在演讲中,他演示了15的GCS并拒绝任何意识丧失。 在初步调查中,他的气道是显露,他的血液动力学稳定。 在二次调查中,他在右侧操纵骨盆时表现出一些疼痛。 否则他的第二次调查是否定的。
他过去的病史是阴性的。他不服用任何药物,也没有过敏反应。
在体检中,他的骨盆对应力检查是稳定的。他的骨盆后触诊疼痛。他的神经系统完好无损。
骨盆的影像学和CT表现在图13.1 - c和13.2a, b。
临床表现解读
患者的结果和症状与孤立的骨盆环损伤一致,右侧上下骨折骨折,右侧骶骨完全I区骨折。骶髂关节似乎保持。由于维持这种伤害所需的高能机制,人们应该常规考虑由急诊科或创伤部门清除头部,胸部和腹部,以确保没有微妙或隐匿的伤害。 Lefaivre及其同事回顾了100次连续性侧压骨盆骨折。 100人中有98人有骶骨骨折,其中47人是完全骨折。他们发现,与不完全性骨折相比,完全性骶骨骨折与腹部AIS评分显著相关。此外,他们发现在完全骨折患者中平均ISS评分更高的趋势。在对362例钝性骨盆骨折患者的回顾性研究中,骶骨骨折的存在表现为1.6的膀胱损伤相关风险增加。
需要注意生命体征和血流动力学稳定性。 在回顾343例主要骨盆环破裂患者时,Dalal及其同事证明了损伤机制与相关损伤和容量复苏需求之间的关系。 横向涉及区域,II区为涉及孔的区域,III区为涉及中央骶管区域的区域。 作者指出,I区骨折中5.9%的神经功能缺陷,通常涉及L5根。 28.4%的患者由于骨折导致II区骨折导致神经损伤。 这些损伤通常与坐骨神经痛有关,较少见于膀胱功能障碍。 III区骨折中有56.7%有相关的神经损伤,最常见的是肠,膀胱和性功能。 作者建议在所有III区骨折中使用膀胱内压测量。 Gibbons及其同事发现了类似的发现。
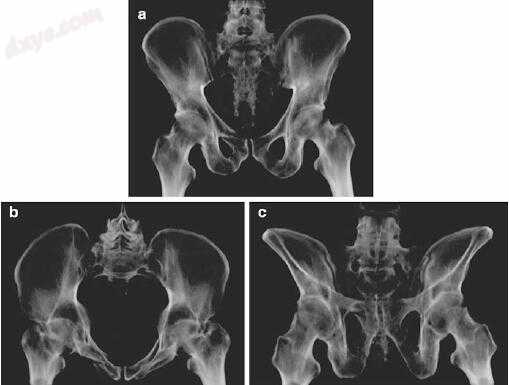
图13.1(a)骨盆AP摄片。(b)骨盆的入口X线照片。(c)骨盆出口X线片
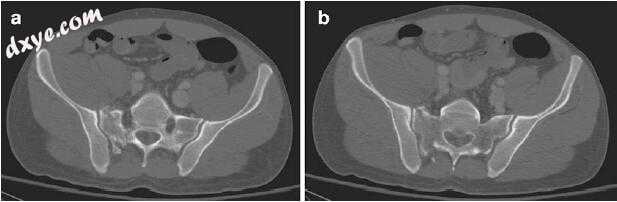
图13.2(a,b)骨盆轴向CT
应该注意用于检测和评估骨盆骨折的成像方式。 Schicho及其同事在2016年强调了75岁以上患者评估X线后部骨盆环损伤的困难。 在连续233例75岁及以上的钝性骨盆创伤患者中,他们评估了在普通X射线上漏诊并在CT上检测到的损伤率。 他们在CT扫描中发现了51个在普通X射线上未检测到的骶骨骨折,产生了10.5%的灵敏度。 他们建议基于这种低敏感性,考虑在75岁以上的患者出现钝性骨盆创伤的患者中进行盆腔CT扫描,特别是考虑到错过骨折的高死亡率以及长时间固定和治疗方案的进步。
另外,MRI可以作为一种有用的影像辅助手段来鉴别在普通X射线下未见的骨盆骨折。 对113例年龄在60-102岁,伴有髋关节疼痛和负面X线片的患者进行回顾性研究,对其进行MRI检查。 在这些患者中,38/113(33.6%)在MRI上发现骨盆骨折。 38例骨盆骨折患者中,23例骶骨骨折(60.5%)高于文献报道。 这项研究表明,对于负片平片但髋部疼痛和髋关节骨折高度怀疑的患者,应该获得臀部和骨盆的MRI。
体检表明DP的神经功能完好无损。
特异性诊断声明
DP是一名43岁男性,出现高能量损伤,包括右侧完全I区骶骨骨折伴同侧上,下耻骨支骨折,无任何神经或腹部损伤证据。
集思广益:治疗目标和选择是什么?
治疗目标包括以下目标:
1. 骨盆环完整性的维护
2. 病人操作
3. 肌力维持
4. 回归正常生活活动
治疗方案包括:
保守/非手术治疗:
1. 受保护的负重与重量-轴承的耐受性
外科:
1. 骶髂螺钉
2. 牵引式外固定器
3. 神经减压术
文献评价
为了确定骶骨骨折的相关出版物,进行了PubMed搜索。 关键词包括以下内容:“骶骨”和“骨折”。从1975年到2011年的英文文章被纳入搜索。 本次检索确定了347篇已审阅的摘要。 从这个搜索中,阅读了23篇文章并查阅了参考文献列表。 对于本教材的第二版,我们对2011年至2017年期间发表的英文文章进行了类似搜索。
相关文章的详细回顾
如上所述,对于患有完全1区骶骨骨折并伴有同侧肋骨骨折的患者,有多种治疗选择。 以下讨论探讨相关文献以确定DP的最佳治疗。
保守治疗/非手术治疗
在一项回顾性研究中,Bruce及其同事检查了117个初始位移小于5mm的骶骨骨折的移位率。侧压缩骨折为Denis I区或II区,并且不能手术治疗。除非其他下肢损伤不能承受负重,否则允许患者承受体重。五个骶骨骨折没有相关的骨折骨折被置换。 54个不完全骨折没有出现支柱骨折或单侧椎体骨折取代。 22例(9%)中只有2例骶骨骨折伴双侧肋骨骨折移位。相比之下,33%的完全性骶骨骨折单侧椎体骨折移位超过5 mm。此外,66%的完全性骶骨骨折伴双侧支架骨折移位。全髋关节置换术后骶骨骨折完全失败率为2.6%,完全骨折置换率为50%。骶骨骨折的完整性和相关的骨折的出现似乎是未来移位大于5mm的良好预后因素。根据这些结果,DP患有非手术治疗和负重时移位超过5mm的风险为33%,因为他有完全I区骶骨骨折伴同侧椎体骨折。
Sagi和同事回顾性分析了68例不完全性骨盆环伤患者在麻醉下应力检查的作用。 这包括Young-Burgess APC-1,APC-2,LC-1,LC-2和一些LC-3骨折模式的患者。 排除不伴有内旋畸形的骶骨前,后部不完全压缩性骨折患者。 麻醉下的检查显示了隐匿性不稳定性,并影响了推定的APC-1损伤中50%,APC-2损伤39%和LC-1损伤35%中的手术决策。 EUA可能是一种有用的诊断工具,因为他的骶骨骨折完整并且他的不稳定程度是未知的,所以它可以用于DP。
Soles及其同事在2012年发表了一项回顾性研究,评估了非手术治疗的最小侧移压缩(LC)骶骨骨折患者的后续X光片上的位移,该患者随即接受了作为耐受性方案的即时负重。 他们包括118名LC初始位移小于10mm的LC骨折患者。 其中,117/118(99%)在普通X线片上未见附加位移。 他们的研究结果表明,对于LC骨折发生率最低的患者,尽可能耐受的即刻负重可使骨折部位的附加位移和愈合最小化。
外科治疗
骶髂螺钉
手术治疗已被推荐用于移位超过10mm的骶骨骨折,并且满意度降低不到5mm。 手术治疗旨在矫正畸形和缓解疼痛。 在38例不稳定骨盆环损伤手术治疗的回顾性研究中,视觉模拟疼痛评分从术前4.71到术后2.85显着下降了48%。 此外,麻醉剂需求量从2.26毫克吗啡每小时显着下降25%至1.71。
一种手术选择是髂骨螺钉。 Iliosacral螺钉可以在闭合复位后放置或经皮置入。与封闭方法相比,开放手段可以更好地减少骨折部位。 Templeman和同事回顾性回顾了30例骶骨骨折移位至少1 cm的患者,采用髂骨固定或闭合复位和经皮内固定治疗。 17例切开复位患者平均术前置换24毫米,术后平均4毫米。经皮治疗的13例患者平均术前置换15 mm,术后平均5 mm。 Matta和Tornetta在对107例手术治疗不稳定骨盆骨折的回顾中证实,当使用开放式方法时,95%的患者可获得优异或良好的减少。优秀的减少量小于4毫米的排水量,好的减少量为4-10毫米。 B组骨折的平均后位移为术前10 mm,术后2 mm。 Tile C骨折的平均后位移为术前20 mm,术后4 mm。作者在受伤21天内进行手术时取得了更大的成功,21天内手术达到75%优异减少,21天后手术优良减少55%。然而,开放式复位可能会增加患者的发病率,如出血,感染风险和术后疼痛。
在一项前瞻性研究中,Routt证实,经皮髂骨螺钉固定可以预计低感染率,失血量和不愈合率。 他们强调了精确降低后盆腔环质量三平面荧光透视成像的重要性。 在接受治疗的177名患者中,由于外科医生的错误,有5个错位的螺钉。 其中五个导致短暂的神经失常。
Gardner及其同事证明,髂骨螺钉可以使用标准化技术经皮置入,而无需电监测,神经系统并发症率低。 在他们的68位患者的研究人群中,他们有0%的神经损伤发生率。 由于透视成像不足,没有计划经皮螺钉被放弃。 术后CT扫描表明,螺钉置入时间为70.8%,其他29.2%为近端椎体。
在放置髂骨螺钉之前获得减少骶髂关节是非常重要的。 在计算机断层扫描成像的II区骶骨骨折的尸体模型中,Reilly及其同事证实,在5 mm,10 mm, 15毫米和20毫米颅位移,分别。 他们还证明,对于5mm,10mm,15mm和20mm的位移,髂骨螺钉可用骨的体积分别减少21%,25%,26%和34%。 15%位移的样本中有50%不能包含两个髂骨螺钉,20 mm位移的样本中有66%不能包含髂骨螺钉。
两个螺钉(S1或S1中的一个和S2中的一个)在旋转刚度方面显示出生物力学优于S1螺钉,并且在没有前骨盆固定的完全不稳定的骨盆模型中加载至失败。
在一个尸体模型的7.0毫米空心螺钉拉拔强度的生物力学评估中,放置在骶骨体内的长螺纹螺钉具有925N的拉拔强度,并且被证明优于身体中的短螺纹螺钉或 阿拉。 然而,在治疗骶骨骨折时应考虑使用全螺纹螺钉,因为松质骨骶骨骨折的压缩可能会损伤椎间孔神经根。 DP应考虑使用完全螺纹的螺钉,以避免过度压缩,从而最大程度地减少内旋畸形。
牵引式外固定器
在一项前瞻性研究中,连续14例患者垂直稳定的侧向骨盆压缩骨折,Bellabarba及其同事证实了分离外固定器治疗这些损伤的功效。所有患者术前内旋畸形平均为25°,后外伤由骶骨压缩骨折组成。固定器由双针单杆上髋臼构造组成。使用上髋臼Schanz螺钉的闭合方法减少了内旋转畸形。在所有患者中均获得了两个半袖的对称缩小。术后允许患者完全负重。没有辅助装置的平均负重时间为12天。并发症包括三种针道感染,成功治疗口服抗生素,一种短暂性股外侧皮神经麻痹和一种晚期针道脓肿,在清除后需要清创和抗生素治疗。对DP而言,牵张外固定是不必要的,因为他的成像没有显著的内旋畸形。
神经减压术
在7名患者中,Denis及其同事用足下垂治疗,5名患者保守治疗。 这五个中有三个没有恢复,一个有所改善,一个完全恢复。 在手术治疗的两个中,一个恢复,另一个恢复,然后在早期下床后继续减少后再次出现足下垂。 他建议早期减压解剖复位可能会改善结果。
在对13例骶骨骨折和神经功能缺损患者的回顾性研究中,那些接受早期减压的患者在平均随访时分别通过改良的SOFCOT指数和SF-36测量得到神经功能改善和更好的身体功能与没有减压的人相比为27.1个月。
骨折愈合晚期后进行减压证明继发于神经外膜纤维化和孔和中央管疤痕更困难,结果令人失望。 DP不会从神经减压中受益,因为他没有神经缺陷。
骨盆低能创伤性骨折
在2011年以来的文献中,几篇文章讨论了低能量创伤引起的骨盆和骶骨骨折的问题。 Sullivan及其同事报告了全国住院病人样本(NIS)中老年人群骨盆骨折的流行病学。 在研究回顾的18年中,骨盆骨折的发病率增加了24%。 与股骨粗隆间骨折和股骨颈骨折相比,1996年达到高峰,到2010年发生率下降25.7%。
Mears和Berry在2011年对患有65岁及以上患者的181例移位和非移位骨盆骨折患者进行了回顾性回顾。 在所有患者中,他们报告3年的1年死亡率分别为23%和47%。 他们报告了急性治疗方案的差异以及移位骨盆骨折患者的住院时间延长以及与无移位骨折的患者相比的差异。 最值得注意的是,在移植性和非移位性骨盆骨折之间没有发现院内并发症或30天,90天或1年死亡率的差异。
2013年,Rommens和Hofmann根据对245例此类骨折患者的分析,提出了骨盆脆性骨折的分类。 老年患者通常骨骼较薄,韧带比骨骼结构强。 骨折块的运动和移位受到韧带解剖结构的限制,稳定性的评估与高能量机制的年轻患者不一定相同。 骨盆脆性骨折的分类(FFP)分为四类,从最稳定到最不稳定。 FFP I型仅为前部损伤; II型是无移位后损伤; III型是游离的单侧后部损伤; IV型是移位的双侧后部损伤。 在每种类型中,都有几个子类型。 该分类旨在帮助选择合适的手术候选者。
Wagner及其同事和Rommens及其同事在文章中回顾了适用于手术治疗骨盆脆性骨折的适应症。 两篇文章都推荐基于上述分类系统的治疗算法,非手术治疗I型和II型病灶,ORIF治疗III型和IV型病变。 这两篇论文都是评论文章,并没有报告患者的结果。
文献不一致性
整个文献中关于治疗骶骨骨折的主要挑战显然是缺乏随机前瞻性对照试验。 大多数证据是由回顾性队列研究或最好的前瞻性队列研究驱动的。 需要更多的前瞻性随机数据来更好地指导决策。
证据表与处理方法的选择
表13.1列出了治疗DP的关键研究。 根据文献,作者认为在这种情况下最好的治疗方法是在麻醉下检查隐匿性不稳定性。 如果骨折在应力检查时稳定,治疗将包括承受耐受和连续图。 如果骨折在应力检查时不稳定,治疗应包括经皮全髂骨螺钉和保护负重。
确定性治疗计划
应在麻醉下对DP进行应力检查,以确定其完全性骶骨骨折伴同侧椎体骨折,无相关神经功能缺损。 根据Bruce及其同事提供的结果,在33%的患者中,DP的骨折模式预计将取代超过5mm。 Sagi及其同事还发现35%的LC-1骨折患者在麻醉下检查时存在隐匿性不稳定性。 如果压力检查未显示出任何隐匿性不稳定性,则患者可以承受右下肢的重量。 物理治疗动员后,疼痛将被重新评估,重复X光片,包括进口和出口的意见,将获得评估任何位移。 如果没有任何移位并且疼痛得到控制,则DP将在2周内回家并随访。 新的X线片和随访将在伤后2,6和10周进行。
如果DP的压力检查确实表现出不稳定性,则可以放置一个或两个经皮髂骨螺钉,具体取决于在S1或S2中安全放置第二个螺钉的能力。患者仰卧时将骨盆中央下方的肿块放置。使用理想的入口和出口荧光透视图,导丝将被放置在S1孔的侧边缘的适当位置。然后获得完美的横向图像以确保导丝在髂骨皮质密度之后和骶孔之前。如果导线位于安全和适当的位置,它将被推进到骶骨体内。然后测量长度,并将带有垫圈的全螺纹7.0-mm或7.3-mm螺钉放置在导线上。术后病人将使用受保护的负重,并在伤后2,6和10周连续拍片,以监测移位情况。在10周时,患者将被推进到承受耐受的程度。

表13.1证据表:不完全骶骨骨折保守治疗的证据质量概述
长期预后预测
从长远来看,骶骨骨折完全没有神经功能障碍的患者做得相当好。 在回顾218例平均随访5.6年的患者时,Tile发现,在184例垂直稳定的骨盆骨折中,大多数患者几乎没有主要的长期问题,如果有疼痛存在,则通常为轻度或中度。 相比之下,34例垂直不稳定骨折中的60%继续有疼痛。
Tornetta报道了手术治疗的不稳定性后盆腔环损伤的结果。 在平均44个月的随访中,46例患者中有66%恢复了原来的工作。 63%的人只有在剧烈的活动中没有痛苦或痛苦,并且没有限制地走动。 尽管有这些结果,但有35%的患者有神经损伤,最终导致了损害。
Templeman及其同事还表明,神经系统损伤的存在是骶骨骨折患者转归最重要的因素。 在一项回顾性研究中,对27例全部接受内固定治疗的移位骶骨骨折患者进行回顾性研究,结果显示,无神经系统损伤的患者与神经系统损伤患者相比,衣阿华盆腔评分显著增高。 15名无神经损伤的患者中有13名能够全天恢复工作。
DP具有完整的骨折并且没有任何神经损伤或显著的移位,并且因此应该在麻醉下应力检查和可能的经皮髂骨螺钉固定方面做得很好。
参考:Orthopedic Traumatology An Evidence-Based Approach, Second Edition |


