马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?注册
×
目的
在韩国,日本和中国,腹腔镜胃切除术被接受为早期胃癌患者的标准治疗。 然而,十二指肠残端漏出仍然是胃切除术后致命的并发症。 作者进行了一项前瞻性II期研究,以评估腹腔镜加固缝合(LARS)新技术在十二指肠残端的安全性。
材料和方法
这项研究所需的患者人数估计为100个,为期18个月。 纳入标准为组织学证实的胃腺癌腹腔镜远端或全胃切除术和Billroth II或Roux-en-Y重建。 主要终点是术后前30天内十二指肠残端漏的发生率。 次要终点是术后早期结局,直到出院。
结果
在2016年2月至2017年3月期间招募了100名患者。研究组由65名男性和35名女性患者组成,平均年龄为62.3岁。 其中,63(63%)患者有合并症。 平均手术时间为145分钟,平均LARS时间为7.8分钟。 没有发生十二指肠残端漏出。 发生13例并发症,1例脾动脉破裂再次手术,1例死亡。
结论
根据这项前瞻性II期研究的结果,LARS可以在短时间内安全地进行,而不会发生十二指肠残端漏出。 未来随机前瞻性对照试验需要证实LARS与非LARS相比的手术益处。
关键词:胃肿瘤,腹腔镜,胃切除术,加固,十二指肠,渗漏
介绍
根据最近的一项前瞻性随机对照临床试验[1,2]的结果,腹腔镜胃切除术已被接受为韩国,日本和中国早期胃癌的标准治疗方法。 几项多中心随机对照试验(RCTs)[3,4,5,6]正在进行中,旨在阐明腹腔镜胃切除术与开腹手术相比,手术效果,生存率和生活质量。 此外,由于手术技巧的提高,手术器械的进步以及围手术期的精心管理,胃癌患者胃癌切除术的总体发病率和死亡率已经下降[7]。
然而,十二指肠残端漏出仍然是胃切除术后致命的并发症。 报道的Billroth II胃十二指肠残端漏出发生率为1.6%〜5.0%,胃癌切除术后Roux-en-Y重建的发生率为8%[8]。 根据最近的一项多中心研究,与开放式方法相比,腹腔镜方法增加了十二指肠残端渗漏的发生风险[9]。
迄今为止,尚未对胃癌患者行腹腔镜或开放式胃切除术后十二指肠残端漏气进行前瞻性临床试验。 作者以前报道了一种新的腹腔镜加强缝合技术(LARS)在十二指肠残端的吻合线上使用带倒钩的缝线预防十二指肠残端漏[10]。 在这里,作者描述了一个前瞻性II期研究的结果来评估这种技术的安全性。
材料和方法
学习规划
本研究所需的患者人数估计为100个,为期18个月,因为根据作者的经验,1195例患者中,胃切除术后十二指肠残端漏出发生率为1.1%[11]。 如果发生2例以上的十二指肠残端漏出,作者计划停止研究。 根据临床怀疑,实验室检查结果来自引流液,或使用计算机断层扫描(CT)或瘘检查的影像学表现,定义十二指肠残端渗漏。
纳入标准为组织学证实的胃腺癌,腹腔镜远端或全胃切除术,Billroth II或Roux-en-Y重建,患者年龄> 19岁。 如果除了胆囊切除术之外,有过既往腹部手术的病史,除了胆囊切除术外,还需要联合腹部手术。 排除胃出口阻塞或癌症侵入幽门的患者。
主要终点是术后前30天内十二指肠残端瘘的发生率。 次要终点是术后早期结局,直到出院。 这项研究是在东亚大学医院(IRB No. DAUHIRB-16-010)的机构审查委员会的批准下进行的。 所有患者在参加研究之前都提供了书面知情同意书。 本研究已在ClinicalTrials.gov注册(NCT03085199)。
手术技术
对于胃癌患者的腹腔镜胃切除术,如作者之前的报告[12]所述,在整个手术过程中,操作者站在患者的右侧使用5个套管针[12]。 使用线性缝合器将十二指肠残端切成约2厘米长后,在十二指肠残端的吻合线上从上到下开始LARS。 连续缝合十二指肠残端,采用倒钩缝合(图1)。 对于因十二指肠球部慢性溃疡或异位胰腺引起的十二指肠残端短的患者,使用带倒钩的缝线放置2或3条中断的十二指肠残端(图2)。
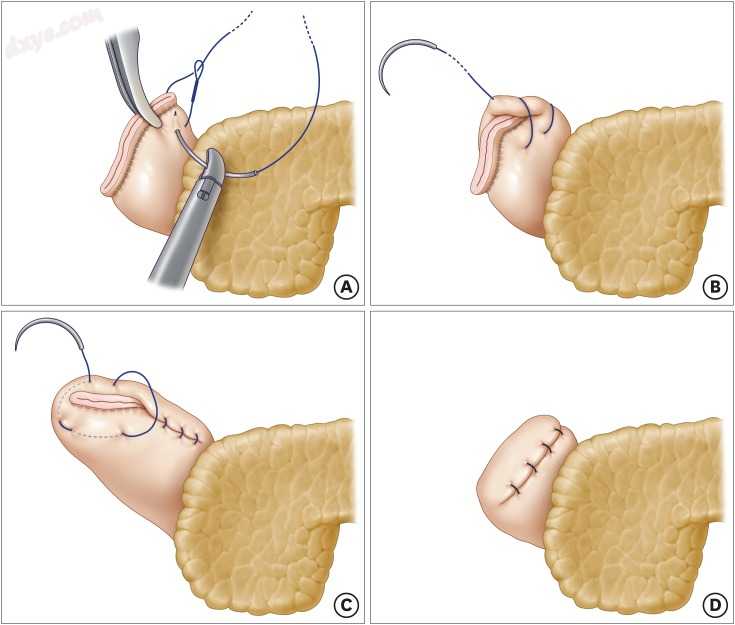
图. 1
连续LARS与内陷。 (A)在十二指肠残端的上端,进行带有倒钩缝合的三角形缝合线。 然后,将具有内缩线的加固缝线连续地延续到十二指肠残端(B)的下端。 在下端再次进行一个三角形的带有内陷的缝线(C)。 在连续缝合端后,将十二指肠残端钉线埋在带倒钩的缝线(D)下。
LARS = 腹腔镜加固缝合。
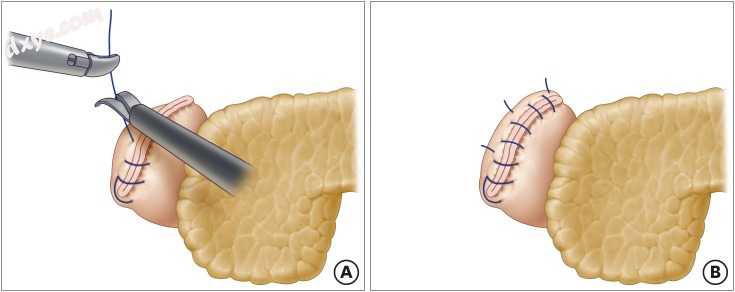
图. 2
间断LARS没有内陷。 从十二指肠残端的一端开始,使用带刺的缝线进行间断缝合2〜3次,以覆盖整个缝合线。
LARS = 腹腔镜加固缝合。
围手术期管理
所有患者均采用标准化的术后方案进行常规管理,如下:1)不进行鼻胃管插管或术前机械性肠道准备; 2)手术期间胃内容物的溢出最小化; 3)注射预防性抗生素两次,术前30分钟和术后1小时; 4)使用一个闭合的抽吸引流管; 5)手术后一天喝一小口水; 6)术后3天清醒饮食; 7)手术后6,7天出院,临床症状无异常。
所有的操作都由M.C. Kim自从2003年4月以来曾接受过> 1,500例胃癌腹腔镜胃癌切除术。本院腹腔镜胃癌根治术的指征低于术前cT2或3N1M0。
结果
患者特征
在2016年2月至2017年3月期间,共有100名患者入选本研究。有1例术后死亡,但99例患者如期完成术后30天随访。 表1总结了这些患者的人口统计学和临床病理特征。研究组由65名男性和35名女性组成,平均年龄62.3岁。 其中63人(63%)有合并症,高血压和糖尿病最为常见。 大多数患者(99例)接受腹腔镜远端次全胃切除术,并进行Billroth II重建。 根据国际癌症防治联盟/美国癌症联合委员会(UICC / AJCC)的肿瘤,淋巴结和转移,最终的病理学检查中,84例患者为I期,14例为II期,2例为III期癌症 (TNM)分类(第7版)。 检索到的淋巴结(LN)的平均数是38。
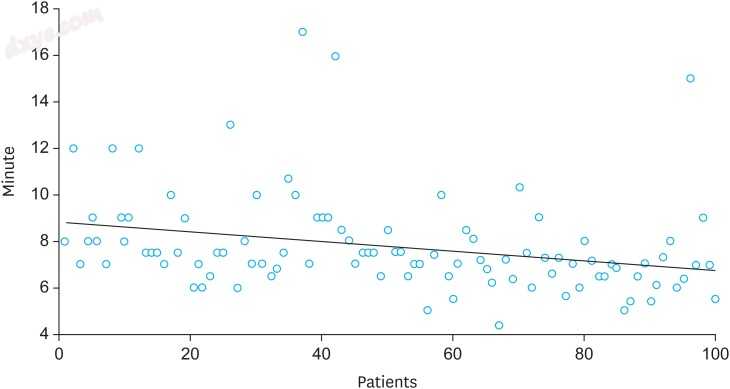
图. 3
LARS手术时间100例。 LARS的平均时间是7.8分钟。 平均值的95%置信区间是7.3674至8.2106。
LARS = 腹腔镜加固缝合。
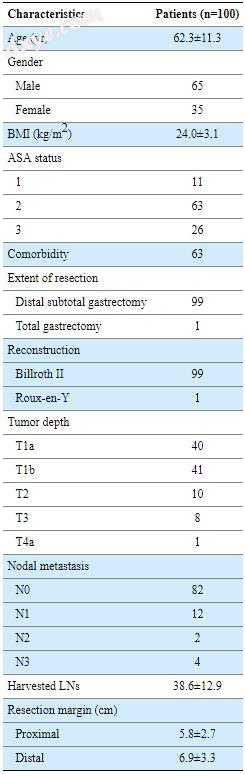
表 1
病人的人口学和临床病理特征
手术结果和手术并发症
在任何研究患者中未观察到十二指肠残端渗漏。 所有患者均接受D2淋巴结清扫并行部分切除术。 平均手术时间为145分钟,平均LARS时间为7.8分钟(图3)。 LARS与十二指肠残端的内陷成功进行了99例(表2)。 13例出现并发症,1例再次手术治疗脾动脉破裂。 根据Clavien-Dindo分类,仅有3例患者发生IIIa级以上并发症,术后27天患有1例80岁特发性肺纤维化的男性患者因肺功能衰竭死亡(表3)。
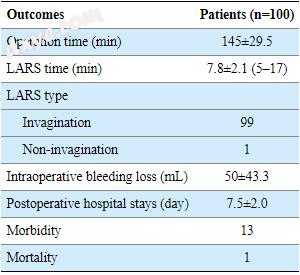
表 2
手术结果
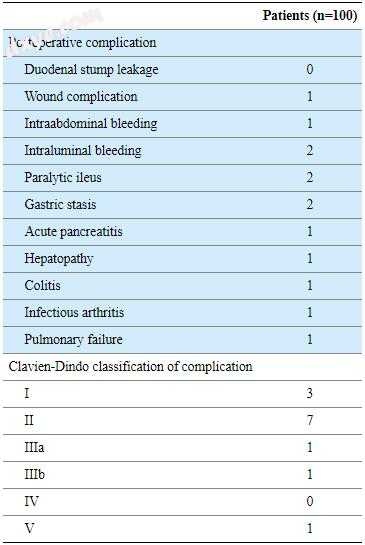
表 3
发病率和死亡率
讨论
1992年,Kitano等人[13]首先介绍腹腔镜胃癌根治术;此后,韩国腹腔镜胃肠外科研究(KLASS)组通过积极的学习和教育,研讨会和国际学术交流,为胃癌患者的腹腔镜胃切除术的快速适应做出了贡献[6]。为了提供胃癌腹腔镜胃切除术的临床证据,进行了包括3053名胃癌患者的回顾性多中心队列研究。在这个数据库的基础上,发表了大量的研究,比较开腹手术与腹腔镜胃切除术在术后并发症[14],内窥镜下粘膜切除术后残余癌[15],晚期患者年龄[16],肥胖[17] ,复发[18]和生存[19,20]。随后,对于临床I期胃癌:KLASS-01 [1]和局部进展期胃癌:KLASS-02 [4]进行了两项最重要的随机对照试验:腹腔镜与开放式远端胃切除术。最近,腹腔镜胃切除术已被普遍用于治疗不仅在韩国,日本和中国的早期胃癌和进展期胃癌。
然而,开放性胃切除术与LN解剖仍然是一个具有挑战性的手术,在西方高发病率。 2项西方随机对照试验[21,22]的发病率和死亡率分别为25%-46%和4%-13%。关于腹腔镜胃切除术,东方的2个大规模回顾性多中心试验[14,23]表现出14%的发病率和<1%的死亡率。几项西方腹腔镜胃切除术的小规模回顾性单中心试验[24,25,26]分别报告发病率为8%〜23%,死亡率为2.0%〜3.5%。东方和西方报道的术后发病率和死亡率的差异很可能归因于患者特征的差异以及胃癌的分期和发病率。尽管东方有几个专门的高容量中心,但据报道胃癌腹腔镜胃切除术后发生吻合口瘘的发生率为1%-2%[14,24]。在吻合口漏的类型中,尽管十二指肠残端漏的再次探查手术的表现,十二指肠残端渗漏可能是即将发生脓毒症或死亡的最严重的并发症。
患者年龄,合并症,营养状况,慢性溃疡或十二指肠球部异位胰腺,癌侵犯幽门或胃出口梗阻可被认为是胃切除术后十二指肠残端漏出的危险因素[8,9]。另外,建议在十二指肠周围采用精确细致的手术方法,以预防腹腔镜胃切除术中十二指肠,胰腺和血管的热损伤。以前,外科医生已经开始关注几种加强方法,以预防进行袖状胃切除术的病态肥胖患者的短纤维渗漏。短纤维线的增强方法包括可吸收膜或牛心包膜的各种应用,以及在短纤维线上的缝合。在这些方法中,通过使用可吸收膜或缝合线缝合在缝线上进行增强后,泄漏率最低[27]。根据系统评价和大型回顾性研究[8,28],十二指肠残端漏的保守治疗被确定为治疗选择,最终与经皮引流或经皮经肝胆道引流(PTBD)相关[29]。重症患者或对保守治疗无效的患者推荐重新探查。
通常在切开十二指肠后进行韧带缝合以预防开腹手术患者的十二指肠残端渗漏。 在作者研究所开展了2016年7月至2017年1月连续62例患者的腹腔镜胃切除术后十二指肠残端采用带钩线的LARS [10]。 随后,目前的前瞻性II期研究计划在100名患者中评估LARS的安全性。 在十二指肠残端使用带刺的缝线的LARS包括内陷和非内陷类型。 当切割后十二指肠残端的长度<1cm时,选择非内陷LARS。 在本研究中,没有发生与LARS相关的术中或术后并发症。
根据这项前瞻性II期研究的结果,LARS可以在短时间内安全进行,不会发生十二指肠残端漏出。 需要一项随机前瞻性对照试验来证实LARS与非LARS的手术益处。
原文参考:
1. Kim W, Kim HH, Han SU, Kim MC, Hyung WJ, Ryu SW, et al. Decreased morbidity of laparoscopic distal gastrectomy compared with open distal gastrectomy for stage I gastric cancer: short-term outcomes from a multicenter randomized controlled trial (KLASS-01) Ann Surg. 2016;263:28–35. [PubMed]
2. Hiki N, Katai H, Mizusawa J, Nakamura K, Nakamori M, Yoshikawa T, et al. Long-term outcomes of laparoscopy-assisted distal gastrectomy with suprapancreatic nodal dissection for clinical stage I gastric cancer: a multicenter phase II trial (JCOG0703) Gastric Cancer. 2017 doi: 10.1007/s10120-016-0687-0. [In print] [PubMed] [Cross Ref]
3. Hu Y, Huang C, Sun Y, Su X, Cao H, Hu J, et al. Morbidity and mortality of laparoscopic versus open D2 distal gastrectomy for advanced gastric cancer: a randomized controlled trial. J Clin Oncol. 2016;34:1350–1357. [PubMed]
4. Hur H, Lee HY, Lee HJ, Kim MC, Hyung WJ, Park YK, et al. Efficacy of laparoscopic subtotal gastrectomy with D2 lymphadenectomy for locally advanced gastric cancer: the protocol of the KLASS-02 multicenter randomized controlled clinical trial. BMC Cancer. 2015;15:355. [PMC free article] [PubMed]
5. Park JY, Kim YW, Ryu KW, Nam BH, Lee YJ, Jeong SH, et al. Assessment of laparoscopic stomach preserving surgery with sentinel basin dissection versus standard gastrectomy with lymphadenectomy in early gastric cancer-a multicenter randomized phase III clinical trial (SENORITA trial) protocol. BMC Cancer. 2016;16:340. [PMC free article] [PubMed]
6. Kim KH, Kim SH, Kim MC. How much progress has been made in minimally invasive surgery for gastric cancer in Korea?: a viewpoint from Korean prospective clinical trials. Medicine (Baltimore) 2014;93:e233 [PMC free article] [PubMed]
7. Hyung WJ, Kim SS, Choi WH, Cheong JH, Choi SH, Kim CB, et al. Changes in treatment outcomes of gastric cancer surgery over 45 years at a single institution. Yonsei Med J. 2008;49:409–415. [PMC free article] [PubMed]
8. Aurello P, Sirimarco D, Magistri P, Petrucciani N, Berardi G, Amato S, et al. Management of duodenal stump fistula after gastrectomy for gastric cancer: systematic review. World J Gastroenterol. 2015;21:7571–7576. [PMC free article] [PubMed]
9. Cozzaglio L, Giovenzana M, Biffi R, Cobianchi L, Coniglio A, Framarini M, et al. Surgical management of duodenal stump fistula after elective gastrectomy for malignancy: an Italian retrospective multicenter study. Gastric Cancer. 2016;19:273–279. [PubMed]
10. Kim MC. Laparoscopic reinforcement suture of duodenal stump using barbed suture during laparoscopic gastrectomy for gastric cancer: preliminary results in consecutive 62 patients. Ann Laparosc Endosc Surg. 2017;2:28.
11. Kim KH, Kim MC, Jung GJ. Risk factors for duodenal stump leakage after gastrectomy for gastric cancer and management technique of stump leakage. Hepatogastroenterology. 2014;61:1446–1453. [PubMed]
12. Kim MC, Choi HJ, Jung GJ, Kim HH. Techniques and complications of laparoscopy-assisted distal gastrectomy (LADG) for gastric cancer. Eur J Surg Oncol. 2007;33:700–705. [PubMed]
13. Kitano S, Iso Y, Moriyama M, Sugimachi K. Laparoscopy-assisted Billroth I gastrectomy. Surg Laparosc Endosc. 1994;4:146–148. [PubMed]
14. Kim MC, Kim W, Kim HH, Ryu SW, Ryu SY, Song KY, et al. Risk factors associated with complication following laparoscopy-assisted gastrectomy for gastric cancer: a large-scale Korean multicenter study. Ann Surg Oncol. 2008;15:2692–2700. [PubMed]
15. Song KY, Hyung WJ, Kim HH, Han SU, Cho GS, Ryu SW, et al. Is gastrectomy mandatory for all residual or recurrent gastric cancer following endoscopic resection? A large-scale Korean multi-center study. J Surg Oncol. 2008;98:6–10. [PubMed]
16. Cho GS, Kim W, Kim HH, Ryu SW, Kim MC, Ryu SY. Multicentre study of the safety of laparoscopic subtotal gastrectomy for gastric cancer in the elderly. Br J Surg. 2009;96:1437–1442. [PubMed]
17. Lee HJ, Kim HH, Kim MC, Ryu SY, Kim W, Song KY, et al. The impact of a high body mass index on laparoscopy assisted gastrectomy for gastric cancer. Surg Endosc. 2009;23:2473–2479. [PubMed]
18. Song J, Lee HJ, Cho GS, Han SU, Kim MC, Ryu SW, et al. Recurrence following laparoscopy-assisted gastrectomy for gastric cancer: a multicenter retrospective analysis of 1,417 patients. Ann Surg Oncol. 2010;17:1777–1786. [PubMed]
19. Kim HH, Han SU, Kim MC, Hyung WJ, Kim W, Lee HJ, et al. Long-term results of laparoscopic gastrectomy for gastric cancer: a large-scale case-control and case-matched Korean multicenter study. J Clin Oncol. 2014;32:627–633. [PubMed]
20. Kim HH, Hyung WJ, Cho GS, Kim MC, Han SU, Kim W, et al. Morbidity and mortality of laparoscopic gastrectomy versus open gastrectomy for gastric cancer: an interim report--a phase III multicenter, prospective, randomized Trial (KLASS Trial) Ann Surg. 2010;251:417–420. [PubMed]
21. Bonenkamp JJ, Hermans J, Sasako M, van de Velde CJ, Welvaart K, Songun I, et al. Extended lymph-node dissection for gastric cancer. N Engl J Med. 1999;340:908–914. [PubMed]
22. Cuschieri A, Weeden S, Fielding J, Bancewicz J, Craven J, Joypaul V, et al. Patient survival after D1 and D2 resections for gastric cancer: long-term results of the MRC randomized surgical trial. Br J Cancer. 1999;79:1522–1530. [PMC free article] [PubMed]
23. Kitano S, Shiraishi N, Uyama I, Sugihara K, Tanigawa N Japanese Laparoscopic Surgery Study Group. A multicenter study on oncologic outcome of laparoscopic gastrectomy for early cancer in Japan. Ann Surg. 2007;245:68–72. [PMC free article] [PubMed]
24. Pugliese R, Maggioni D, Sansonna F, Scandroglio I, Ferrari GC, Di Lernia S, et al. Total and subtotal laparoscopic gastrectomy for adenocarcinoma. Surg Endosc. 2007;21:21–27. [PubMed]
25. Strong VE, Devaud N, Allen PJ, Gonen M, Brennan MF, Coit D. Laparoscopic versus open subtotal gastrectomy for adenocarcinoma: a case-control study. Ann Surg Oncol. 2009;16:1507–1513. [PubMed]
26. Allieta R, Nardi M, Jr, Brachet-Contul R, Millo P, Fabozzi M, Cornaglia S, et al. Laparoscopic gastrectomy for treatment of advanced gastric cancer: preliminary experience on 38 cases. Minerva Chir. 2009;64:445–456. [PubMed]
27. Gagner M, Buchwald JN. Comparison of laparoscopic sleeve gastrectomy leak rates in four staple-line reinforcement options: a systematic review. Surg Obes Relat Dis. 2014;10:713–723. [PubMed]
28. Ali BI, Park CH, Song KY. Outcomes of non-operative treatment for duodenal stump leakage after gastrectomy in patients with gastric cancer. J Gastric Cancer. 2016;16:28–33. [PMC free article] [PubMed]
29. Kim KH, Lee HB, Kim SH, Kim MC, Jung GJ. Role of percutaneous transhepatic biliary drainage in patients with complications after gastrectomy. Int Surg. 2015;101:78–83. [PubMed] |


